胎児の首のむくみ(NT)とは?
ダウン症の確率・3.5mmの基準と消える理由を遺伝専門医が解説
【自由診療に関するご案内】
当院のNIPT検査は自由診療(保険適用外)です。検査内容・リスク・費用については個別にご説明いたします。詳しい料金は料金ページをご覧ください。
📑 この記事の目次
- 胎児の後頚部浮腫(NT)とは?なぜできるの?
- NTが見つかる経緯と正確な評価の重要性
- NTのエコーの見方|正しい計測方法【NEW】
- NTの基準値・正常値はどのくらい?3.5mmの壁とは
- NTが厚いと言われたら?染色体異常との関係
- NT肥厚でも健常児が生まれる確率【NEW】
- NTはいつ消える?消えたら安心?知られていない事実
- NTと嚢胞性ヒグローマの違い【NEW】
- NT肥厚を指摘された患者さんの実際【症例紹介】
- NTが厚いと言われたら?次のステップと検査の選択肢
- ミネルバクリニックのNIPTと確定検査の費用目安
- ダイヤモンドプランの優位性と包括的リスク評価
- 羊水検査費用全額負担とトリプルリスクヘッジ
- 院長からのメッセージ
- よくある質問(FAQ)
「超音波検査で赤ちゃんの首の後ろにむくみ(NT)が見えます」
妊婦健診で突然そう説明され、頭が真っ白になってしまった妊婦さんは少なくありません。「ダウン症かもしれない」「赤ちゃんに何か障害があるの?」と、検索しては不安な夜を過ごされているのではないでしょうか。
ミネルバクリニック院長の仲田洋美です。私もがん患者の家族として、医療検査の結果を待つ不安な気持ちを痛いほど理解しています。
まずお伝えしたいのは、「NTがある=必ずしも異常がある」わけではないということです。
しかし、インターネット上には「消えれば大丈夫」「気にしなくていい」といった無責任な情報も溢れています。臨床遺伝専門医として、医学的に正しい事実と、今あなたが取るべき最善の行動について包み隠さずお話しします。
1. 胎児の後頚部浮腫(NT)とは?なぜできるの?
NTとは、Nuchal Translucency(後頚部透亮像)の略称で、妊娠初期の胎児の首の後ろに見られる「黒く抜けたスペース(むくみ)」のことです。超音波検査(エコー)で確認することができ、すべての赤ちゃんに認められる生理的な所見です。
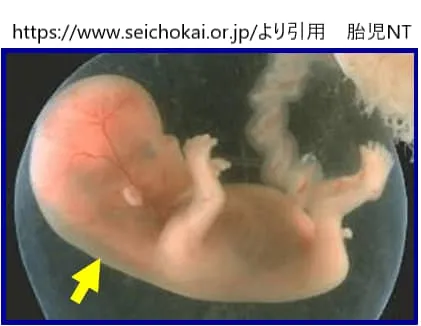
(図:NTが確認された胎児のエコー写真。矢印の黒い部分がNTです)
この時期の胎児は、リンパ系が未発達です。そのため、リンパ液がうまく流れずに首の後ろに溜まりやすく、一時的にむくんで見えることがあります。これがNTの正体です。また、心臓の機能が発達途上であることも影響していると考えられています。
💡 用語解説:NT(ヌーカル・トランスルーセンシー)
妊娠11週〜13週6日頃の胎児に見られる首の後ろの皮下貯留液。超音波検査で黒く映るため「透亮像(とうりょうぞう)」と呼ばれます。計測に適した時期は、胎児の頭殿長(CRL)が45mm〜84mmの期間に限られます。
2. NTが見つかる経緯と正確な評価の重要性
NTが見つかる場面は主に2つあります。一つは通常の妊婦健診での超音波検査(エコー)、もう一つは胎児ドック(精密超音波検査)です。
NTはスクリーニングのための「ソフトマーカー」
NTは「ソフトマーカー」と呼ばれます。これは、染色体異常がある胎児に見られやすい所見ではあるものの、それだけで確定診断はできないという意味です。NTが厚いからといって必ず異常があるわけではなく、逆にNTが正常でも異常がないとは限りません。
ただし、NTの計測には高度な技術が必要です。計測の角度や断面、胎児の姿勢によって値が変わることがあります。正確な評価には、FMF(Fetal Medicine Foundation)の認定を受けた専門家による計測が望ましいとされています。
⚠️ 注意:NT計測の精度は医療機関によって異なります
一般の妊婦健診ではNTの正確な計測を目的としていないことが多く、「むくみがあるように見える」という曖昧な指摘で終わることがあります。心配な場合は、精密超音波検査(胎児ドック)を受けるか、NIPTなどの出生前診断を検討することをお勧めします。
2-1. NTのエコーの見方|正しい計測方法と見るポイント
【結論】 NTの計測には国際基準(FMF基準)に基づいた正確な技術が必要です。エコー写真でNTを見る際は、胎児の正中矢状断面で、頭部と体幹が一直線になった状態で計測された数値かどうかが重要です。
「エコー写真のNTってどこを見ればいいの?」「自分でも確認できる?」という疑問をお持ちの方も多いでしょう。NTの計測は専門的な技術が必要ですが、基本的な見方を知っておくことで、医師の説明をより深く理解できるようになります。
正しいNT計測の条件(FMF基準)
NTの計測は、英国胎児医学財団(Fetal Medicine Foundation: FMF)が定めた国際基準に従って行われます。正確な計測には以下の条件を満たす必要があります。
-
①
計測時期:妊娠11週0日〜13週6日(CRL 45〜84mm)
-
②
断面:胎児の正中矢状断面(胎児を真横から見た状態)
-
③
胎児の姿勢:頭部と体幹が一直線(ニュートラルポジション)
-
④
画像の大きさ:胎児の頭部と上胸部が画面の75%以上を占める
-
⑤
計測箇所:NT内部の最も厚い部分を垂直に計測
-
⑥
羊膜との区別:NT後方の皮膚と羊膜を明確に区別すること
エコー写真でNTを見るポイント
ご自身のエコー写真でNTを確認する際の見方をご説明します。ただし、正確な計測値の判断は必ず専門医に任せてください。
👀 見るべき場所
- •
胎児の首の後ろの黒い(暗い)部分
- •
後頭部から首の付け根にかけての領域
- •
皮膚と脊椎の間の透明な層
⚠️ 注意点
- •
自己判断は禁物
- •
計測角度により数値は大きく変わる
- •
FMF認定資格を持つ医師の計測が理想
⚠️ 重要:NT計測は非常に専門的な技術を要します。胎児の姿勢が少し違うだけでも計測値は大きく変わります。「自分のエコー写真を見て厚いかも」と不安になる必要はありません。必ず専門医の正式な計測値と説明を基に判断してください。
3. NTの基準値・正常値はどのくらい?3.5mmの壁とは
「3.5mm」という数値を聞いたことがある方も多いでしょう。一般的に、NT≧3.5mmを超えると染色体異常のリスクが高まるとされています。しかし、NTは妊娠週数によって正常値が変わります。
| 妊娠週数 | CRL(頭殿長) | NT正常値(95パーセンタイル) |
|---|---|---|
| 11週 | 45〜55mm | 約2.0mm |
| 12週 | 55〜65mm | 約2.2mm |
| 13週 | 65〜84mm | 約2.4mm |
NTが3.5mm以上になると、ダウン症候群(21トリソミー)をはじめとする染色体異常のリスクが有意に上昇します。一方、NTが6.5mm以上になると、染色体が正常であっても先天性心疾患などの構造異常のリスクが高まります。
| NT値 | 染色体異常リスク | 構造異常リスク |
|---|---|---|
| < 2.5mm | 低い | 低い |
| 3.0〜3.4mm | やや上昇 | 軽度上昇 |
| 3.5〜4.4mm | 約21% | 約2.5% |
| 4.5〜5.4mm | 約33% | 約3.5% |
| ≧6.5mm | 約65% | 約10%以上 |
※上記の数値は各種研究データの概算であり、母体年齢やその他の所見によっても変動します。
💡 NT 5mmでも約50%は正常
上記の表からわかるように、NT 5mm台でも約半数は染色体正常です。NT肥厚は「リスクが高まる指標」であって、「異常が確定した」わけではありません。NIPTや確定検査(羊水検査・絨毛検査)で詳しく調べることが重要です。
4. NTが厚いと言われたら?染色体異常との関係
NTの肥厚は、以下のような染色体異常と関連することが知られています。
NTと関連する主な染色体異常
- 21トリソミー(ダウン症候群):最も頻度が高い染色体異常。約700人に1人の割合で発生。
- 18トリソミー(エドワーズ症候群):約6,000人に1人。重篤な心疾患を伴うことが多い。
- 13トリソミー(パトウ症候群):約10,000人に1人。多発奇形を伴う。
- ターナー症候群(モノソミーX):女児のみに発生。NT≧8.5mmではターナー症候群の頻度が最も高くなる。
✓ ポイント:NTが厚くても90%以上は正常
NT=3mm程度であれば、90%以上は染色体異常のない健康な赤ちゃんとして生まれてきます。しかし、100%ではないからこそ、正確なリスク評価のためにNIPTや羊水検査などの精密検査が推奨されます。
NTと心臓病の関係
染色体が正常であっても、NTが著明に肥厚している場合(特に6.5mm以上)は、先天性心疾患のリスクが高まります。この場合、妊娠中期以降に胎児心臓超音波検査を受けることが推奨されます。
4-1. NT肥厚でも健常児が生まれる確率|不安な方へ
【結論】 NT肥厚を指摘されても、多くの赤ちゃんが健常児として生まれています。NT 3.5mm未満であれば約90%以上、3.5〜4.4mmでも約70%が染色体正常かつ構造異常なしで出産に至るというデータがあります。
「NT肥厚と言われてショックを受けた」「健康な赤ちゃんが生まれる可能性はあるの?」そんな不安でいっぱいの方に、希望を持っていただけるデータをお伝えします。
-
✓
NT 3.0〜3.4mm:染色体正常かつ構造異常なし 約86%
-
✓
NT 3.5〜4.4mm:染色体正常かつ構造異常なし 約70%
-
✓
NT 4.5〜5.4mm:染色体正常かつ構造異常なし 約50%
-
✓
NT 5.5mm以上:染色体正常かつ構造異常なし 約30%
上記のデータは、染色体が正常であることに加え、心臓などの構造異常もない「健常児」として生まれる確率を示しています。NT肥厚があっても、適切な検査と経過観察を経て、元気な赤ちゃんを出産される方がたくさんいらっしゃいます。
NT肥厚の原因は染色体異常だけではない
NT肥厚には様々な原因があり、染色体異常以外の原因も多いことを知っておいてください。
染色体異常
- •
ダウン症候群(21トリソミー)
- •
18トリソミー、13トリソミー
- •
ターナー症候群など
構造異常
- •
先天性心疾患
- •
横隔膜ヘルニア
- •
骨格異常など
一過性・生理的
- •
リンパ管の発達遅延
- •
一時的な浮腫
- •
原因不明(自然消失)

🩺 院長コラム【NT肥厚を告げられた方へ】
「NT肥厚」と告げられた瞬間、頭が真っ白になった方も多いと思います。でも、数値だけを見て絶望する必要はありません。
私のクリニックでは、NT 4mm以上を指摘されて来院され、その後NIPTで陰性、確定検査でも正常、そして元気な赤ちゃんを出産された方を数多く見てきました。
大切なのは、「次に何をすべきか」を正しく理解することです。NIPTで染色体異常の可能性を調べ、必要に応じて確定検査を受け、胎児超音波で構造異常がないかを確認する。このステップを踏むことで、多くの方が安心を得ています。一人で抱え込まず、ぜひご相談ください。
5. NTはいつ消える?消えたら安心?知られていない事実
NTは通常、妊娠14週頃までに自然消失します。これは胎児のリンパ系が発達し、リンパ液がうまく流れるようになるためです。
⚠️ 重要:NTが消えても「リスクが消えた」わけではありません
NTの消失は、あくまでリンパの発達によるむくみの消失であり、染色体の異常が治ったわけではありません。研究によると、NTが消失した胎児であっても約8%に染色体異常が見つかったという報告があります。
「消えたから大丈夫」と安心してしまい、その後の精密検査を受けなかったために、出産後にダウン症と判明するケースもあります。
-
①
リスク評価は計測時点で確定
NT肥厚が一度でも確認された場合、その時点のリスク評価が有効。消失してもリスクは「なかったこと」にはならない -
②
染色体異常の可能性は残る
NTが消えても染色体異常がある可能性は否定できない。NIPTや確定検査で確認が必要 -
③
構造異常のチェックが必要
特に心臓の構造異常は、NT肥厚があった場合に詳しい検査(胎児心エコー)が推奨される -
④
消失は良い兆候ではある
一過性の浮腫や生理的変動だった可能性も。消失自体はポジティブな所見
NTは遺伝する?
NT自体は遺伝するものではありません。NT肥厚は胎児のリンパ系や心臓の発達過程で一時的に生じる所見であり、親から子へ「NT肥厚しやすい体質」が遺伝するわけではありません。ただし、NTの原因となる一部の染色体異常(転座型ダウン症など)には遺伝性のあるタイプも存在します。
5-1. NTと嚢胞性ヒグローマの違い|見分け方と予後
【結論】 嚢胞性ヒグローマ(Cystic Hygroma)は、NT肥厚とは異なる病態です。NTは首の後ろの「透明な液体貯留」ですが、嚢胞性ヒグローマは「内部に隔壁(仕切り)を持つ嚢胞性病変」です。嚢胞性ヒグローマの方が染色体異常のリスクが高い傾向にあります。
「NTと嚢胞性ヒグローマは何が違うの?」「どちらがより深刻?」という疑問をお持ちの方も多いでしょう。両者は似ているようで病態も予後も異なります。正しく理解しておきましょう。
💡 用語解説:嚢胞性ヒグローマとは
嚢胞性ヒグローマ(Cystic Hygroma)は、リンパ管の発達異常により形成される嚢胞性(袋状)の病変です。主に胎児の首の後ろや側面に発生し、内部に隔壁(セプタ)と呼ばれる仕切りがあるのが特徴です。ターナー症候群やダウン症候群など、染色体異常との関連が高いことが知られています。
NTと嚢胞性ヒグローマの比較
| 項目 | NT(後頚部浮腫) | 嚢胞性ヒグローマ |
|---|---|---|
| エコー所見 | 均一な透明層 (隔壁なし) |
隔壁(セプタ)あり 内部が仕切られている |
| 発生部位 | 首の後ろ(正中) | 首の後ろ〜側面 時に全身に広がる |
| 染色体異常リスク | 厚さに応じて上昇 (3.5mm以上で約20%) |
約50〜80% 非常に高い |
| 主な関連疾患 | ダウン症候群 18トリソミー、13トリソミー |
ターナー症候群(45,X) ダウン症候群など |
| 自然消失 | 多くが14週以降に消失 | 消失することもあるが 持続・増大も多い |
| 予後 | 染色体・構造異常がなければ 良好 |
染色体異常合併率が高く 慎重な評価が必要 |
⚠️ 重要:嚢胞性ヒグローマが疑われた場合は、NIPTよりも確定検査(絨毛検査・羊水検査)が優先されることが多いです。理由は、嚢胞性ヒグローマはターナー症候群との関連が強く、NIPTでは性染色体異常の検出精度が21トリソミーほど高くないためです。臨床遺伝専門医に相談の上、最適な検査プランを立てることをお勧めします。

🩺 院長コラム【NTと嚢胞性ヒグローマの見極め】
NT肥厚と嚢胞性ヒグローマは、超音波検査の技術によって見分ける必要があります。一般的な妊婦健診では両者の区別が曖昧なまま「首のむくみが厚い」と伝えられることも少なくありません。
嚢胞性ヒグローマの場合は、ターナー症候群(45,X)の可能性が高く、NIPTでは検出精度に限界があるため、絨毛検査や羊水検査を優先的に検討すべきケースです。
当院では、胎児超音波の所見を丁寧に評価し、NT肥厚なのか嚢胞性ヒグローマなのかを見極めた上で、最適な検査プランをご提案しています。「とりあえずNIPT」ではなく、一人ひとりに合った検査選択が大切です。
NTが気になる方へ|まずは遺伝カウンセリングから
臨床遺伝専門医が、あなたの状況に合わせた最適な検査プランをご提案します。
不安を抱えたまま過ごすより、正しい情報を得て次のステップを考えましょう。
6. NT肥厚を指摘された患者さんの実際【症例紹介】
当院で実際に経験した症例を、個人が特定されない形でご紹介します。NT肥厚を指摘された後、どのような経過をたどるか、参考にしてください。
42歳・NT 7mm → 21トリソミー確定
胎児ドックでNT=7mmと指摘。ダイヤモンドプランでNIPTを受検し、21トリソミー陽性。その後、当院で羊水検査を受け、ダウン症候群と確定。ご夫婦で十分に話し合い、中絶を選択されました。
💡 ポイント:NIPTで早期にリスクを把握し、確定検査までの間に心の準備と情報収集ができた。
30代・NT消失後 → ターナー症候群確定
妊婦健診でNT肥厚を指摘されたが、次の健診では「消えたので大丈夫」と言われた。しかし、念のため当院でNIPTを受検。ターナー症候群陽性となり、絨毛検査で確定。
💡 ポイント:「消えたから大丈夫」は正しくなかった。NTが消失しても、染色体異常のリスクは残っている。
28歳・カルテに「NT?」 → 18トリソミー確定
健診のカルテに「NT?」と書かれていたが、医師から説明はなし。次の健診では「消えたので問題ない」とだけ告げられた。しかし、ご自身で調べて不安になり当院を受診。NIPTで18トリソミー陽性となり、羊水検査で確定。
💡 ポイント:①「NT消失」≠安心、②20代・30代前半でも染色体異常は起こる、③「母親の勘」を信じて行動することが大切。
詳細はこちらの記事をご覧ください。
7. NTが厚いと言われたら?次のステップと検査の選択肢
NT肥厚を指摘された場合、次のステップとして以下の検査を検討します。
検査の種類と特徴
| 検査名 | 種類 | 検査時期 | 精度 | リスク |
|---|---|---|---|---|
| NIPT(新型出生前診断) | 非確定検査 | 妊娠6週〜 | 感度99%以上 | 流産リスクなし |
| 絨毛検査 | 確定検査 | 妊娠11〜14週 | ほぼ100% | 流産約1% |
| 羊水検査 | 確定検査 | 妊娠15〜18週 | ほぼ100% | 流産0.1〜0.3% |
まずは侵襲のないNIPTでリスクを評価し、陽性となった場合に確定検査(羊水検査や絨毛検査)に進むのが一般的な流れです。
8. ミネルバクリニックのNIPTと確定検査の費用目安
当院で提供しているNIPT検査プランと費用の目安をご紹介します(すべて税込)。
| プラン名 | 検査内容 | 費用(税込) |
|---|---|---|
| スーパーNIPT ライト | 13/18/21トリソミー+性別 | 176,000円 |
| スーパーNIPT スタンダード | 基本+微小欠失4種類 | 198,000円 |
| プレミアムNIPT | 基本+微小欠失12種類+染色体異常 | 264,000円〜275,000円 |
| ダイヤモンドプラン 🏆 | 78項目(微小欠失+デノボ変異) | 407,000円(当日割引後) |
※別途、システム利用料(550円)、結果作成費用(3,300円)、互助会費用(8,000円)、結果保証費用(6,000円)がかかります。詳しくは料金ページをご覧ください。
9. ダイヤモンドプランの優位性と包括的リスク評価
当院で最も推奨しているのがダイヤモンドプランです。従来のNIPTとは異なる次世代技術(COATE法)を使用し、78項目を包括的に検査できます。
スーパーNIPTとダイヤモンドプランの違い
- スーパーNIPT:6年前に当院が導入した第3世代NIPT。ヨーロッパの老舗検査会社と独占契約。高精度なトリソミー検出を実現。
- ダイヤモンドプラン:米国の大手遺伝子検査会社がCOATE法で開発した次世代NIPT。微細欠失症候群や父親由来の新生突然変異(デノボ変異)まで含む78項目を検査。
ダイヤモンドプランで検査できる78項目
| カテゴリ | 項目数 | 陽性的中率(PPV) |
|---|---|---|
| 常染色体トリソミー(13, 15, 16, 18, 21, 22番) | 6項目 | 18/21は100%、他は約50〜80% |
| 性染色体異常 | 4項目 | 約50〜80% |
| 微細欠失症候群(12部位13疾患) | 12項目 | >99.9%(COATE法) |
| 単一遺伝子疾患(デノボ変異) | 56項目 | >99.9%(COATE法) |
なぜ56疾患のデノボ変異検査が重要か
56疾患の累積リスクは一般人口で約1/600人。当院の検査では約1/60人が陽性となっています。これはダウン症の発生頻度(約1/700人)とほぼ同等であり、「母体年齢に関係なく」「父親の年齢とともにリスクが上昇する」点で、従来のNIPTでは検出できなかったリスクをカバーできます。
💡 「症候性自閉症」とは?
一般的に言われる自閉症(非症候性)とは異なり、特定の遺伝子変異や微細欠失が原因で起こる重度の発達障害です。知的障害、心疾患、特徴的な身体所見を伴うことが多く、生涯にわたる医療的ケアが必要となります。ダイヤモンドプランでは、これらの原因となる遺伝子変異を検出できます。
10. 羊水検査費用全額負担とトリプルリスクヘッジ
当院では、NIPTで陽性となった患者さんが安心して確定検査に進めるよう、互助会制度を設けています。
互助会の特徴
- 費用:8,000円(NIPT検査1回あたり、非課税)
- 補償内容:羊水検査・絨毛検査の費用を全額負担(上限なし)
- 対象:当院および外部医療機関での検査も対象
トリプルリスクヘッジとは
当院では、NIPTから確定検査までの間に生じる3つのリスクに対応する「トリプルリスクヘッジ」体制を整えています。
💰 金銭的リスク
互助会による羊水検査費用全額負担(上限なし)
⏱ 時間的リスク
2025年6月より院内で確定検査開始。結果は約3日で判明(通常2〜3週間)
💔 心理的リスク
NIPTから確定検査まで同じ臨床遺伝専門医が一貫してサポート
💡 結果保証制度(6,000円)
NIPTの結果が判定保留となり、再検査が必要となった場合に、流産等で再採血ができなくなった方に対して検査代金を全額返金する制度です。万が一に備えた安心のシステムです。
11. 院長からのメッセージ
「NTが厚い」と言われて、不安でいっぱいの夜を過ごされている方へ。
インターネットで検索しても、不安をあおる情報や、逆に「気にしなくていい」という無責任な情報ばかりで、どうすればいいかわからない——そんな気持ちでいらっしゃるのではないでしょうか。
私は臨床遺伝専門医として、多くの患者さんと向き合ってきました。どんな結果になっても、「知らなかった」より「知った上で選んだ」ほうが、ご自身にとっても、赤ちゃんにとっても、最善の選択ができると確信しています。
当院は臨床遺伝専門医が遺伝子検査を提供するために開業したクリニックです。不安を抱えたまま過ごすより、まずは正しい情報を得て、一緒に考えましょう。お待ちしています。
ミネルバクリニック院長
仲田 洋美
NTが気になる方へ
臨床遺伝専門医による丁寧なカウンセリングで、あなたに最適な検査プランをご提案します。
来院・オンラインどちらでもご相談いただけます。
受付時間:10:00〜14:00、16:00〜20:00(火・水曜休診)|📞 03-3408-3768
よくある質問(FAQ)
参考文献・エビデンス
- Snijders RJ, et al. UK multicentre project on assessment of risk of trisomy 21 by maternal age and fetal nuchal-translucency thickness at 10-14 weeks of gestation. Lancet. 1998;352(9125):343-346. [PubMed]
- Nicolaides KH. Nuchal translucency and other first-trimester sonographic markers of chromosomal abnormalities. Am J Obstet Gynecol. 2004;191(1):45-67. [PubMed]
- Souka AP, et al. Outcome of pregnancy in chromosomally normal fetuses with increased nuchal translucency in the first trimester. Ultrasound Obstet Gynecol. 2001;18(1):9-17. [PubMed]
- Bilardo CM, et al. Increased nuchal translucency and normal karyotype: time for parental reassurance. Ultrasound Obstet Gynecol. 2007;30(1):11-18. [PubMed]
- Malone FD, et al. First-trimester or second-trimester screening, or both, for Down’s syndrome. N Engl J Med. 2005;353(19):2001-2011. [PubMed]
- Kagan KO, et al. First-trimester contingent screening for trisomies 21, 18 and 13 by fetal nuchal translucency and ductus venosus flow and maternal blood cell-free DNA testing. Ultrasound Obstet Gynecol. 2015;45(1):42-47. [PubMed]
- 日本産科婦人科学会. 出生前遺伝学的検査についての考え方. 2023年.
- The Fetal Medicine Foundation (FMF). fetalmedicine.org/
- 厚生労働省. NIPT等の出生前検査に関する専門委員会報告書. 2021年.
【免責事項】この記事は医療情報の提供を目的としており、個別の診断・治療を代替するものではありません。症状や検査結果については、必ず医療機関にご相談ください。
















