目次
- 1 1. ターナー症候群とは?(結論→理由→次に整理すること)
- 2 2. ターナー症候群の原因とタイプ|親から「遺伝」するの?
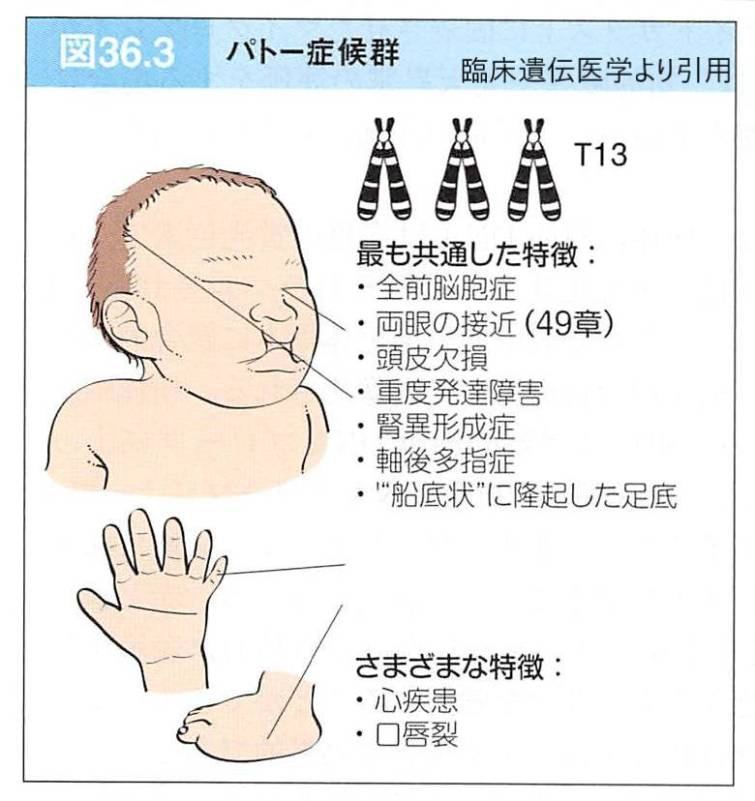
- 3 3. ターナー症候群の「顔つき」や身体的特徴について
- 4 4. 症状と合併症(結論→理由→次に整理すること)
- 5 5. 知能と学習(結論→理由→次に整理すること)
- 6 6. 妊娠の可能性(結論→理由→次に整理すること)
- 7 7. ターナー症候群の寿命について|予後と健康管理のポイント
- 8 8. 出生後診断(結論→理由→次に整理すること)
- 9 9. 出生前診断(NIPT・羊水検査・CMA)(結論→理由→次に整理すること)
- 10 10. ミネルバクリニックのサポート体制
- 11 よくある質問(FAQ)
- 12 関連記事
- 13 参考文献
💡 ターナー症候群とは?(この記事の結論)
ターナー症候群は、女性の細胞にある2本のX染色体のうち、1本が一部または完全に欠失していることで起こる性染色体の変化です。
主に低身長や卵巣機能の低下が見られますが症状には個人差が大きく、知的障害を前提とする疾患ではありません。適切な医学的フォローにより、多くの方が一般と変わらない寿命で自立した生活を送っています。
Q. ターナー症候群は「どんな病気」で、将来はどうなりますか?
A. ターナー症候群(45,Xなど)は女性に起こる性染色体異常で、適切な医療管理により多くの方が自立した生活を送っています。
「顔つきは?」「寿命は短い?」「妊娠はできる?」と不安になるのは当然です。ターナー症候群は症状の幅がとても広いため、ネットの断片情報だけで将来を決めつけないでください。この記事では、専門医の視点で“わかっていること/わからないこと”を整理し、必要な検査とフォローを具体的にお伝えします。
- ➤結論 → ターナー症候群は“知的障害が前提の疾患ではありません”。多くの方が学業・就労を含め自立した生活を送っています。
- ➤顔つき → 翼状頸・低位耳などがみられることがありますが、必ずあるわけではありません。
- ➤寿命 → 適切な心血管評価と血圧管理などにより、一般人口に近い寿命が期待できるとされています。
- ➤妊娠 → 完全型では難しいことが多い一方、モザイク型では妊娠の可能性が残ることがあります(ただし心血管リスクの評価が重要です)。
- ➤出生前診断 → NIPTで性染色体異数性として検査対象になり得ますが、確定診断ではありません。陽性時は出生前の確定診断(羊水検査・絨毛検査)が必要です。
1. ターナー症候群とは?(結論→理由→次に整理すること)
【結論】 ターナー症候群は、女性に起こる性染色体の異数性(45,Xなど)で、低身長や卵巣機能不全などが中心になります。
【理由】 同じ「ターナー症候群」でも核型(染色体のタイプ)やモザイクの割合で症状が大きく変わるため、外見や一部の情報だけで判断できません。
【次に整理すること】 まずは「原因とタイプ(完全型・モザイク型・Y染色体混入など)」を整理します。
「私の赤ちゃんはどうなるの?」「大人になってからの生活は?」と考え始めると、眠れなくなる夜もありますよね。ですが、ターナー症候群は“結果を見ただけで将来が決まる病気”ではありません。だからこそ、まずは正確な土台から整えましょう。
💡 用語解説ボックス
モザイクとは:体の中に「45,Xの細胞」と「46,XXなどの細胞」が混在している状態です。混在割合により症状が変わります。
確定診断とは:スクリーニングではなく、染色体検査などで「診断を確定する検査」のことです。
🧭 まず押さえる3つのポイント
- ➤ターナー症候群は女性のみに起こる性染色体異常です。
- ➤症状は個人差が大きいため、断片情報で悲観しすぎないでください。
- ➤出生前診断は「知ること」で準備ができますが、NIPTは確定診断ではありません。
2. ターナー症候群の原因とタイプ|親から「遺伝」するの?
【「遺伝」と原因に関する結論】
「私の遺伝のせい?」「次に出産するときも繰り返すのでは?」とご自身を責めてしまう方がいらっしゃいますが、ターナー症候群は親から子へ「遺伝」する疾患ではありません。ご両親の責任ではなく、受精卵が細胞分裂する過程で、偶発的(たまたま)に起こる染色体の変化が主な原因です。次のお子さんで同じ状態が起こる確率は、一般と大きく変わらないとされています。
親からの遺伝ではないとすれば、なぜターナー症候群は起こるのでしょうか?その主な原因は、精子や卵子が作られる過程、あるいは受精卵が細胞分裂を繰り返す初期段階で起こる「染色体の不分離(ふぶんり)」という現象です。
- ➤人間の細胞には通常46本の染色体があり、性別を決める性染色体はXX(女性)またはXY(男性)の2本です。
- ➤細胞が分裂する際、これらは均等に分かれるのが通常ですが、偶然の確率でうまく分かれず、X染色体が1本足りない状態(45,X)の受精卵ができることがあります。これが不分離です。
これは誰にでも、どんなご夫婦にも「たまたま(偶発的に)」起こり得る自然現象です。お母さんの妊娠前の生活習慣や、妊娠初期の行動(仕事、食事、薬など)が原因で起こるものでは決してありません。だからこそ、「私のせいかもしれない」とご自身を責めないでください。
| タイプ | 代表的な核型 | 特徴(ポイント) |
|---|---|---|
| 完全型 | 45,X | 低身長・卵巣機能不全が目立ちやすい |
| モザイク型 | 45,X/46,XX など | 症状が軽いこともあり、妊娠の可能性が残ることもあります |
| 構造異常型 | 46,X,i(Xq) など | X染色体の一部欠失・重複により多様 |
| Y染色体混入型 | 45,X/46,XY など | 性腺腫瘍リスクの評価が重要です |
⚠️ Y染色体が混入している場合に確認すべきこと
45,X/46,XY など Y染色体が含まれる核型では、
性腺腫瘍(ゴナドブラストーマ)リスクが知られています。
そのため、
・Y染色体の有無を正確に確認すること
・必要に応じて性腺の評価を行うこと
が重要になります。
すべての方に起こるわけではありませんが、
「見つけて管理する」ことで予防できる領域です。
💡 用語解説ボックス
胎児分画とは:母体血中に含まれる胎児由来DNAの割合のことです。検査によって必要な下限値があり、当院のNIPT(スーパーNIPT/COATE法)では必要最低胎児分画は3%です。
CMA(染色体マイクロアレイ)とは:染色体の微小な欠失・重複などを検出する検査です。Gバンド法では見えない変化を捉えられます。
3. ターナー症候群の「顔つき」や身体的特徴について
【結論】 ターナー症候群では翼状頸(よくじょうけい)や低位耳などの特徴がみられることがありますが、必ず当てはまるものではありません。
【理由】 特にモザイク型では外見上の特徴が目立たないことがあり、「見た目だけ」で判断できません。
【次に整理すること】 次に、症状と合併症(心血管・腎など)を整理します。
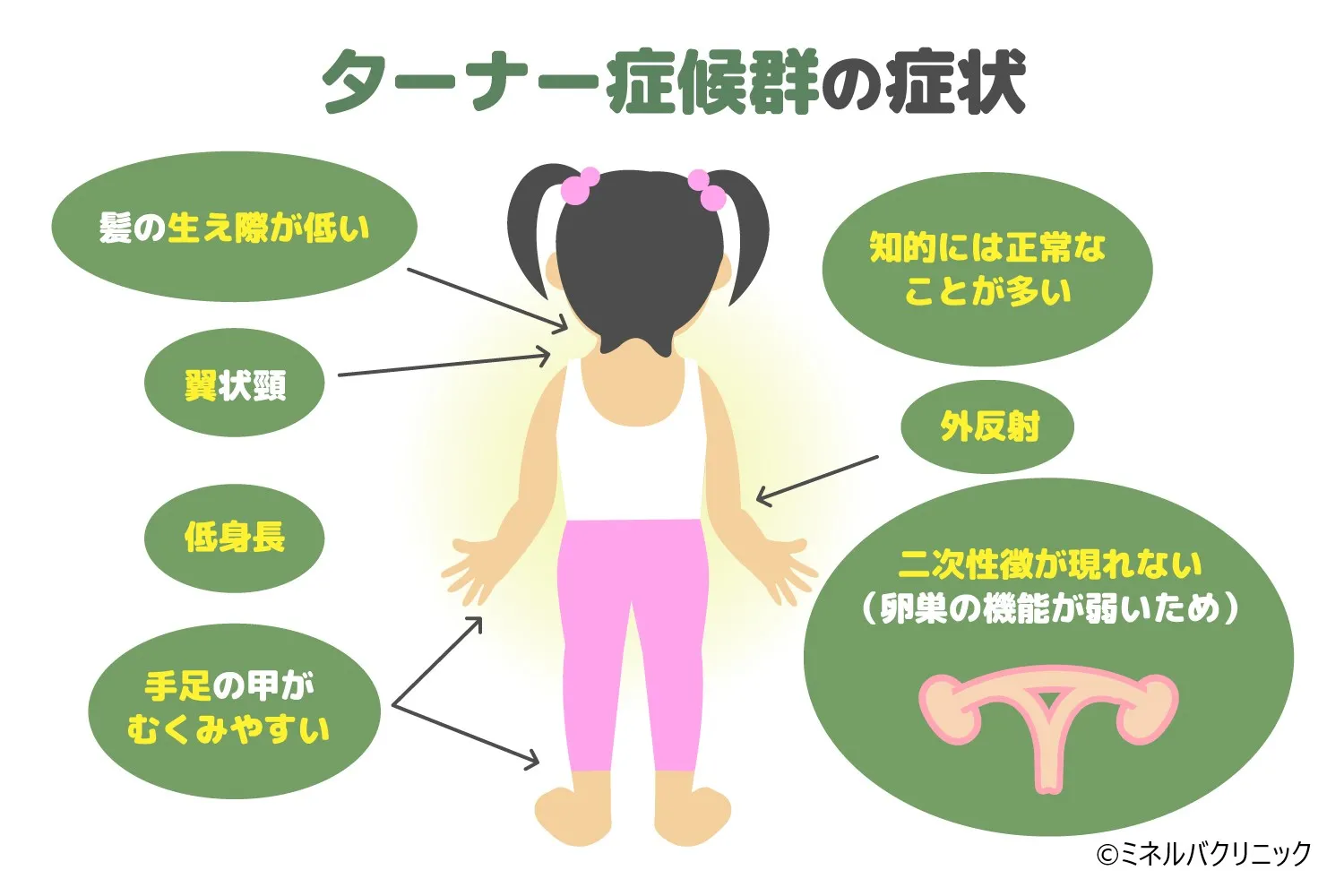
💡 翼状頸(よくじょうけい)とは
首の両側に皮膚のひだがあり、首が短く太く見える状態です。英語では「webbed neck」と呼ばれます。見た目の印象が強い所見ですが、ある・ないだけで診断は決まりませんので、どうか一人で結論を急がないでください。
ネットで「ターナー症候群 顔つき」と検索して不安になる方が多いですが、これらの特徴は「必ずすべてが現れるわけではない」ということを知っておいてください。個人差が非常に大きく、言われなければ全くわからないほど目立たないケースも多々あります。
- ➤翼状頸:首の両側に皮膚のひだ
- ➤低位耳:耳の位置が通常より低いことがあります
- ➤内眼角贅皮:目頭を覆う皮膚のひだ
- ➤後頭部毛髪線が低い:うなじの生え際が低い位置にあることがあります
顔つきや首周りの特徴がなぜ起こるのか、疑問に思う方も多いでしょう。実はこれらの身体的特徴の多くは、胎児期の「リンパ管の形成の遅れ」が関係しています。
- ➤手足の甲のリンパ浮腫(むくみ):
生まれてすぐの赤ちゃん(新生児期)にとてもよく見られる特徴です。手足がパンパンにむくんでいるように見え、これが原因で「手足が短く見える」と心配される方もいますが、骨の異常ではありません。多くの場合、成長とともに1〜2歳頃までに自然に目立たなくなっていきます。 - ➤翼状頸とのつながり:
お腹の中にいる時期(胎児期)に、首の後ろにリンパ液が過剰に溜まること(システィックヒグローマ:胎児リンパ管腫)があります。これが成長過程で吸収された後に残った「皮膚のたるみ」が、翼状頸として現れていると考えられています。
「大人になってもずっと目立つのでは?」と不安になる親御さんもいらっしゃいますが、リンパ浮腫は年齢とともに改善することが多く、顔つきの特徴も成長に伴い気にならなくなるケースが多々あります。「今」の見た目だけで、お子さんの将来を悲観する必要はありません。
⚠️ 重要:外見の特徴は「手がかり」にはなりますが、確定診断は染色体検査です。外見だけで決めつけてしまう情報は、あなたの心を余計に傷つけてしまうことがあります。
見た目の情報で、不安が増えていませんか?
ネットの断片情報は、時にあなたの心を追い詰めてしまいます。
臨床遺伝専門医と直接お話しすることで、状況を整理し、次の一手が見えてきます。
※オンライン診療も対応可能です
4. 症状と合併症(結論→理由→次に整理すること)
【結論】 主な特徴は低身長と卵巣機能不全で、心血管や腎の合併症評価が重要です。
【理由】 合併症の有無が健康の見通し(特に妊娠や寿命)に関わるため、「見つけて管理する」ことが大切です。
【次に整理すること】 次に、知能と学習の特徴(誤解されやすいポイント)を整理します。
| 症状・合併症 | ポイント | 対応の例 |
|---|---|---|
| 低身長 | 成長曲線の評価が重要 | 成長ホルモン療法の検討 |
| 卵巣機能不全 | 思春期発来・骨健康に影響 | 女性ホルモン補充療法 |
| 心血管(大動脈など) | 妊娠前評価が重要 | 心臓検査・血圧管理 |
| 腎の構造異常 | 無症状でも見つかることがあります | 画像検査・定期フォロー |

🩺 院長コラム【「正確さ」を最優先してほしい理由】
出生前診断は、結果がその後の人生に長く影響します。だから私は、「早く結果が出る」より「正確であること」を大切にしてほしいのです。短期間で結論を急ぐほど、心は置き去りになってしまいます。
そして、陽性になったときに本当に大事なのは、検査結果そのもの以上にその後の心理的・医学的フォローです。結果が出た瞬間の衝撃がトラウマにならないように、医療者側の準備と伴走が必要です。当院では、検査前から「結果の受け止め方」まで含めて一緒に整理していきます。
🔎 よく検索される合併症
-
➤
大動脈拡張・解離:思春期以降も定期的な心血管フォローが重要です。 -
➤
二尖大動脈弁:無症状でも心エコーで見つかることがあります。 -
➤
腎奇形:位置異常や形態異常が見られることがあります。 -
➤
橋本病・甲状腺機能低下症:思春期以降に発症することがあり、血液検査で確認します。 -
➤
難聴:中耳炎を繰り返しやすく、聴力評価が重要です。
これらの合併症は「起こるかもしれない可能性」であり、早期に見つけて管理することでリスクを下げられる領域です。
ターナー症候群の女の子が、健康に、そして自信を持って成長していくために欠かせないのが「成長ホルモン」と「女性ホルモン」の補充療法です。これらは「病気を治す」というより、「足りないものを補って健やかな生活を支える」ための前向きなサポートです。
- ➤成長ホルモン療法(低身長へのアプローチ):
成長曲線から外れ始めたタイミング(多くは幼児期〜学童期)から開始します。毎日の皮下注射をご自宅で行うのが一般的です。早期に開始して継続することで、最終的な大人の身長を伸ばす効果が期待できます。ターナー症候群の場合、一定の基準を満たせば小児慢性特定疾病の医療費助成や健康保険の適用となります。 - ➤女性ホルモン補充療法(思春期・骨粗鬆症予防):
卵巣の働きが弱いため、自然な初潮や乳房の発達(第二次性徴)が起こりにくい場合があります。そのため、12歳前後から少量の女性ホルモン(エストロゲン等)を補充し始め、年齢に合わせて薬の量を調整して月経を起こします。これは見た目の変化だけでなく、将来の「骨粗鬆症」を防ぎ、骨を丈夫に保つために一生涯(一般的に閉経の年齢まで)必要となる極めて重要な治療です。
5. 知能と学習(結論→理由→次に整理すること)
【結論】 ターナー症候群は知的障害が前提となる疾患ではありません。約90%が正常範囲の知能とされます。
【理由】 空間認知や数学的処理に苦手さが出ることがあり、そこだけが強調されて誤解が広がりやすいからです。
【次に整理すること】 次に、妊娠の可能性とリスク評価(特に心血管)を整理します。
🧠 学習面でよくみられる傾向
- ➤言語理解や読解は平均的〜やや得意なことが多いです。
- ➤地図や図形などの空間認知が苦手なことがあります。
- ➤苦手さは言語的な説明に置き換えると補えることが多いです。
6. 妊娠の可能性(結論→理由→次に整理すること)
【結論】 完全型では自然妊娠が難しいことが多い一方、モザイク型では妊娠の可能性が残ることがあります。
【理由】 卵巣機能の残存や個人差があり、さらに妊娠は心血管リスク評価が不可欠だからです。
【次に整理すること】 次に、寿命と予後(何がリスクで、どう管理できるか)を整理します。
「将来、子供を持てるのか」はご本人にとってもご家族にとっても非常に気がかりなテーマです。現在は生殖医療の進歩により、選択肢が広がっています。
- ➤自然妊娠の可能性(モザイク型):
完全型(45,X)の場合は卵巣機能が早期に低下するため自然妊娠は難しいことが多いですが、細胞の一部に46,XXが混ざっている「モザイク型」の女性の約2〜5%で自然妊娠の可能性があると報告されています。 - ➤生殖補助医療(卵子提供):
ご自身の卵子での妊娠が難しい場合でも、卵子提供(ドナー卵子)を用いた体外受精によって妊娠・出産されるターナー症候群の女性がいらっしゃいます。子宮の機能はホルモン補充療法によって維持できるため、妊娠するための環境は十分に整えることができます。 - ➤【最重要】妊娠前の心血管評価:
妊娠中は母体の心臓や血管に大きな負担がかかります。ターナー症候群の方は「大動脈解離」のリスクが高いため、妊娠を希望する場合は、妊娠前に必ず循環器内科での詳細な心機能・大動脈の評価(MRIや心エコーなど)を受けることが命を守るために必須です。
⚠️ 重要:妊娠に関しては「できる/できない」の二択ではなく、心血管評価(大動脈など)を含めた安全性の検討が大切です。個別状況により判断が変わるため、医療者と一緒に整理していきましょう。
7. ターナー症候群の寿命について|予後と健康管理のポイント
【ターナー症候群の寿命に関する結論】
「寿命が短いのでは?」と不安になる方も多いですが、適切な医療管理のもとでは、一般の女性に近い寿命が期待できるとされています。過去のデータで寿命差が指摘された理由は、主に心血管の合併症(大動脈の病気など)の発見や管理が遅れたためです。現代の医療では、早期評価と定期的なフォローアップにより、健康上のリスクを大幅に下げることが可能です。
- ➤心血管(大動脈など)の評価と血圧管理
- ➤腎・甲状腺・聴力などの定期フォロー
- ➤必要な治療を“早く始める”より、正確に評価して適切に続けること
8. 出生後診断(結論→理由→次に整理すること)
【結論】 出生後の確定診断は、採血による染色体検査や血液によるCMA(染色体マイクロアレイ)が中心です。
【理由】 Gバンド法は大きな変化には強い一方、微小欠失などは検出困難で、必要に応じてCMAが有効だからです。
【次に整理すること】 次に、出生前診断(NIPT・羊水検査・絨毛検査・CMA)の位置づけを整理します。
💡 用語解説ボックス
CMA(染色体マイクロアレイ)とは:血液などから、染色体の微小な欠失・重複(コピー数変化)を調べる検査です。Gバンド法では検出できない変化の確定診断に役立ちます。
| 検査 | 位置づけ | ポイント |
|---|---|---|
| 染色体検査(Gバンド法) | 確定診断 | 大きな変化に強いが微小欠失は困難 |
| 血液によるCMA | 確定診断の中心 | 微小欠失・重複の評価に有用 |
9. 出生前診断(NIPT・羊水検査・CMA)(結論→理由→次に整理すること)
ターナー症候群が疑われるきっかけとして非常に多いのが、妊婦健診の超音波(エコー)検査です。以下のような所見を指摘され、不安を抱えてNIPTや羊水検査を検討される方が多くいらっしゃいます。
- ➤NT肥厚(首の後ろのむくみ):
妊娠初期(11〜13週頃)のエコーで、胎児の首の後ろに通常より厚いむくみ(NT:Nuchal Translucency)が見られることがあります。 - ➤システィックヒグローマ(胎児リンパ管腫):
首の周りや背中にかけて、リンパ液が溜まった大きな袋状の腫瘤が見える状態です。ターナー症候群の胎児に非常によく見られる特徴的なサインです。 - ➤胎児水腫(たいじすいしゅ):
胸や腹部など、胎児の体の複数箇所に過剰に水が溜まってしまう状態です。
「エコーでむくみを指摘された=必ずターナー症候群」ではありません。健康な赤ちゃんでも一時的にむくみが見られることはあります。しかし、これらの所見がある場合は染色体の変化が隠れている可能性が高まるため、より詳しく調べるためのステップ(NIPTや確定診断である絨毛検査・羊水検査)をご案内し、一緒に状況を整理していきます。
【結論】 NIPTはスクリーニング検査で、陽性時は出生前の確定診断(羊水検査・絨毛検査)が必要です。
【理由】 性染色体異常は偽陽性が比較的多い領域があるため、結果の解釈と次のステップが重要です。
【次に整理すること】 まず「NIPTでわかること/わからないこと/確定診断の必要性」を一つのブロックで整理します。
💡 用語解説ボックス
偽陰性とは:陰性と出たのに、実際は陽性だったという見逃しのことです。
偽陽性とは:陽性と出たのに、実際は陰性だったということです。
PPV(陽性的中率)とは:「陽性」と出た人のうち、実際に陽性である割合です。検査会社の技術で変わるため、一般論だけで判断できません。
- ➤わかること:性染色体異数性(45,X など)の“可能性”
- ➤わからないこと:症状の重さ・将来の生活の具体像は、NIPTだけでは決められません
- ➤確定診断の必要性:陽性時は羊水検査・絨毛検査(出生前の確定診断)で確認します
| 検査 | 位置づけ | ポイント |
|---|---|---|
| NIPT | スクリーニング | 採血で調べる(確定診断ではない) |
| 羊水検査・絨毛検査 | 出生前の確定診断 | 染色体検査で診断を確定します |
| 羊水検査+CMA | 確定診断(CMA) | Gバンド法では検出できない微小欠失を確定診断可能。※学会指針では、原則として超音波での構造異常がある場合などが対象とされています。 |
⚠️ 出生前診断は“正解”を決める場ではありません。
生命予後に直ちに重大な影響を与えない可能性がある所見や、表現型の幅が広い所見については、国際的にも継続した議論があります。医師は結論を押し付けるのではなく、情報提供と意思決定支援を行います。ご家族の決定は常に尊重され、どの選択であっても医療として支えます。

🩺 院長コラム【NIPT施設選びで“後悔しない”ために】
出生前診断でいちばん辛いのは、結果そのものだけではありません。「陽性だったのに、その後が誰にも支えられなかった」という体験が、深いトラウマになることがあります。
だから私は、検査の前に「もし陽性だったらどうするか」「確定診断をどこで受けるか」「誰が説明してくれるのか」まで、必ず一緒に整理しておきたいのです。当院は非認証施設ですが、臨床遺伝専門医が最初から最後まで一貫して担当し、2025年6月からは羊水・絨毛検査も院内で実施できる体制を整えています。こうした一貫体制は限られた医療機関にしかありません。
検査は「受けたら終わり」ではなく、あなたと赤ちゃんの人生の一部になります。だからこそ、安心して相談できる場所を選んでください。
10. ミネルバクリニックのサポート体制
ミネルバクリニックでは、臨床遺伝専門医の専門性を活かした診療体制を整えています。性染色体異常を含むNIPTの検査前カウンセリングから、結果説明、陽性後の医学的・心理的フォローまで一貫して支えます。
🏥 院内で確定検査まで対応
2025年6月より産婦人科を併設し、羊水検査・絨毛検査も院内で実施可能です。転院不要の体制が、心理的負担の軽減につながります。
👩⚕️ 1.5時間の枠で説明
当院では、お一人あたり1.5時間の枠をお取りし、検査前に十分な遺伝カウンセリングを行います。不安なまま検査を受けることがないよう、検査の意味・結果の解釈・陽性時の選択肢まで丁寧に整理します(遺伝カウンセリング料33,000円分が検査費用に内包されています)。
💰 リスクヘッジ(互助会)
互助会費8,000円(NIPT受検者全員に適用)により、陽性時の確定検査(羊水検査)費用を全額補助します。上限なしです。制度の詳細はこちらをご確認ください。安心結果保証制度(6,000円)も受検者全員に適用されます。
よくある質問(FAQ)
関連記事
🏥 一人で悩まないでください
ターナー症候群について心配なこと、検査を受けるかどうか迷っていること、
どんなことでもお気軽にご相談ください。
臨床遺伝専門医があなたとご家族に寄り添います。
参考文献
- [1] Gravholt CH, et al. Clinical practice guidelines for the care of girls and women with Turner syndrome. Eur J Endocrinol. 2017;177(3):G1-G70. [PubMed]
- [2] Bondy CA; Turner Syndrome Study Group. Care of girls and women with Turner syndrome. J Clin Endocrinol Metab. 2007;92(1):10-25. [PubMed]
- [3] Stochholm K, et al. Prevalence, incidence, diagnostic delay, and mortality in Turner syndrome. J Clin Endocrinol Metab. 2006;91(10):3897-3902. [PubMed]
- [4] Silberbach M, et al. Cardiovascular health in Turner syndrome: AHA scientific statement. Circ Genom Precis Med. 2018;11(10):e000048. [PubMed]
- [5] Cools M, et al. Gonadoblastoma in dysgenetic gonads: clinical considerations. J Clin Endocrinol Metab. 2006;91(6):2404-2413. [PubMed]
- [6] NIH NICHD. Turner Syndrome. [NIH]
- [7] ACOG Practice Bulletin No. 226: Screening for Fetal Chromosomal Abnormalities. [ACOG]
- [8] ISPD. Position statements on prenatal screening and diagnosis. [ISPD]
- [9] ミネルバクリニック. スーパーNIPTのエビデンス. [Evidence]
- [10] ミネルバクリニック. COATE法(プレミアム/ダイヤモンド)エビデンス. [Evidence]