目次
NIPTどこまでわかる?
認証施設と非認証施設の違いを臨床遺伝専門医が解説
【結論の要約】NIPTは胎児の染色体の「リスク」を調べる検査で、確定診断は羊水検査・絨毛検査です。
Q. NIPTは「どこまで」わかりますか?認証と非認証で違うの?
A. どこまで調べられるかは「施設の区分」だけでなく「採用している検査の設計」と「結果後の支援体制」で変わります。
認証施設では主に13・18・21トリソミーを中心に実施される一方、非認証施設では性染色体や微小欠失などを扱うことがあります。ただし、広く調べられる=必ず安心とは限りません。大切なのは「何がわかるか」と同じくらい、「結果が出た後に、どう支えられるか」です。
-
➤
結論 → 「どこまで」は検査項目と確定検査への導線で決まります -
➤
認証/非認証 → 区分は重要ですが、サポート体制の差も必ず確認 -
➤
陽性時の次の一手 → NIPTは確定診断ではありません(羊水検査・絨毛検査など) -
➤
わからないこと → 発達障害や多因子疾患など、NIPTでは分からない領域もあります -
➤
迷ったとき → 一人で抱え込まず、遺伝カウンセリングで「知る/知らない」を整理できます
1. 結論:NIPTはどこまでわかる?
【結論】 NIPTは妊婦さんの採血で、胎児由来DNA(cell-free DNA)を解析し、染色体の数の異常(トリソミーなど)を中心に「リスク」を評価する検査です。どこまで調べられるかは、施設の区分だけでは決まりません。採用している検査の設計、結果説明、陽性時の確定診断までの体制が重要です。
前提から確認する:NIPTとは(新型出生前診断)
「調べられるなら、できるだけ全部調べたい」「でも、調べすぎて不安が増えるのも怖い」妊娠中のこの迷いは、とても自然なものです。大切なのは、“情報の量”ではなく、“あなたと赤ちゃんの人生にとって意味のある情報”を、納得して選ぶことです。
| 検査範囲(例) | 何がわかる? | ポイント |
|---|---|---|
| 基本(13/18/21) | 13トリソミー(T13)・18トリソミー(T18)・21トリソミー(T21)のリスク | まず押さえる領域 |
| 性染色体 | 45,X(ターナー症候群)などのリスク | 結果の意味づけに専門的説明が必要なことがあります |
| 微小欠失 | 染色体の一部(領域)が欠ける病気のリスク(例:微小欠失症候群) | 確定診断は羊水検査+CMA |
⚠️ とても大事な前提:NIPTはスクリーニング検査であり、確定診断ではありません。陽性の場合は羊水検査・絨毛検査などで確定診断を検討します。焦らず、手順を一つずつ一緒に確認していきましょう。
つまり、「NIPTはどこまでわかるのか?」という問いに対しての答えは、
染色体の数の異常を中心としたリスク評価まで
です。
そして確定診断は、
羊水検査・絨毛検査
によって行われます。
2. 認証施設と非認証施設の違い
-
➤
臨床遺伝専門医が検査前後に関与しているか -
➤
陽性時の確定検査(羊水検査・絨毛検査)への導線が明確か -
➤
結果説明に十分な時間が確保されているか -
➤
心理的サポート体制があるか -
➤
検査のエビデンスや精度情報が公開されているか
【結論】 認証施設と非認証施設は、制度上の位置づけや運用ルールが異なります。ただし、非認証=質が低いという理解は正確ではありません。重要なのは、検査の設計・説明・陽性後の支援が整っているかです。
「認証のほうが安心って聞いたけれど、非認証は大丈夫なの?」この不安は、多くの方が抱えます。制度は大切です。でも、妊婦さんが本当に求めているのは、“安心して意思決定できる場所”だと思うのです。
-
•
認証施設:運営委員会の制度枠内で運用。遺伝カウンセリングや連携体制を重視した設計になっています。
-
•
非認証施設:制度外で運用。検査項目の幅が広いこともありますが、説明・結果後対応の差が大きい領域でもあります。
-
•
チェックの視点:臨床遺伝の専門家が関わるか、陽性時に確定検査の案内と支援があるか、を確認しましょう。

🩺 院長コラム【“区分”よりも“その後”が大切です】
妊婦さんが怖いのは、検査そのものよりも、「結果が出た後にどうなるのか分からない状態」だと思うのです。認証・非認証という言葉に振り回されてしまうと、本当に大事な確認点が抜けてしまいます。
私はいつも、「陽性だったときに、誰がどの順番で、何を説明してくれるのか」を具体的にイメージできるかを大切にしています。検査の範囲はもちろん重要ですが、不安を一人にしない体制こそ、出生前診断で最も守るべき安全だと思っています。
東京でNIPTを検討されている方は、
東京NIPT比較ページ
も参考にしてください。認証・非認証の違いだけでなく、検査設計やサポート体制の観点から整理しています。
3. 検査項目はどこまで?(基本・性染色体・微小欠失など)
【結論】 まずは13・18・21トリソミーを基本として押さえ、その上で性染色体や微小欠失などの追加範囲は、「知った後にどうしたいか」(確定検査の意思・準備したい内容)に合わせて考えます。
💡 用語解説:トリソミーとは、染色体が本来2本のところ3本になる状態です。NIPTは主にこの「数の異常」を調べます。
基本(13・18・21トリソミー)
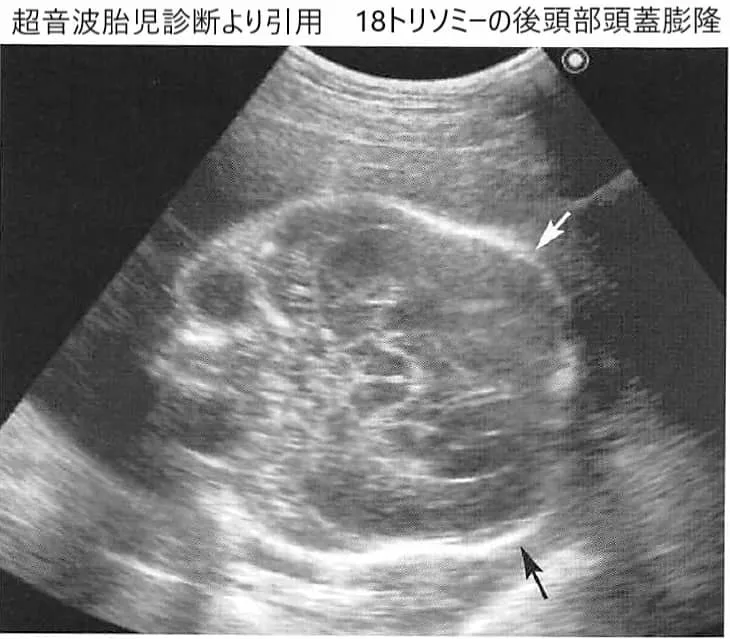
- ➤21トリソミー(ダウン症候群):最も頻度が高く、NIPTの中心
- ➤18トリソミー:重い合併症を伴うことが多く、出生前の準備が重要になることがあります
- ➤13トリソミー:重い先天異常を伴うことがあり、医療連携の準備が課題になります
性染色体(45,X / 47,XXX / 47,XXY / 47,XYY など)
性染色体の結果は、表現型(症状の出方)の幅が広い領域です。だからこそ、結果が出たときは数値だけで結論を急がず、遺伝カウンセリングで「どこまで分かっていて、どこが分からないか」を整理することが大切です。性分化疾患(DSD)など、社会的配慮が必要な話題も含むため、丁寧に扱います。
微小欠失(microdeletions)
微小欠失症候群は、染色体の一部分(領域)が欠けることで起こる病気です。多くは新生突然変異で生じ、妊婦さんの行動や「せい」ではありません。微小欠失症候群の解説もあわせて参考にしてください。
⚠️ 重要:当院のNIPTは微小欠失を中心に設計されていますが、同じ領域でコピー数が増える「重複」も検出されることがあります。その場合、結果の意味づけは専門的な判断が必要となるため、遺伝カウンセリングで詳しくご説明します。
🔎 検査範囲を広げる前に:
微小欠失の中には、所見の意味がはっきりしないことがあるVUS(意義不明)や、偶然見つかる偶発所見が含まれる場合があります。
そのため「見つけること」自体が常に利益になるとは限らず、検査範囲はご家族の価値観と、結果後の対応まで含めて慎重に考えることが大切です。
4. NIPTで「わからないこと」も知っておく
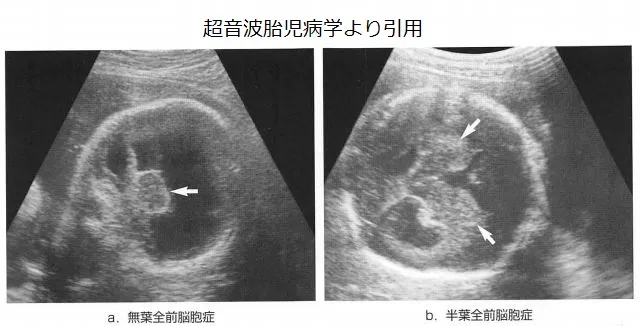
【結論】 NIPTは万能ではありません。視覚・聴覚の障害、形態異常、そして多因子疾患(糖尿病・高血圧など)は原則として分かりません。「分からないこと」を知ることは、不安を減らす大事な知識です。
- ➤視覚障害・聴覚障害:出生後の検査や経過で分かる領域
- ➤形態異常:超音波検査の役割が大きい領域
- ➤多因子疾患:遺伝と環境が絡むため出生前に確定しません
- ➤発達の個人差:出生前に将来を断定できない領域があることも大切な前提です
5. NIPTが陽性だった場合の対応(確定検査)
【結論】 陽性は「確定」ではありません。確定診断は羊水検査または絨毛検査で行います。結果を聞いた直後はつらいですが、ここで一番大切なのは“一人で判断しない”ことです。
陽性の結果は心に刺さります。涙が止まらない方もいます。でも、ここから先は「正しい手順」があります。私たちは、心理的な負担(トラウマ)をできるだけ減らしながら、医学的に必要な情報を整理していくことを最優先にしています。
| 検査 | 位置づけ | ポイント |
|---|---|---|
| 羊水検査 | 確定診断 | 妊娠15週以降が目安。詳細は羊水検査・絨毛検査へ |
| 絨毛検査 | 確定診断 | 妊娠11〜14週頃が目安。胎盤組織を採取します |
| 羊水検査+CMA | ◎ 確定診断 | Gバンド法では検出できない微小欠失を確定診断可能。※学会指針では、原則として超音波での構造異常がある場合などが対象とされています |
⚠️ 補足:結果の解釈には「陽性的中率(PPV)」などの考え方が関わります。年齢や事前確率で変動するため、数字だけで振り回されないようにしましょう。大切なのは、確定検査で“事実”を確認することです。
6. 診断は「出生前」と「出生後」で整理する
【結論】 出生前はNIPTがスクリーニング、羊水検査・絨毛検査が確定診断です。出生後は、採血でCMA(染色体マイクロアレイ)が確定診断の中心になります。Gバンド法では微小欠失は検出困難である点も重要です。
出生前診断(妊娠中)
- ➤NIPT:スクリーニング(確定診断ではありません)
- ➤羊水検査・絨毛検査:出生前の確定診断
- ➤微小欠失の確定:羊水検査+CMA
出生後診断(出生後)
- ➤血液によるCMA:確定診断の中心
- ➤Gバンド法:大きな変化には強い一方、微小欠失は検出困難
- ➤必要に応じて遺伝子検査:症状や家族歴に合わせて検討します
7. ミネルバクリニックの体制(稀有な一貫サポート)
ミネルバクリニックは非認証施設ですが、臨床遺伝専門医がカウンセリングから判定、陽性後の対応まで一貫して行う体制を整えています。さらに2025年6月からは、羊水検査・絨毛検査を院内で実施できる体制を整えました。こうした「検査→確定検査→説明→支援」までの一貫体制は、非認証施設の中でも稀有といえます。
🔬 精度に関するエビデンス
スーパーNIPTの偽陰性ゼロの根拠はエビデンスをご覧ください。COATE法(NEWプレミアム/ダイヤモンド)の微小欠失・単一遺伝子の精度に関する根拠はこちらにまとめています。
🏥 院内で確定検査まで
2025年6月〜院内で羊水・絨毛検査が可能。転院の負担を減らし、不安の時間を最小化することを大切にしています。
👩⚕️ 1.5時間の枠で丁寧に
当院では検査前に十分な遺伝カウンセリングを行い、検査の意味、結果の解釈、陽性だった場合の選択肢までご理解いただいた上で進めます(遺伝カウンセリング料は検査費用に内包されています)。
💰 互助会制度と安心結果保証制度
互助会制度により、陽性時の羊水検査費用は全額補助(上限なし)です。互助会費は8,000円(NIPT受検者全員に適用)です。安心結果保証制度(6,000円)もNIPT受検者全員に適用されます。詳しくは公式案内をご確認ください。

(父親由来の遺伝子変異が子へ伝わるイメージ)
価格について:
検査会社ごとに使用しているシーケンサーや解析体制は異なります。
単に機械が判定するだけの設計なのか、バイオインフォマティクス専門家が解析に関与しているのかによっても、
精度や結果解釈の質は変わります。
価格の違いは、検査技術・解析体制・カウンセリング体制の差を反映している場合があります。
💡 当院の考え方:
遺伝カウンセリング料(33,000円)は検査費用に内包されています。
当日の説明だけでなく、陽性時の複数回カウンセリングや、
妊娠中の不安(感染症など)への相談まで含めた設計です。
「お金がかかるから相談しにくい」という状況を避けることも、
医療の安全の一部だと考えています。
技術についての考え方:当院は「2日など短期間で結果を出すこと」よりも、生涯に関わる検査だからこそ最も重要なのは正確性だと位置づけています。結果の速さは大切ですが、同じくらい、陽性後の心理的・医学的フォローが重要です。

🩺 院長コラム【“どこまで”は、家族の価値観で決まります】
出生前診断は、医学の話であると同時に、倫理の話でもあります。生命予後に直ちに重大な影響を与えない可能性がある所見や、表現型の幅が非常に広い所見では、出生前に予後を確定できません。
だから私は、検査の範囲を「広くするべき」とも「狭くするべき」とも言いません。大切なのは、知る権利と知らないでいる権利の両方が守られ、非指示的(中立)に意思決定を支えられることです。どの選択をしても、医療として支える。そのために、丁寧な遺伝カウンセリングを行っています。
COATE法(NEWプレミアム/ダイヤモンド)のカバー範囲
必要最低胎児分画(胎児ゲノム率)は3%です。
● 常染色体トリソミー(6種)
13 / 15 / 16 / 18 / 21 / 22
● 性染色体異数性(4種)
45,X / 47,XXX / 47,XXY / 47,XYY
● 微細欠失(12領域)
1p36 欠失, 2q33 欠失, 4p16 欠失, 5p15 欠失, 8q23q24 欠失, 9p 欠失, 11q23q25 欠失, 15q11.2-q13 欠失, 17p11.2 欠失, 18p 欠失, 18q22q23 欠失, 22q11.2 欠失
● 単一遺伝子(56遺伝子)
ASXL1, BRAF, CBL, CD96, CDKL5, CHD7, COL10A1, COL11A1, COL1A1, COL1A2, COL2A1, EBP, EFNB1, ERF, FGFR1, FGFR2, FGFR3, FLNB, FREM1, GLI3, HDAC8, HNRNPK, HRAS, KAT6B, KMT2D, KRAS, LMNA, MAP2K1, MAP2K2, MECP2, NIPBL, NRAS, NSD1, NSDHL, PTPN11, RAD21, RAF1, RIT1, RUNX2, SHOC2, SKI, SLC25A24, SMC1A, SMC3, SNRPB, SOS1, SOS2, SOX9, SPECC1L, STAT3, TCF12, TRAF7, TSC1, TSC2, TWIST1, ZIC1
⚠️ 精度の表現について:検査精度の数字は一般論として一律に語れず、技術や解析体制で変動します。当院は臨床遺伝専門医の診療体制のもと、採用検査の根拠を明示しながら説明しています。COATE法の精度差の詳細はエビデンスをご参照ください。
🏥 迷いは「悪いこと」ではありません
出生前診断は、誰にとっても簡単な決断ではありません。
検査の範囲、結果の意味、陽性だった場合の選択肢まで、
臨床遺伝専門医が丁寧に整理してお伝えします。
よくある質問(FAQ)
関連記事
参考文献
- [1] ACOG. Cell-free DNA screening for fetal aneuploidy. [ACOG]
- [2] ISPD. Position statements and guidelines related to prenatal screening/diagnosis. [ISPD]
- [3] ACMG. Clinical practice resources for prenatal/preconception genetics. [ACMG]
- [4] Gil MM, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017. [PubMed]
- [5] American College of Medical Genetics and Genomics. Technical standards and practice guidelines. [ACMG Guidelines]
- [6] 厚生労働省. 母子保健・出生前検査に関する情報提供. [厚労省]