目次
📍 クイックナビゲーション
遺伝性疾患を抱えながら妊娠・出産を望むとき、多くの方が「着床前診断(PGT-M)しかない」と思い込んでいます。でも、本当にそうでしょうか。費用は50万〜100万円以上、日本産科婦人科学会の審査だけで半年から1年、トータルで最長2年以上かかることもある。そして何より、PGT-Mは世界の学会が「スクリーニング検査」と位置づけており、確定診断ではありません。この記事では、あなたの状況に合った「もう一つの選択肢」を正直にお伝えします。子供を持つことを、どうか諦めないでください。
Q. 遺伝性疾患があっても、子供を持つことができますか?
A. はい、持てます。着床前診断(PGT-M)だけが選択肢ではありません。自然妊娠のうえで絨毛(じゅうもう)検査・羊水検査を受けるという選択肢は、PGT-Mより正確な確定診断が得られ、費用も時間も現実的です。
- ➤3つのケース別解説 → 劣性疾患保因者カップル・優性疾患未発症者・優性疾患既発症者、それぞれへの語りかけ
- ➤PGT-Mの3つの現実 → 費用・時間・精度の正直な比較
- ➤DNA量という根本的な差 → なぜ出生前診断の方が正確なのかを科学的に解説
- ➤院長の本音 → 「中絶を避けること」と「正確な診断を受けること」、どちらが大切ですか?
- ➤ミネルバクリニックでできること → 遺伝性疾患をお持ちの方の絨毛検査・羊水検査を受け入れています
1. あなたはどのケースですか?——遺伝性疾患と妊娠を考える3つの立場
遺伝性疾患と向き合いながら妊娠・出産を考えている方の状況は、一括りにはできません。どのような立場にいるかによって、最適な検査の選択肢は大きく変わります。まず、あなたがどのケースに当てはまるかを確認してみてください。
① 劣性遺伝疾患の「保因者カップル」の方へ
💡 用語解説:保因者(ほいんしゃ)とは
常染色体劣性遺伝(潜性遺伝)疾患の場合、遺伝子は2本1組です。1本だけに変異があっても、もう1本が正常であれば発症しません。この「変異遺伝子を持っているが発症していない」状態の方を「保因者(キャリア)」と呼びます。両親ともに保因者の場合、お子さんが発症する確率は4分の1(25%)です。
お二人とも健康で、日常生活もまったく問題ない。それでも「子どもに遺伝するかもしれない」という不安を抱えながら妊娠を考えている方。脊髄性筋萎縮症(SMA)、嚢胞性線維症、デュシェンヌ型筋ジストロフィー(母親が保因者のX連鎖型)などが代表例です。
このケースの方に最初にお伝えしたいのは、自然妊娠しながら出生前診断を受けるという選択肢が十分に有効だということです。お二人とも不妊治療が必要なわけではなく、体外受精(IVF)のための採卵という身体的負担をかけなくても、妊娠後の絨毛検査・羊水検査で確定診断を受けることができます。
② 優性遺伝疾患・まだ発症していない方へ
💡 用語解説:常染色体優性遺伝(顕性遺伝)とは
2本ある遺伝子のうち1本だけに変異があれば発症する遺伝形式です。変異を持つ親からお子さんへ遺伝する確率は理論上50%です。ハンチントン病、筋強直性ジストロフィー、マルファン症候群などがこの遺伝形式をとります。
親族が発症していて、自分も遺伝子変異を持っていると分かっているが、今はまだ症状がない。ハンチントン病のように30〜50代になって初めて発症する疾患の場合、現在健康であっても、将来の発症リスクと子どもへの遺伝リスクという二重の不安を抱えている状態です。
このケースで特に注意してほしいのは、ハンチントン病のようなトリプレットリピート病(塩基の繰り返し配列が異常に伸長する疾患)は、PGT-Mでの診断が技術的に特に困難であることです。一方、絨毛検査・羊水検査であれば、豊富なDNA量から直接解析できるため、こうした疾患でも高精度な確定診断が可能です。
③ 優性遺伝疾患・すでに発症している方へ
自分自身がすでに疾患を抱えながら、それでも子どもを望んでいる方。筋強直性ジストロフィー、マルファン症候群、神経線維腫症(NF1)などをお持ちの方がこのケースに当たります。
このグループの方が最も傷ついてきた言葉は「産むのは難しいかもしれませんね」という医療者からの、善意であっても一方的なメッセージではないでしょうか。自分が病気を持っていることは、親になる権利を失うことではありません。子どもを持つかどうか、どのように妊娠・出産するかを決めるのは、医師ではなくあなた自身です。
自身の病状管理と妊娠・出産のリスクを丁寧に評価したうえで、妊娠後の絨毛検査・羊水検査でお子さんへの遺伝の有無を確認しながら、産む選択を進めることができます。最初から諦める必要はありません。
2. 多くの方が知らない「もう一つの選択肢」——自然妊娠+絨毛検査・羊水検査という道
遺伝性疾患を持つカップルが産婦人科や遺伝外来を訪ねると、多くの場合「PGT-Mを検討してください」という説明を受けます。もちろんPGT-Mは重要な選択肢の一つです。しかし、それが唯一の選択肢であるかのように伝えられることで、多くの方が余分な時間・費用・身体的負担を背負い込んでいる現実があります。
💡 用語解説:絨毛(じゅうもう)検査(CVS)とは
妊娠10〜14週頃に、超音波ガイド下でお腹または膣から細い針を入れ、将来胎盤になる絨毛組織の一部を採取する検査です。胎児と同じ遺伝情報を持つ組織を直接分析するため、染色体異常・遺伝子変異を高精度で確定診断できます。結果は多くの場合1〜2週間で出ます。
💡 用語解説:羊水検査(Amniocentesis)とは
妊娠15〜20週頃に、超音波ガイド下でお腹から細い針を羊水腔に刺し、羊水を20〜30mL採取する検査です。羊水中に浮遊する胎児由来の細胞からDNAを抽出・解析します。産科医療において長い歴史を持つ最も確立された侵襲的出生前検査で、感度・特異度ともにほぼ100%の確定診断を提供します。
この2つの検査が提供するのは、PGT-Mよりもはるかに正確な確定診断です。そしてPGT-Mとの最大の違いは、自然妊娠してから妊娠10〜20週で受けられるという点です。体外受精のための採卵は不要で、IVFの身体的・経済的負担もかかりません(不妊治療が必要な方は別として)。
もちろん、絨毛検査・羊水検査にも留意点があります。お腹に針を刺す手技を伴うため、約0.1〜0.5%程度の手技に伴う流産リスクが存在します。また、結果によっては妊娠継続について難しい判断を迫られることもあります。これらを十分に理解したうえで、検査を受けるかどうか、どちらの検査を受けるかをご自身で決めることが大切です。
🔍 関連記事
3. PGT-Mを選ぶ前に知っておきたい3つの現実
💡 そもそも「スクリーニング検査」と「確定診断」は何が違うの?
身近な例で考えてみましょう。肺がん検診や乳がん検診は「スクリーニング検査」です。検診で引っかかっても、それだけでがんと決まるわけではありません。
肺がん検診で異常が見つかったら、次に胸部CTを撮り、さらに気管支鏡で組織を採取する「生検」を行います。この生検が「確定診断」です。スクリーニングは「疑いのある人を見つける検査」、確定診断は「本当にそうなのかを決定する検査」です。
NIPTや着床前診断(PGT-M)も同じ考え方です。どちらもスクリーニング検査であり、赤ちゃんの診断を確定させるものではありません。赤ちゃんの遺伝子・染色体を確定診断する検査は、絨毛検査または羊水検査です。赤ちゃんの細胞を直接採取して調べるため、スクリーニングとは根本的に精度が異なります。
PGT-Mを選択する前に、ぜひ知っておいてほしい現実があります。これはPGT-Mを否定するものではありません。ただ、十分な情報なしに「PGT-Mしかない」と思い込んでしまうことが、患者さんにとって不利益になる場合があるからこそ、正直にお伝えしたいのです。
💴 現実① 費用
PGT-Mに伴う体外受精(IVF)から胚生検・遺伝子解析まで、すべて自費診療で50万〜100万円以上かかります。保険は一切適用されません。採卵回数が増えればさらに費用が増えます。一方、絨毛検査・羊水検査は費用が大きく異なります。
⏱️ 現実② 時間
日本でPGT-Mを受けるには日本産科婦人科学会への症例申請が1例ずつ必要で、学会審査だけで半年〜1年程度かかることがあります。施設内の倫理委員会審査(約1ヶ月)を経て、IVF自体の期間も加わると、着床前診断が実施できるまで最長2年近くかかるケースも珍しくありません。
🔬 現実③ 精度
PGT-Mの診断精度は95〜98%とされています。ASRM(米国生殖医学会)・ACOG(米国産婦人科学会)・日本産科婦人科学会は一致して「PGT-Mはスクリーニング検査であり、確定診断ではない」と位置づけています。なぜ確定診断にならないかは次のセクションで詳しく解説します。
PGT-M vs 自然妊娠+出生前診断:現実コスト比較
| PGT-M | 自然妊娠+絨毛検査・羊水検査 | |
|---|---|---|
| 費用 | 50万〜100万円以上 全額自費・保険適用なし |
数万〜十数万円 IVF不要の場合 |
| 時間 | 最長約2年 学会審査だけで半年〜1年 |
妊娠後数週間で結果 妊娠10〜20週で実施可能 |
| 精度 | 95〜98% スクリーニング検査 |
ほぼ100% 確定診断 |
| 身体的負担 | 採卵・IVFが必要 不妊治療が不要な方も |
自然妊娠でよい 針を刺す手技のみ |
| 学会審査 | 1例ずつ必要 承認されない場合も |
不要 妊娠後すぐに検討可能 |
| 診断の位置づけ | スクリーニング 学会は確認検査を推奨 |
確定診断 これ以上の精度はない |
※費用は一般的な相場です。施設・状況により異なります。不妊治療が必要な方はIVF費用が別途かかります。
時間の問題は特に深刻です。35歳の保因者の方がPGT-Mを希望した場合、学会審査と手続きに最長2年かかれば、実際に妊娠を試みるのは37歳になってから。卵巣予備能も妊娠率も、加齢とともに確実に変化します。時間のコストは見えにくいですが、非常に重要です。
さらに、学会審査で承認されない場合、PGT-Mは実施できません。審査が通らなかった場合に残される選択肢は、まさに自然妊娠後の絨毛検査・羊水検査です。最初からこの選択肢を視野に入れておくことは、決して後ろ向きな考え方ではないのです。
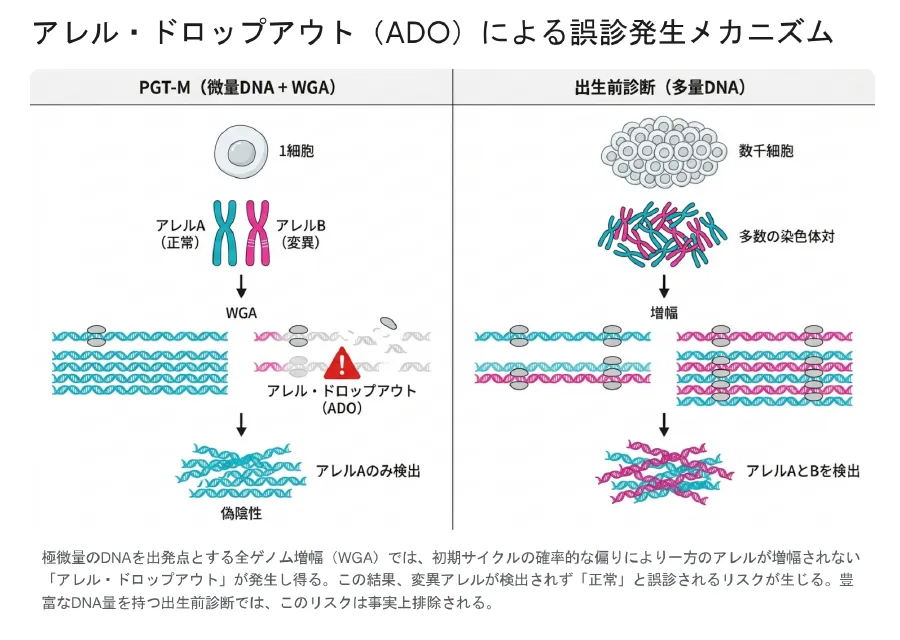
4. 着床前診断(PGT-M)の精度に限界がある理由——絨毛検査・羊水検査との決定的な差はDNA量にある
結論:着床前診断(PGT-M)の精度が95〜98%にとどまり、絨毛検査・羊水検査がほぼ100%の確定診断を提供できる理由は、検査に使えるDNA量が約10万倍異なるためです。この物理的・生化学的な差は、現在の技術では埋めることができません。
PGT-Mが「スクリーニング」にとどまる理由、絨毛検査・羊水検査が「確定診断」と呼ばれる理由——その根本は、検査に使えるDNAの量の圧倒的な差にあります。これは機器の性能や技術者のスキルの問題ではなく、物理的・生化学的な原理の問題です。
採取できるDNA量——約10万倍の差
ヒトの細胞1個に含まれるDNAはおよそ6.6ピコグラム(pg)です。PGT-Mでは、胚盤胞の栄養外胚葉(将来胎盤になる部分)からわずか5〜10個の細胞を採取するため、得られるDNAは最大でも約50〜66ピコグラムにすぎません。これは肉眼では見えない量で、一般的な分光光度計の測定限界を下回ります。
一方、絨毛検査では約10mgの絨毛組織から平均1,000〜4,000ナノグラム(1〜4マイクログラム)のDNAが得られます。羊水検査では20mLの羊水から約2,500〜3,100ナノグラム(2.5〜3.1マイクログラム)のDNAが抽出可能です。
初期DNA採取量の比較(対数スケール)
(TE生検)
50 pg ← WGA必須
(20mL)
2.8μg
(約280万pg)
(10mg)
3.0μg
(約300万pg)
※視覚的な棒の長さは対数スケールに基づきます。実際の差は約10万倍です。
直接解析可能(高精度)
直接解析可能(高精度)
🔍 関連記事
PGT-Mで誤診が起きるメカニズム——WGAとアレル・ドロップアウト
PGT-Mで得られる数十ピコグラムのDNAは、次世代シーケンサー(NGS)やマイクロアレイによる解析に必要な量(マイクログラム単位)に遠く及びません。そのため、PGT-Mでは必ず「全ゲノム増幅(WGA)」という工程を経る必要があります。
💡 用語解説:全ゲノム増幅(WGA)とは
極微量のDNAを解析できる量まで人工的に増幅させる技術です。数ピコグラムのDNAを数マイクログラムにまで増やします。画期的な技術ですが、増幅の過程でどうしても「増幅のムラ(バイアス)」が生じます。あるゲノム領域は過剰に増幅され、別の領域はほとんど増幅されないという不均一さが、診断精度を下げる原因になります。
💡 用語解説:アレル・ドロップアウト(ADO)とは
ヒトはお父さんとお母さんから1本ずつ染色体を受け継ぐため、遺伝子は2本(2つのアレル)あります。WGAの増幅初期段階で、たまたま一方のアレル(たとえば変異アレル)だけが増幅に失敗してしまう現象が「アレル・ドロップアウト(ADO)」です。これが起きると、本当は変異を持っている胚が「正常」と判定されてしまう(偽陰性)ことがあります。逆に正常アレルがドロップアウトすれば、健常な胚が「罹患胚」と誤判定されることも(偽陽性)。この現象は原理的にゼロにすることができず、PGT-Mの誤診率2〜5%の最大原因となっています。
PGT-Mでは連鎖解析(ハプロタイピング)などの補正技術でADOのリスクを大幅に低減しています。それでも診断精度は95〜98%にとどまります。これが「スクリーニング」と呼ばれる所以です。
一方、絨毛検査・羊水検査では数百万コピーものDNA分子が存在するため、WGAは不要です。直接PCR増幅・次世代シーケンス・マイクロアレイにかけることができ、ADOが診断結果を歪めるリスクは統計的・生化学的にほぼゼロです。両方のアレルが常に本来の比率(ヘテロ接合体であれば50:50)で検出されるため、確定診断として機能します。
PGT-M(微量DNA+WGA)ではアレル・ドロップアウトによって一方のアレルが検出されず偽陰性になるリスクがある。豊富なDNA量を持つ出生前診断ではこのリスクは事実上排除される。
世界の学会はPGT-Mの後に出生前診断を推奨している
ASRMの2023年ガイドライン、ACOGの委員会意見、日本産科婦人科学会の見解はいずれも、「PGT-Mで妊娠が成立したすべての患者に対し、絨毛検査または羊水検査による確認検査の実施オプションを必ず提示し、推奨すべき」と明記しています。
つまり世界の標準的な考え方では、PGT-Mは絨毛検査・羊水検査の「代替」ではなく、絨毛検査・羊水検査で確認が必要な「前段階のスクリーニング」なのです。PGT-Mをしたとしても、その後に改めて確認検査が推奨される——これが現在の科学的コンセンサスです。
5. 私自身が、遺伝性疾患の患者です——院長・仲田洋美からのメッセージ
ここからは、臨床遺伝専門医としてではなく、一人の遺伝性疾患患者として、そして三人の子どもを持つ母として、お話しさせてください。
私は偽性偽性副甲状腺機能低下症(Pseudopseudohypoparathyroidism:PHP2型)という、希少な常染色体優性遺伝性疾患の患者です。骨の異常を伴うこの疾患は、女性である私から子どもへ遺伝した場合、重症化して知的障害が加わるリスクがあります。遺伝確率は理論上50%。これは私にとって、教科書の中の話でも、患者さんへの説明のための知識でもありません。私自身の人生に深く刻まれた問題です。
💡 用語解説:偽性偽性副甲状腺機能低下症とは
副甲状腺ホルモン(PTH)に対する標的臓器の反応異常によって生じる希少疾患群のひとつです。骨の形態異常(短い指・低身長・石灰化など)を特徴とします。常染色体優性遺伝(顕性遺伝)の形式をとり、母親から遺伝した場合に重症化しやすい(母性インプリンティング)という特徴があります。女性患者が出産する場合、お子さんへの影響が父親から遺伝する場合より大きくなるため、遺伝カウンセリングが特に重要な疾患です。
そして私は妊娠しました。「子どもは産まない」と言っていたにもかかわらず。妊娠した私は、不思議なことに自分が遺伝性疾患の患者であることを、すっかり忘れていました。中絶するという考えは一切浮かびませんでした。ただ、妊娠していることの喜びと、目の前の日々を生きていました。
夫は違いました。子どもが生まれるたびに、私には黙って、生まれてきた子どもの手の関節をそっと確認していました。骨の形態異常が現れていないか。遺伝しているかどうかを、独りで確認し続けていたのです。私がそれを知ったのは、子どもたちが大きくなってからのことでした。
幸い、子どもたちは全員健常でした。50%という確率を、三人が三人とも乗り越えてくれました。
患者として、母として、そして医師として——私はこの三つの立場から、遺伝性疾患と向き合う方々の傍に立ち続けたいと思っています。あなたの状況は、30年前の私と違います。今は選択肢があります。その選択肢を知ったうえで、あなたらしい答えを見つけてください。
6. 「中絶を避けること」と「正確な診断を受けること」——どちらが大切ですか?
PGT-Mを選ぶ最大の動機のひとつは、「妊娠後に重篤な遺伝性疾患が発覚して、中絶という選択を迫られることを避けたい」という気持ちです。その気持ちは、痛いほど理解できます。
しかし、ここで一度立ち止まって考えてほしいのです。PGT-Mの精度は95〜98%です。100回の移植のうち、2〜5回は誤診の可能性がある。変異を持つ胚が「正常」と判定されて移植され、お子さんが生まれてくる——そのリスクをどう受け止めますか?
私がお伝えしたいのは、「PGT-Mをするな」ということではありません。「中絶を避けたいという気持ちと、正確な診断を受けたいという気持ち、どちらをより優先しているのかを、ご自身の中で明確にしてほしい」ということです。
大切なのは、情報なしに選ぶのではなく、選択肢の全体像を知ったうえで、あなた自身が選ぶことです。PGT-Mにも大きな価値があります。一方で、自然妊娠のうえで絨毛検査・羊水検査を受けるというルートには、正確さと現実性という強みがあります。どちらが「あなたの正解」かは、あなた自身にしか決められません。
7. ミネルバクリニックでできること
ミネルバクリニックは、臨床遺伝専門医が院長を務める、遺伝子検査・出生前診断に特化した稀有なクリニックです。2025年6月より院内で絨毛検査・羊水検査を実施しており、遺伝性疾患をお持ちの方・保因者カップル・優性疾患の未発症者・既発症者の方の絨毛検査・羊水検査をお受けしています。
🔬 院内一貫の検査体制
絨毛検査・羊水検査を院内で実施。多くの場合、結果は3日以内にご返却します(マイクロアレイ検査は約2週間)。遺伝カウンセリングから検査・結果説明まで、転院不要で院内完結。
🤝 互助会制度
当院でNIPTを受検された方には互助会(8,000円・強制加入)が適用されます。万が一羊水検査が必要になった場合、その費用を上限なく補助します。※互助会はNIPT受検者を対象とした制度です。遺伝性疾患の方が直接絨毛検査・羊水検査をご希望の場合の費用については、初回遺伝カウンセリング時にご確認ください。
💬 遺伝カウンセリング
臨床遺伝専門医による遺伝カウンセリングを実施。「どの検査を受けるべきか」ではなく、「どんな選択肢があるか」を中立的にお伝えします。まずは情報収集だけのご相談も歓迎します。
🕐 早期NIPTも対応
妊娠6〜8週からの早期NIPT(臨床研究)も実施しています。また妊娠9週以降のNIPT(新型出生前診断)とあわせた包括的な出生前診断計画を、専門医と一緒に立てることができます。
検査を受けるかどうかを決める前に、まず「自分にはどんな選択肢があるのか」を知ることが最も大切です。ミネルバクリニックでは、どんな状況にある方でも、最初は情報収集と遺伝カウンセリングからスタートできます。一人で抱え込まないでください。
よくある質問(FAQ)
🏥 遺伝性疾患と妊娠について、一人で悩まないでください
ミネルバクリニックでは、遺伝性疾患をお持ちの方・保因者カップルの方の
絨毛検査・羊水検査・遺伝カウンセリングを一貫してご提供しています。
参考文献
- [1] ASRM Practice Committee. Indications and management of preimplantation genetic testing for monogenic conditions: a committee opinion (2023). American Society for Reproductive Medicine. [ASRM]
- [2] ACOG Committee Opinion. Preimplantation Genetic Testing. Obstet Gynecol. 2020. [ACOG]
- [3] Prenatal diagnosis following preimplantation genetic testing for monogenic conditions: a single centre record linkage study. PMC11805740. [PMC11805740]
- [4] Preimplantation Genetic Testing for Chromosomal Abnormalities: Aneuploidy, Mosaicism, and Structural Rearrangements. PMC7349251. [PMC7349251]
- [5] A methodological study on the process of prenatal optical genome mapping: focusing on cell culture and quality control. PMC12896315. [PMC12896315]
- [6] DNA concentrations in amniotic fluid according to gestational age and fetal sex: data from 2573 samples. PMC11393111. [PMC11393111]
- [7] Preimplantation Genetic Testing for Monogenic Disorders. PMC7463885. [PMC7463885]
- [8] ESHRE PGT Consortium good practice recommendations for the detection of monogenic disorders. Human Reproduction Open. 2020. [Oxford Academic]