目次
📍 クイックナビゲーション
絨毛採取(CVS)の結果に染色体異常が見つかったとき、「胎児に問題があるのか、それとも胎盤だけの異常なのか」という不安は、多くの方が経験する非常に切実な問いです。このような状況に関わる重要な概念がCPM(限局性胎盤モザイク:Confined Placental Mosaicism)です。
- ➤ CPM(限局性胎盤モザイク)の定義と3つのタイプ
- ➤ NIPTの偽陽性とCPMの関係:なぜ確定検査が必要か
- ➤ 16週羊水穿刺で正常核型が確認された場合の臨床的意味
- ➤ CPMが胎盤機能・胎児発育に与える具体的な影響
- ➤ 片親性ダイソミー(UPD)検査が推奨される染色体と関連症候群
- ➤ CPM診断後にミネルバクリニックが提供するサポート体制
CPMは、絨毛採取(CVS)で偶然発見されるケースのほか、NIPTで陽性・偽陽性が出た際の原因としても注目されています。胎盤由来のDNAを解析するNIPTでは、胎盤のみに染色体異常がある場合(CPM)でも陽性結果が出ることがあり、確定検査の重要性を理解するうえでCPMの知識は欠かせません。
本記事では、臨床遺伝専門医の立場から、CPMの定義・診断フロー・NIPTとの関係・胎児への影響・片親性ダイソミー(UPD)検査の必要性まで、科学的エビデンスに基づいてわかりやすく解説します。
CPM(限局性胎盤モザイク)とは
CPM(Confined Placental Mosaicism:限局性胎盤モザイク)とは、胎盤の細胞に染色体異常が見られるものの、胎児自体の染色体は正常である状態を指します。これは絨毛採取(CVS)などで偶然発見されることが多く、妊娠管理に影響を与える重要な所見となります。
モザイク(Mosaicism)とは、同一個体の中に染色体構成の異なる細胞集団が混在している状態のことです。通常、受精後の細胞分裂の過程で一部の細胞に染色体の分離エラーが起きることで生じます。CPMの場合、このエラーが胎盤細胞には起きているが胎児本体の細胞には及んでいない、というパターンを指します。
CPMの3つのタイプ
CPMには、絨毛のどの細胞層に異常が見られるかによって主に3つのタイプがあります。これは確定診断や予後の予測において重要な分類です。
絨毛採取(CVS:Chorionic Villus Sampling)とは、妊娠10〜13週頃に胎盤の一部(絨毛)を採取して染色体異常を調べる侵襲的検査です。早期に確定診断を得られる利点がある一方、採取した組織が胎盤由来であるため、CPMの影響でまれに胎児の染色体状態と異なる結果が出ることがあります。この”不一致”を解消するために、羊水穿刺による追加確認が行われます。
NIPTとCPMの関係――偽陽性の原因として
NIPT(新型出生前診断)は、母体血中に含まれる胎児由来のcell-free DNA(セルフリーDNA)を解析することで、胎児の染色体異常を高精度に検出する検査です。しかし、このcell-free DNAの大部分は胎盤細胞(栄養膜細胞)が崩壊する際に放出されたものであるため、CPMがある場合は問題が生じます。
CPMがNIPT偽陽性の原因となるメカニズム
胎盤のみに染色体異常がある(CPM)場合、母体血中のcell-free DNAには異常な染色体パターンが混じって検出されます。NIPTはこれを「胎児の染色体異常」と判定することがあり、結果として偽陽性(実際には胎児は正常であるのに陽性と出る)の原因となります。
CPMはNIPT偽陽性の主要な原因のひとつです。特にトリソミー13・18・21以外のまれな染色体異常でNIPT陽性となった場合、背景にCPMがある可能性を念頭に置き、必ず確定検査(羊水穿刺)で胎児の核型を直接確認することが推奨されています。
確定検査(羊水穿刺)が不可欠な理由
NIPTはスクリーニング検査であり、陽性結果が出た際にはその結果が「本当に胎児の異常を反映しているのか」を確認するために、羊水穿刺による確定検査が不可欠です。羊水中には胎児が剥がした細胞が浮遊しており、これを培養・解析することで胎児の染色体を直接調べることができます。胎盤細胞に由来するCPMの影響を受けないため、CPMと胎児の真の染色体異常を確実に区別できます。
cell-free DNA(cfDNA)とは、血液中に浮遊している細胞外のDNA断片のことです。妊娠中は胎盤細胞が壊れるたびに胎児由来のcfDNAが母体血中に放出されます。胎児分画(Fetal Fraction)とは、母体血中のcfDNA全体に占める胎児由来cfDNAの割合のことで、一般に4%以上あれば検査が成立します。CPMがある場合、この胎児分画の内訳に異常な染色体を持つ細胞由来のDNAが混入するため、偽陽性につながることがあります。
CPM診断における羊水穿刺検査の役割
標準的な診断プロトコルの妥当性
絨毛採取(CVS)で染色体異常が検出された場合、羊水穿刺による胎児核型の確認が標準的な手順とされています。羊水細胞の核型が正常であれば、胎盤に限定されたモザイク(CPM)と診断され、胎児自体は正常と判断されます。この診断プロトコルは複数の研究によって妥当性が確認されており、現行の産婦人科診療において確立された方法です。
16週での羊水穿刺検査で胎児の核型が正常であれば、CPMを否定できるという従来の見解は、最新の研究においても引き続き支持されています。科学的根拠に基づくこの診断の流れは、国内外のガイドラインで推奨されています。
診断の流れと各検査の役割
絨毛採取で染色体異常が見つかった場合、それが胎盤のみに限局しているのか(CPM)、あるいは胎児にも影響しているのかを判別することが重要です。この判別において、羊水穿刺検査は決定的な役割を果たします。
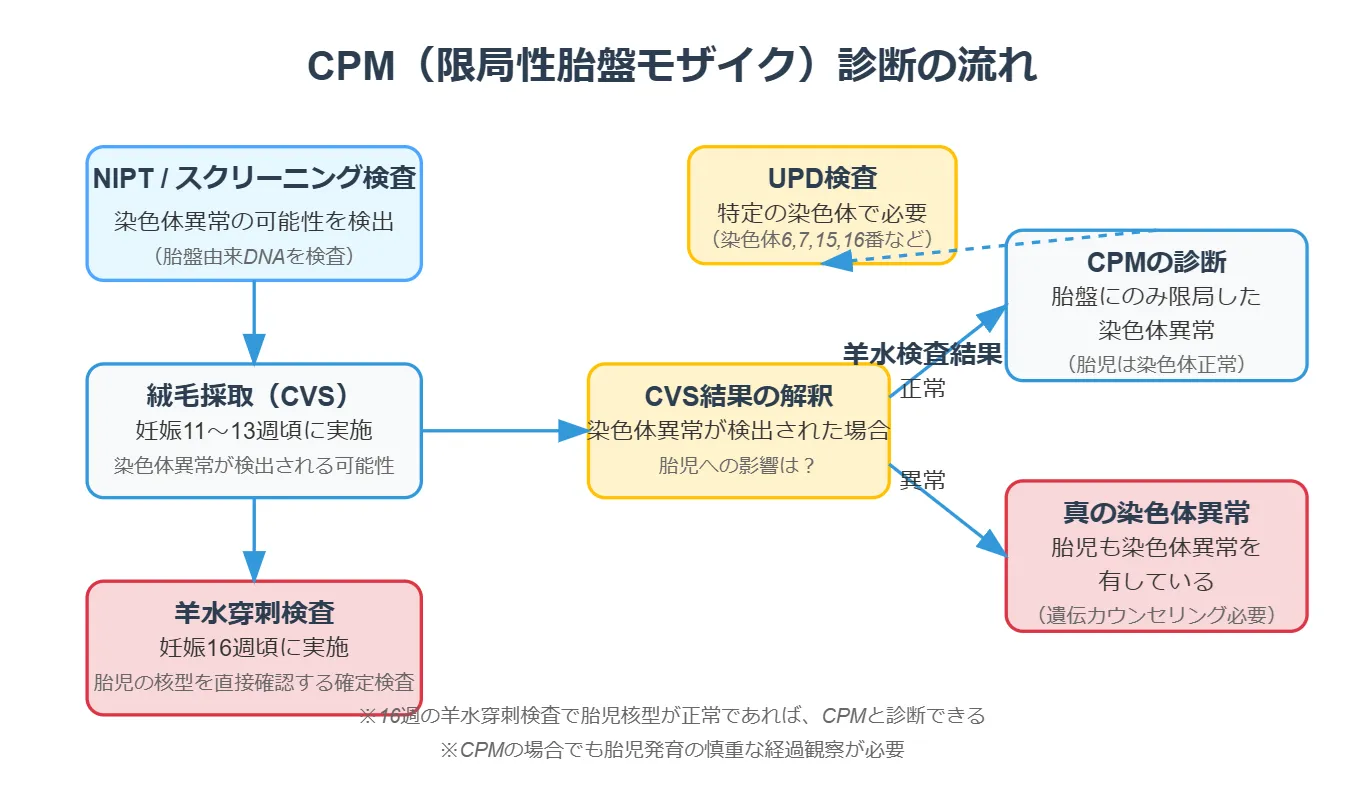
▲ CVS異常発見→羊水穿刺による胎児核型確認→CPM診断の流れ
核型(核型分析/カリオタイプ)とは、細胞の中にある染色体を染色し、その数と形を顕微鏡で確認したものです。正常な核型は46本(22対の常染色体+性染色体2本)です。羊水穿刺で得られた胎児の細胞を培養・染色して核型を調べることで、胎児に染色体異常があるかどうかを直接判定できます。
CPMが胎児に与える影響
CPMは胎盤機能不全(子宮内発育遅延・低出生体重など)のリスク要因ではあるものの、胎児の染色体異常を伴わない限り、先天性疾患の直接的な原因とはなりません。特にトリソミー16のCPMでは、羊水検査で胎児核型が正常でも、34%の症例で出生体重<3パーセンタイル、54%で<10パーセンタイルとの報告があります。そのため、CPMと診断された場合でも、超音波による胎児発育の慎重な経過観察が必要となります。
CPMの臨床的影響は、染色体異常の種類や胎盤におけるモザイクの割合、胎児への影響の程度によって異なります。主な影響は以下の通りです:
CPMに関連する主な妊娠合併症
- • 胎盤機能不全:胎盤の血流低下により、胎児への栄養供給が不十分になる可能性があります
- • 子宮内発育遅延(IUGR):胎児の成長が標準より遅れる状態です。特にトリソミー16のCPMでリスクが高いことが報告されています
- • 低出生体重児:正期産でも体重が標準より少ない状態で生まれることがあります
- • 妊娠高血圧症候群:一部のCPMでは発症リスクが上昇することが報告されています
IUGR(Intrauterine Growth Restriction:子宮内発育遅延)とは、胎児の発育が在胎週数に対して正常範囲を下回っている状態です。パーセンタイルは、同じ週数の胎児100人中で何番目の大きさかを示す指標です。「3パーセンタイル未満」は100人中3番目以下の小ささを意味し、胎盤機能不全が疑われる重要な指標となります。
例外ケースと追加検査の必要性
真の胎児モザイク(TFM)について
稀に、胎盤モザイクが胎児の一部組織に波及する「真の胎児モザイク(TFM:True Fetal Mosaicism)」の可能性があります。しかし、羊水検査の精度は98%以上とされており、見逃しリスクは極めて低いと評価されています。
CPM:胎盤のみに染色体異常がある → 胎児の発育予後は比較的良好
TFM:胎盤の染色体異常が胎児の一部組織にも及んでいる → 胎児に症状が出る可能性がある
羊水穿刺の核型検査(精度98%以上)でほぼ確実に両者を区別できます。
UPD(片親性ダイソミー)検査が推奨されるケース
染色体6・7・15・16番のCPMでは、片親性ダイソミー(UPD)の追加検査が推奨されます。これらは羊水検査とは別の遺伝学的検査で判定されます。
UPD(Uniparental Disomy:片親性ダイソミー)とは、通常は父親と母親の両方から1本ずつ受け継ぐはずの染色体が、どちらか一方の親からのみ2本受け継がれる状態です。特定の染色体でUPDが生じると、インプリンティング異常や劣性遺伝子疾患のリスクが高まる可能性があります。
インプリンティングとは、父親由来・母親由来のどちらの染色体かによって遺伝子の発現が異なる現象です。UPDではこのバランスが崩れ、特定の症候群につながることがあります。
主にUPDが懸念される染色体と関連する症候群は以下の通りです:
結論:16週羊水穿刺検査の有効性とCPM診断
現行の診断フロー(CVS異常→羊水検査で胎児核型確認)は科学的に妥当であり、16週時点の羊水検査で正常核型が確認されればCPMを否定する根拠として十分です。ただし、CPM自体が妊娠合併症リスクを高めるため、超音波による胎児発育の厳重な経過観察が引き続き必要です。
羊水穿刺検査は胎児の染色体異常を高い精度で検出できる検査法です。16週での検査は胎児の細胞を直接分析するため、CPMが胎児に影響しているかどうかを確実に判定できます。最新の研究においても、この診断方法の信頼性は支持されており、臨床現場での標準的なプロトコルとして確立されています。
- • CPM(限局性胎盤モザイク)は胎盤の細胞にのみ染色体異常が見られる状態です
- • NIPTの偽陽性原因となりうるため、陽性後の確定検査(羊水穿刺)は必須です
- • 絨毛採取で染色体異常が見つかった場合、羊水穿刺検査による胎児の染色体確認が標準的な手順です
- • 16週での羊水穿刺検査で胎児の核型が正常であれば、CPMと診断でき、胎児の染色体は正常と判断できます
- • CPMでは胎盤機能不全のリスクがあるため、超音波による胎児発育の慎重な経過観察が必要です
- • 特定の染色体(6・7・15・16番など)でCPMが見られる場合は、UPD(片親性ダイソミー)の追加検査が推奨されます
🏥 ミネルバクリニックでのご相談
CPMの診断・確定検査・UPD検査に関するご相談は、臨床遺伝専門医が常駐するミネルバクリニックへお気軽にお問い合わせください。
🏥 ミネルバクリニックの特徴
患者さん思いの医療を実現!
✓ 臨床遺伝専門医が常駐する非認証施設
✓ NIPT陽性後の確定検査(羊水穿刺・絨毛検査)を自院で実施
✓ 2022年11月より4Dエコーを導入し、NIPT前に当日の胎児の状態を確認
✓ UPD検査をはじめとした遺伝学的追加検査のご相談にも対応
「陽性の結果が出たあとも、患者さんを一人にしない医療を貫いています」
よくある質問(FAQ)
関連記事
参考文献
- ACOG Practice Bulletin No. 162: Prenatal Diagnostic Testing for Genetic Disorders. Obstet Gynecol. 2016;127(5):e108-e122. [PubMed]
- NIH National Library of Medicine. Genomics and Precision Health. [公式サイト]
- CDC. Birth Defects: Facts about Chromosomal Conditions. [公式サイト]
- WHO. Genomics and health: Genetic Testing. [公式サイト]
- NICHD. Pregnancy: Prenatal Care and Tests. [公式サイト]
- ISPD (International Society for Prenatal Diagnosis). Position statement on aneuploidy screening. 2022. [公式サイト]
- 日本産科婦人科学会. 産婦人科診療ガイドライン 産科編 2023. [公式サイト]
- 日本医学会. 遺伝学的検査に関するガイドライン. 2021. [公式サイト]
- 厚生労働省. 母子保健医療対策総合研究事業. [公式サイト]
- 国立成育医療研究センター. 胎児診断科. [公式サイト]
“`html
















