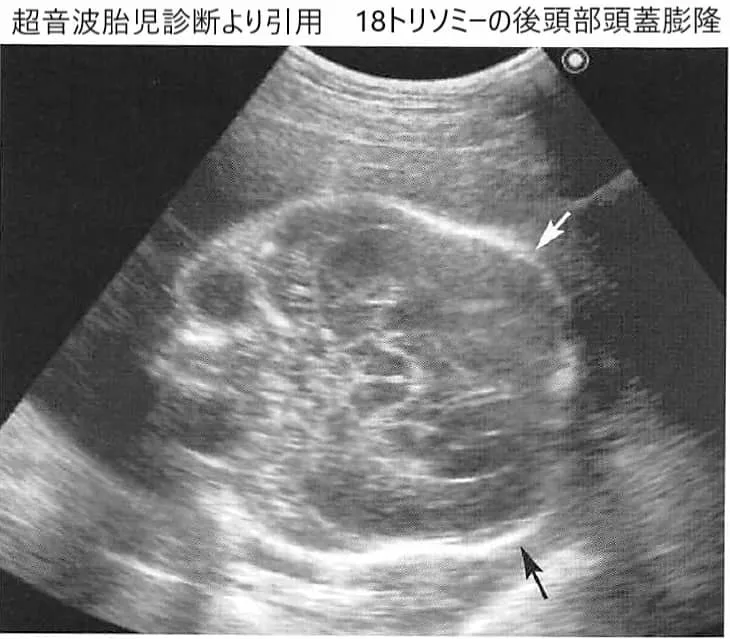
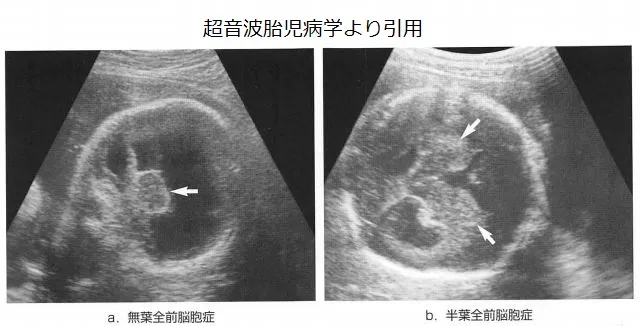
出生前診断の必要性とは?
NIPTは受けるべき?臨床遺伝専門医が解説
Q. 出生前診断は本当に必要ですか?NIPTは受けるべきでしょうか?
A. 必須ではありませんが、「知らないまま出産するリスク」も存在します。
専門医の視点でお答えすると、出生前診断は選別のための検査ではなく、人生設計のための情報収集です。検査を受けるかどうかはご家族の判断ですが、正確な情報を知った上で決めることが重要です。
-
➤
出生前診断の必要性 → 医学的リスクと人生設計の両面から考える -
➤
NIPTでわかること・わからないこと → スクリーニングと確定診断の違い -
➤
COATE法・ダイヤモンドプランの特徴 → 微小欠失と56遺伝子の高精度検査 -
➤
ミネルバのトリプルリスクヘッジ → 金銭・時間・心理の三方向から支える体制
1. 出生前診断の必要性とは何か
【結論】 出生前診断は必須ではありませんが、将来の選択肢を整理するための重要な情報になります。専門医の視点では、受けるかどうかよりも「理解した上で決めること」が大切です。
💭 こんな方が悩まれています:
・高齢妊娠でリスクが気になる
・家族歴があり不安が強い
・「もし陽性だったら」と考えて眠れない
・費用と安心のバランスで迷っている
「出生前診断は受けるべき?」「高い費用を払う意味はあるの?」と、検索しても検索しても不安が消えず、眠れない夜を過ごしている方もいらっしゃると思います。まずお伝えしたいのは、その不安はとても自然だということです。妊娠中はホルモンバランスの影響で心が揺れやすく、情報も「怖いもの」ほど目に入りやすくなります。
出生前診断には、知ることで準備できるという側面がある一方で、不確実性を抱えるという側面もあります。ですので、まずは「出生前診断とは何か」「NIPTで何がわかり、何がわからないのか」「陽性のときに何が必要か」を、順番に整理していきましょう。
-
•
確定診断とは:「本当にそうかどうか」を確定させる検査のことです。NIPTは確定診断ではなく、陽性のときは羊水検査・絨毛検査などが必要になります。
-
•
偽陽性とは:「陽性」と出たのに、確定検査では異常がなかったケースです。
-
•
偽陰性とは:「陰性」と出たのに、実際は陽性だったという見逃しのことです(検査の限界として理解が必要です)。
-
•
PPVとは:陽性的中率(陽性と出たときに実際に陽性である確率)のことです。PPVは「一般的な数値」ではなく、検査の設計や解析体制など技術要因で変わり得るため、結果の受け止め方は専門的な説明が重要です。
2. 費用が高いと感じるときの考え方(経済的視点)
【結論】 NIPTは安い検査ではありませんが、家族の将来を守るための「情報」と「選択肢」を得る検査でもあります。費用の妥当性は、結果をどう扱うか(陽性時の流れ・心理的ケア・確定診断)まで含めて評価することが大切です。
「高いから、やめたほうがいいのかな…」と感じるのは当然です。大事なのは、費用だけで判断するのではなく、“検査後に必要になる支え”まで含めて考えることです。
検査会社ごとに使用している技術やシーケンサー、解析(バイオインフォマティクス)体制は異なり、同じ「NIPT」という名前でも内容が同一とは限りません。当院では、短期間で結果を出すことよりも、生涯に関わる検査だからこそ正確性を重視する方針を明確にしています。
より具体的な費用判断については、
NIPTの費用をどう考えるか
の記事で詳しく解説しています。
-
•
「検査代」だけではない:結果の解釈、陽性時の支え、確定診断の手配まで含めて考える必要があります。
-
•
解析体制が品質に関わる:同じ機械で「判定が自動」でも、設計・解析・品質管理で差が出ます。
-
•
当院の体制:遺伝カウンセリング料(33,000円)を含む設計で、結果説明だけでなく妊娠経過中の不安も含めて相談しやすいよう配慮しています。

🩺 院長コラム【「高いかどうか」より「後悔しないか」を一緒に考えたい】
妊娠中の不安のなかで、費用はとても現実的な悩みになります。だからこそ私は、「高いかどうか」だけで決めてほしくないのです。大切なのは、結果が出たときに、あなたが一人にならないこと。そして、不確実性を正直に理解したうえで、納得して決めることです。検査は人生の一部です。検査だけが孤立しないように、私たちは医療として支えます。
3. NIPTでわかること・わからないこと(整理ブロック)
結論:NIPTは確定診断ではなく、陽性時は羊水検査・絨毛検査が必要です。
【結論】 NIPTは確定診断ではなくスクリーニングです。わかること・わからないことを把握し、陽性のときは羊水検査・絨毛検査で確定診断する流れを前提に考えることが重要です。
検索をしていると、検査の説明がスペック表のように並んでいて、余計に混乱してしまうことがありますよね。ここでは、あなたが今夜少しでも眠れるように、まずはNIPTの本質だけを整理します。
-
•
わかること:母体の血液に含まれる胎児由来DNA(cell-free DNA)を解析し、染色体の数や一部の領域・遺伝子変化について「可能性」を評価します(プランにより範囲が異なります)。
-
•
わからないこと:将来の自立や発達の程度を断定することはできません。出生前にわからない疾患・障害も多数あります。
-
•
確定診断の必要性:陽性のときは羊水検査・絨毛検査で確定診断を行います。微小欠失・重複の確定は羊水検査+CMAが中心です。
⚠️ 胎児分画とは:検査に使える胎児由来DNAの割合(胎児ゲノム率)のことです。当院のスーパーNIPT/ダイヤモンドプラン/NEWプレミアムプランでは、必要最低胎児分画(胎児ゲノム率)は3%です。
4. 診断は「出生後」と「出生前」に分けて考える
【結論】 診断(確定)は出生前だけではありません。出生後は血液によるCMAが確定診断の中心で、出生前の確定診断は羊水検査・絨毛検査です。NIPTは確定診断ではないため、位置づけを混同しないことが重要です。
出生前診断の情報は強いインパクトがあります。だからこそ「診断=出生前」となってしまいがちですが、医学的には出生後にも確定診断の方法があり、どのタイミングで、どこまで知りたいかはご家族の価値観によって異なります。
| 区分 | 主な検査 | 位置づけ | ポイント |
|---|---|---|---|
| 出生前(スクリーニング) | NIPT | 確定診断ではない | 陽性時は確定診断が必要 |
| 出生前(確定診断) | 羊水検査・絨毛検査 | 出生前の確定診断 | 微小欠失は羊水検査+CMAが中心 |
| 出生後(確定診断) | 血液によるCMA | 確定診断の中心 | Gバンド法では微小欠失の検出が困難 |
⚠️ CMAとは:染色体マイクロアレイ(Chromosomal Microarray)のことです。Gバンド法では検出できない微小欠失を確定診断できます。出生前の確定診断では羊水検査+CMAが中心で、学会指針では原則として超音波での構造異常がある場合などが対象とされています。
5. プランの違い(スーパーNIPT/ダイヤモンド/NEWプレミアム)
【結論】 検査プランは「どれが正解」ではなく、どの範囲を知りたいかで整理します。当院ではスーパーNIPT(ライト/スタンダード相当)とCOATE法のプラン(ダイヤモンド/NEWプレミアム)を扱い、いずれも必要最低胎児分画は3%です。
「結局どれを選べばいいの?」と迷ってしまうのは当然です。検査プランの選択はご家族の自己決定であり、医師が特定のプランを「おすすめ」することはありません。当院では遺伝カウンセリングで、検査の意味、結果の解釈、陽性時の選択肢まで含めて整理し、ご納得のうえで決めていただけるようにしています。
NEWプレミアムプラン(COATE法)のカバー範囲
● 常染色体トリソミー(6種)
13 / 15 / 16 / 18 / 21 / 22
● 性染色体異数性(4種)
45,X / 47,XXX / 47,XXY / 47,XYY
● 微細欠失(12領域)
1p36欠失, 2q33欠失, 4p16欠失, 5p15欠失, 8q23q24欠失, 9p欠失, 11q23q25欠失, 15q11.2-q13欠失, 17p11.2欠失, 18p欠失, 18q22q23欠失, 22q11.2欠失
※必要最低胎児分画(胎児ゲノム率)は3%です
ダイヤモンドプラン(COATE法)のカバー範囲
● 常染色体トリソミー(6種)
13 / 15 / 16 / 18 / 21 / 22
● 性染色体異数性(4種)
45,X / 47,XXX / 47,XXY / 47,XYY
● 染色体微小欠失(12領域)
1p36欠失, 2q33欠失, 4p16欠失, 5p15欠失, 8q23q24欠失, 9p欠失, 11q23q25欠失, 15q11.2-q13欠失, 17p11.2欠失, 18p欠失, 18q22q23欠失, 22q11.2欠失
● 単一遺伝子(56遺伝子)
ASXL1, BRAF, CBL, CD96, CDKL5, CHD7, COL10A1, COL11A1, COL1A1, COL1A2, COL2A1, EBP, EFNB1, ERF, FGFR1, FGFR2, FGFR3, FLNB, FREM1, GLI3, HDAC8, HNRNPK, HRAS, KAT6B, KMT2D, KRAS, LMNA, MAP2K1, MAP2K2, MECP2, NIPBL, NRAS, NSD1, NSDHL, PTPN11, RAD21, RAF1, RIT1, RUNX2, SHOC2, SKI, SLC25A24, SMC1A, SMC3, SNRPB, SOS1, SOS2, SOX9, SPECC1L, STAT3, TCF12, TRAF7, TSC1, TSC2, TWIST1, ZIC1
※必要最低胎児分画(胎児ゲノム率)は3%です
⚠️ 重要:当院のNIPTは微小欠失を中心に設計されていますが、同じ領域でコピー数が増える「重複」も検出されることがあります。その場合、結果の意味づけは専門的な判断が必要となるため、遺伝カウンセリングで詳しくご説明します。
6. ミネルバの「トリプルリスクヘッジ」(金銭・時間・心理)
【結論】 出生前診断で最も重要なのは、結果そのものよりも「結果の後に、あなたが孤立しないこと」です。当院では金銭・時間・心理の三方向から、検査前後のリスクを下げる体制を整えています。
検査は「受けた瞬間」で終わりません。陽性だった場合、判定保留だった場合、あるいは陰性でも別の不安が出てくる場合があります。だからこそ当院は、結果を早く返すことよりも、正確性とフォローを最優先に位置づけています。
💰 金銭的リスクヘッジ
互助会費は8,000円(NIPT受検者全員に適用)で、陽性時の確定検査(羊水検査)費用を全額補助します(上限なし)。公式はこちらです。
⏱️ 時間的リスクヘッジ
2025年6月より産婦人科を併設し、羊水検査・絨毛検査も院内で実施できる体制を整えました。転院の負担を減らし、不安の時間を短くする工夫をしています(マイクロアレイは約2週間が目安です)。
🧠 心理的リスクヘッジ
陽性後のフォローは、医学的にも心理的にもとても重要です。臨床遺伝専門医が検査前から結果説明、陽性後の対応まで一貫して担当し、トラウマを防ぐ配慮を最優先にしています。
📡 全国オンライン対応
遠方の方はオンラインNIPTで受検が可能です。結果の受け止め方や次の選択肢の整理は、オンラインでも丁寧に行います。

🩺 院長コラム【「早く」より「正確に」。そして「あなたを一人にしない」】
出生前診断は、結果が出た瞬間に人生が動きます。だからこそ、私は「2日で結果が出る」ことよりも、正確性を最優先に位置づけています。さらに、陽性後のフォローが不十分だと、患者さんが長く傷ついてしまうことがあります。医療として守るべきなのは、検査結果だけではなく、あなたの心の安全です。検査を受けるかどうかの結論はご家族のものですが、どの選択をしても医療として支える姿勢は変わりません。
🏥 一人で悩まないでください
出生前診断を受けるかどうか、結果をどう受け止めるか。
どちらも簡単に答えが出ない問いです。
臨床遺伝専門医が、情報整理と意思決定支援を丁寧に行います。
よくある質問(FAQ)
関連記事
参考文献
- [1] American College of Obstetricians and Gynecologists (ACOG). Cell-free DNA Screening for Fetal Aneuploidy. [ACOG]
- [2] International Society for Prenatal Diagnosis (ISPD). Updated position statement on cell-free DNA screening. [ISPD]
- [3] Wapner RJ, et al. Chromosomal microarray versus karyotyping for prenatal diagnosis. N Engl J Med. 2012;367:2175-2184. [PubMed]
- [4] ACMG. Clinical utility of chromosomal microarray analysis. [ACMG]
- [5] Gil MM, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50(3):302-314. [PubMed]
- [6] Society for Maternal-Fetal Medicine (SMFM). Publications and statements on prenatal screening and diagnosis. [SMFM]