目次
- 1 【医師監修】36歳妊娠の障害リスク|ダウン症・自閉症の確率とNIPTの真実
【医師監修】36歳妊娠の障害リスク|ダウン症・自閉症の確率とNIPTの真実
-
➤
36歳特有の「3つのリスク経路」 → 染色体異常、流産・早産、そして自閉症リスクの構造を分解します。 -
➤
【決定版データ】年齢別リスク一覧 → ダウン症(1/307)、18/13トリソミー、流産率、全染色体異常の確率を完全網羅。 -
➤
「NIPTでわかること・わからないこと」 → 多くの妊婦様が誤解している「形態異常」や「脳性麻痺」との関係について。 -
➤
自閉症と父親の年齢 → 精子のDNA損傷による「新生突然変異」と、それを検出する唯一の検査について。 -
➤
IVF(体外受精)とNIPT → PGT-Aを実施した場合でもNIPTが必要な理由とは?
1. 導入:36歳の妊娠における「3つのリスク経路」
35歳を過ぎて「高齢出産」の区分に入った直後の36歳。この年齢での妊娠は、医学的に大きな転換点に位置しています。35歳までとなだらかに上昇してきたリスク曲線が、ここから角度を変えて上昇し始めるからです。
しかし、漠然と不安になる必要はありません。リスクの中身を分解すると、主に以下の3つの経路に分類されます。
- 染色体異常のリスク(ダウン症など)
卵子の老化に伴う減数分裂のエラーにより、染色体の数に異常が生じる(トリソミーなど)確率です。
- 産科的リスク(流産・早産・高血圧)
母体の血管や子宮機能の加齢変化により、妊娠継続自体にかかる負荷です。
- 遺伝子変異のリスク(自閉症など)
染色体の「数」ではなく、より微細な遺伝子の「傷」に由来するもの。これには父親の加齢も大きく関与します。
●トリソミーとは:通常2本で1対である染色体が、3本になってしまう現象のことです。21番染色体が3本になると「21トリソミー(ダウン症候群)」となります。
●オッズ比(OR)とは:「基準となる人(例:20代)に比べて、何倍なりやすいか」を示す統計的な数値です。
2. データセクション:36歳の「数値」を直視する
「リスクが上がる」という定性的な表現ではなく、具体的な数値(定量データ)を知ることが、正しい判断への第一歩です。以下は36歳の妊娠における主要な統計データです。
※数値は一般的な疫学データに基づく推定値であり、個人のリスクを確定するものではありません。
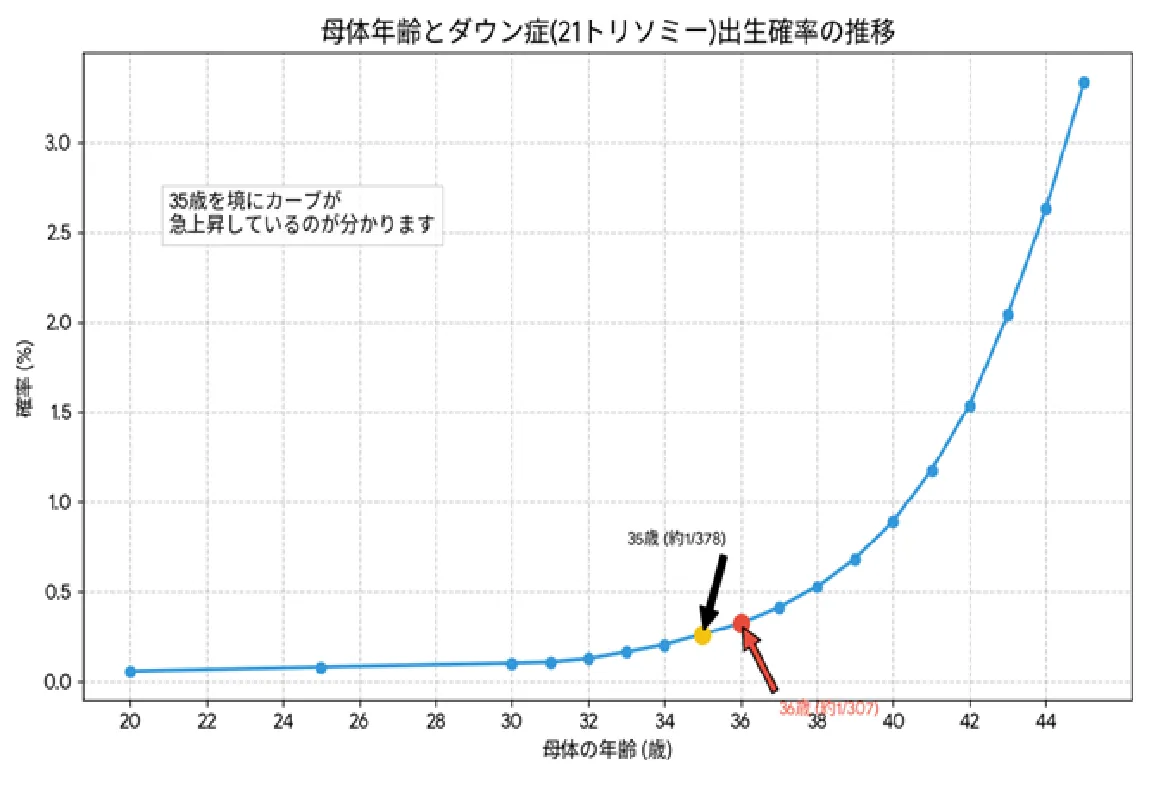
なぜ36歳で急に確率が上がるのか?
女性は生まれた時に一生分の卵子を持っています。36歳の時点で、卵子は36年間細胞分裂を停止した状態で待機していたことになります。排卵の直前に減数分裂が再開されますが、この長い待機期間により、染色体を均等に分けるための「紡錘体(ぼうすいたい)」という機能が低下し、染色体不分離(トリソミー:染色体の数のエラー)が起こりやすくなるのです。
3. 自閉症(ASD)のリスク:盲点となっている「父親の年齢」
多くのNIPTでは「ダウン症」ばかりが注目されますが、近年、親御さんの関心が高いのが「自閉スペクトラム症(ASD)」です。自閉症のリスク要因は複雑ですが、大きく分けて2つの遺伝的要因があります。
① 症候性自閉症(微細欠失症候群など)
特定の染色体の一部が欠けたり(微細欠失)、増えたり(重複)することで発症するタイプです。例えば「22q11.2欠失症候群」などは、高い確率で自閉症や発達障害を合併します。これらは母体年齢に関わらず一定の確率(約1/2000〜1/4000)で発生し、通常のNIPTでは検出できません。
② 非症候性自閉症と「父方年齢の影響」
特定の疾患名がつかない一般的な自閉症です。ここでは「父親の年齢」が重要なファクターとなります。
30代後半以降の男性の精子は、細胞分裂の過程でDNAのコピーエラー(新生突然変異:デノボ変異)を蓄積しやすくなります。
両親の遺伝子には異常がないのに、精子や卵子が作られる過程で偶然起こる「DNAのコピーミス」のことです。誰にでも起こり得ますが、男性の年齢が上がると精子の分裂回数が増えるため、このコピーミスが起こりやすくなると言われています。
研究によると、父親が35〜39歳の場合、29歳以下の父親と比較して、子が自閉症となるリスクは約1.3倍〜1.5倍、40代以上ではさらに上昇すると報告されています。
当院の「ダイヤモンドプラン(Diamond Plan)」は、この「父方の加齢リスク(新生突然変異)」に対応した日本で唯一※のNIPTです。
精子の突然変異に関連する遺伝子領域(56遺伝子)をスクリーニングし、自閉症リスクの一部を評価することが可能です。
※父方の加齢に伴う56遺伝子の新生突然変異を検査するNIPTとして(2025年11月26日 ミネルバクリニック調べ)
4. 拡大型NIPTで検出できる内容
従来のNIPT(基本検査)では13, 18, 21番の3つの染色体しか調べられませんでしたが、技術の進歩により、検査可能な範囲は大幅に広がっています。
- • 全染色体異数性検査(FM-NIPT): 1番から22番までの常染色体と、性染色体すべての数の異常を検出します。36歳では、基本の3つ以外の染色体異常による流産リスクも無視できません。
- • 微細欠失症候群: 染色体の微細な欠け(欠失)を検出します。これらは年齢に関係なく突然変異で起こるため、36歳の妊婦様にとっても重要な検査項目です。
- • 単一遺伝子疾患(父方リスク): 前述のダイヤモンドプランにより、FGFR2、FGFR3遺伝子など、特定の重篤な遺伝子疾患のリスクを評価します。
5. NIPTで検出「できない」疾患:ここが重要
SEOやAI検索でよく問われるのが、「NIPTですべての障害がわかりますか?」という質問です。答えはNOです。36歳の妊婦様は、以下の「わからないこと」も理解しておく必要があります。
⚠️ NIPTの限界(検出できないもの)
- 形態異常(奇形): 心臓の壁に穴が開いている(心室中隔欠損)、指の数が多い・少ない、口唇口蓋裂などの「形」の異常は、DNA検査であるNIPTではわかりません。これらは妊娠中期の胎児超音波検査(胎児ドック)で詳しく見る必要があります。
- 多因子遺伝疾患: 糖尿病や高血圧のなりやすさ、多くの精神疾患など、環境要因と複数の遺伝子が絡むものは判定できません。
- 後天的な障害: 分娩時のトラブルによる脳へのダメージなどは予測不可能です。
6. 重度心身障害(脳性麻痺)について
重度の心身障害の代表例である「脳性麻痺」について、多くの妊婦様が遺伝的なものと考えがちですが、実はその原因の多くは遺伝子ではありません。
脳性麻痺の多くは、妊娠中の感染症、胎盤機能不全による低酸素、あるいは分娩時のトラブル(仮死)などによって脳にダメージが加わることで発生します。これらはNIPTで予見することはできません。しかし、一部の脳性麻痺は遺伝子変異が関与していることもわかってきており、拡大NIPTでその一部のリスクを評価できる可能性はありますが、基本的には「NIPT対象外」のリスクとして認識しておくべきです。
7. IVF(体外受精)・PGT-AとNIPTの役割
36歳では、不妊治療を経て妊娠される方も多くいらっしゃいます。特に体外受精(IVF)において、着床前診断(PGT-A)を行うケースが増えています。
「PGT-AをしたからNIPTは不要?」という質問をよく受けますが、答えは「補完的な役割がある」です。
- • PGT-Aの限界: PGT-Aは受精卵の一部(胎盤になる部分)を採取して調べますが、胎児になる部分と遺伝情報が異なる「モザイク」という現象が起こり得ます。
- • NIPTの役割: 妊娠10週以降に行うNIPTは、実際に発育している胎児由来(胎盤由来)のDNAをより多くの量で解析できるため、PGT-Aの結果の「答え合わせ」あるいは、PGT-Aではわからなかった微細欠失などのスクリーニングとして機能します。
ミネルバクリニック独自の「トリプルリスクヘッジ」
36歳の妊娠における不安を解消するため、当院では検査を受けて終わりではなく、万が一陽性だった場合の妊婦様の負担を極限まで減らすための「3つのリスクヘッジ」を提供しています。
1. 金銭的リスクヘッジ(互助会)
互助会費8,000円(非課税)で、陽性時の羊水検査費用(約15〜25万円相当)を全額当院が負担します。さらに、再検査等で結果が出る前に流産してしまった場合などの救済措置として、診断書提出による「検査費用の全額返金保証」も行っています。
2. 時間的リスクヘッジ(院内完結)
2024年より産婦人科を併設し、陽性時の確定検査(羊水検査)を自院で実施可能になりました。他院を探して予約し直すという時間のロスやたらい回しを防ぎ、迅速な確定診断を実現します。
3. 心理的リスクヘッジ(専門医サポート)
転院の必要がなく、事情を知っているいつもの先生(臨床遺伝専門医)が最後まで一貫してサポートします。陽性告知後の不安な時期に、新しい病院で一から説明する精神的負担をなくします。
8. まとめ:36歳の妊娠、後悔しない選択を
36歳は、医学的にもリスクが明確に変化する年齢です。ダウン症の確率は約1/307、流産率も上昇します。しかし、それは「99%以上の赤ちゃんはダウン症ではない」という事実の裏返しでもあります。
大切なのは、リスクを正しく知り、管理可能なリスク(染色体異常)についてはNIPTで明らかにし、管理不可能なリスク(自閉症など)についてはできる限りの備え(父方検査など)をすることです。
ミネルバクリニックは、日本で唯一の臨床遺伝専門医が開業したクリニックとして、皆様の「知る権利」と「安心」を、世界最高水準の技術と手厚いサポートで支え続けます。
9. FAQ:36歳妊娠に関するよくある質問
Q 36歳でNIPTを受ける人は多いですか?
▶ NIPTを受ける割合はどれくらい?年齢別データはこちら
Q いきなり羊水検査を受けるのはリスクが高いですか?
▶ 羊水検査の流産リスクとNIPTとの比較詳細
Q 36歳の自然妊娠率はどれくらいですか?
▶ 30代後半の妊活期間と妊娠確率の真実
Q エコー検査(胎児ドック)でダウン症はわかりますか?
▶ 妊娠中にダウン症の予兆はある?エコーの特徴を解説
Q 36歳ですが、いつ頃NIPTを受けるのがベストですか?
8週で受検し、10週頃に結果を受け取ることで、万が一陽性の場合でも11週から絨毛検査(確定診断)へスムーズに進むことができます。これにより、身体的負担の大きい中期中絶(12週以降)を回避できる可能性が高まるためです。
▶ なぜ「8週」がベストなのか?詳細な医学的根拠はこちら
参考文献
- [1] Maternal age and chromosomally abnormal pregnancies: what we know and what we wish we knew – PMC – PubMed Central, pmc.ncbi.nlm.nih.gov/articles/PMC2894811/
- [2] Maternal age-specific fetal loss rates in Down syndrome pregnancies – ResearchGate, www.researchgate.net/publication/7146914_Maternal_age-specific_fetal_loss_rates_in_Down_syndrome_pregnancies
- [3] The Growing Evidence Linking Paternal Age and Autism, www.stepaheadaba.com/blog/do-older-fathers-cause-autism
- [4] Morris, J.K., et al. (2002). “Estimates of maternal age-specific risks of a Down syndrome birth in women.” Journal of Medical Screening.