目次
ダウン症の確率【年齢別一覧表】
20代・30代・34歳・40代のリスクとNIPT
Q. ダウン症のリスクは年齢でどう変わりますか?
A. 20代では約1/1,000ですが、34歳で1/500、39歳で1/137、40代では約1/100に上昇します。
母体年齢が高くなるにつれてダウン症(21トリソミー)を含む染色体異常の確率は上がります。しかし、実際の出生数で見ると、分母の大きい35歳未満でのダウン症出生数も多いという実情があります。
-
➤
確率データ → 20歳〜49歳までの1歳刻みの詳細データ掲載 -
➤
院長コラム → 「34歳と35歳の壁」「20代の不安」「39歳の選択」について専門医が本音で解説 -
➤
遺伝について → ほとんどは遺伝しないが、一部のタイプには注意が必要
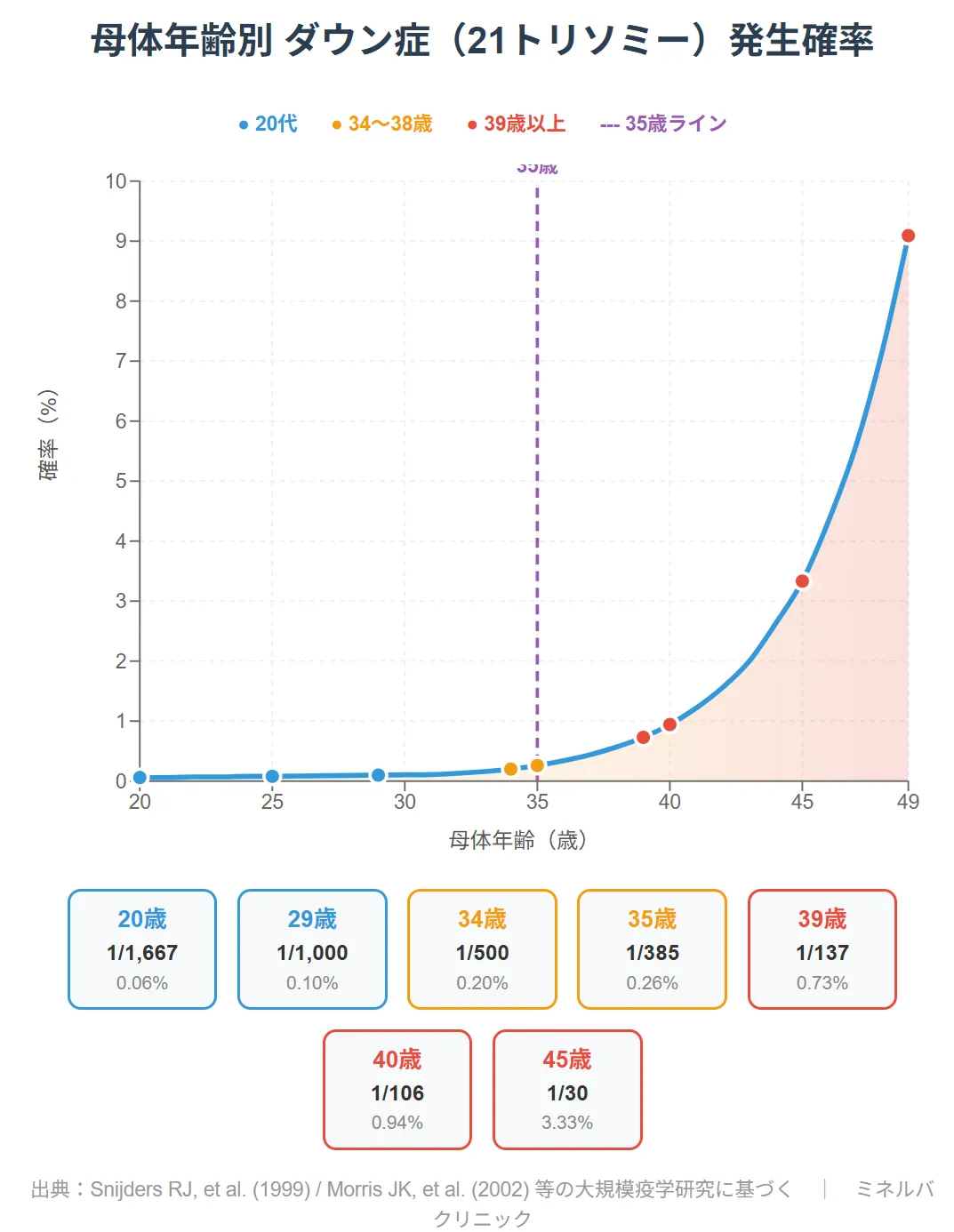
1. 母体年齢別ダウン症発生確率表【20歳〜49歳】
【結論】 ダウン症の確率は20代で約1/1000程度ですが、34歳で1/500、35歳を過ぎると約1/300、39歳で1/137、40歳では約1/100と上昇します。しかし、「確率が低い=ゼロ」ではありません。
「自分の年齢だとダウン症の確率はどのくらい?」「34歳と35歳でどう違うの?」そんな疑問を持つ方は非常に多くいらっしゃいます。以下の表で、20歳から49歳まで1歳刻みの詳細データをご確認ください。
この表は、母体年齢とダウン症児が生まれる頻度の関係を示したものです。35歳を境にグラフの傾斜が急になることがわかります。データは複数の大規模疫学研究に基づいています。
2. 20代のダウン症確率|「若いから大丈夫」は本当?
【結論】 20代のダウン症確率は約1/1,000〜1/1,500と低い数値ですが、「ゼロ」ではありません。実際、出産数の多い若い世代からのダウン症出生数も決して少なくありません。
「20代だから検査は必要ない」「若いから心配しなくていい」このように考える方は多いですが、統計的な事実を正しく理解することが大切です。
-
•
20歳:1/1,667(0.06%)
-
•
25歳:1/1,250(0.08%)
-
•
29歳:1/1,000(0.10%)
-
•
重要な事実:ダウン症児を出産するお母さんの約8割は35歳未満(出産数が多いため)
・Adams MM, et al. Down’s syndrome. Recent trends in the United States. JAMA. 1981;246(7):758-760. [PubMed]
・Incidence of Down Syndrome by maternal age in Chinese population. Front Genet. 2022;13:980627. [Full Text]

🩺 院長コラム【20代でも「0」ではありません】
「20代だから大丈夫だと思っていました」
そう涙される患者様を、私はこれまで数多く見てきました。表を見ると20代の確率は1/1000程度。「0.1%ならまず当たらないだろう」と思うのは自然なことです。
しかし、実はダウン症のお子さんを出産されるお母さんの年齢層で最も多いのは、高齢出産の方ではなく、出産数そのものが多い20代〜30代前半の方なのです。「確率は低いけれど、ゼロではない」。この現実を前に、20代の方でもNIPTを受ける方は年々増えています。
不安を抱えたまま過ごすより、知ることで安心したい、準備したいという気持ちは、年齢に関係なく大切なものだと私は考えています。
3. 34歳・35歳のダウン症確率|「35歳の壁」の真実
【結論】 34歳のダウン症確率は1/500(0.2%)、35歳では1/385(0.26%)です。「35歳の壁」という言葉がありますが、34歳11ヶ月と35歳0ヶ月で劇的に変わるわけではありません。確率は連続的に上昇します。
「35歳から高齢出産だから」「34歳なら大丈夫」このような考えは、医学的には必ずしも正確ではありません。重要なのは数字の区切りではなく、ご自身のリスクと向き合うことです。
34歳の確率
- •
ダウン症:1/500(0.20%)
- •
まだ「高齢出産」の定義には入らない
- •
しかし確率は決して低くない
35歳の確率
- •
ダウン症:1/385(0.26%)
- •
医学的に「高齢出産」の定義
- •
34歳との差は約0.06%

🩺 院長コラム【「34歳」と「35歳」に医学的な壁はありません】
「34歳だから高齢出産には入らない、だから大丈夫」と考えている方がいらっしゃいます。確かに医学的な定義では35歳以上が高齢出産とされますが、34歳11ヶ月と35歳0ヶ月で、卵子の状態が急激に変わるわけではありません。
表をご覧いただくとわかる通り、確率は年齢とともに緩やかに、確実に上昇していきます。34歳の確率は1/500。これは決して低い数字ではありません。
「35歳」という数字の区切りに囚われすぎず、ご自身のリスクと向き合い、納得のいく選択をすることが大切です。当院では34歳の方の受検も非常に多く、サポート体制も万全です。
4. 39歳・40歳・40代のダウン症確率
【結論】 39歳では1/137(0.73%)、40歳では1/106(0.94%)、45歳では1/30(3.3%)と確率は上昇します。しかし、40歳でも約99%はダウン症ではないという見方もできます。
「39歳と40歳でどのくらい違うの?」「40代だからもう検査しても意味がない?」という声をよく聞きます。年齢が上がるほど確率は上昇しますが、だからこそ正確な情報を得ることが重要です。
-
•
39歳:1/137(0.73%) ← 40歳の1年前でもこの確率
-
•
40歳:1/106(0.94%) ← 約100人に1人
-
•
42歳:1/64(1.56%)
-
•
45歳:1/30(3.33%)
-
•
別の見方:40歳でも約99%はダウン症ではない

🩺 院長コラム【39歳・40代だからこそ「正確な情報」を】
39歳の確率は1/137、40歳は約1/100。これは裏を返せば99人以上はダウン症ではないということです。しかし、その「1」に自分が該当するかどうかは、確率論では決してわかりません。
40代の妊婦さんの中には「どうせ高い確率だから」と検査を諦める方もいれば、「高齢だからこそはっきりさせたい」と受検される方もいます。どちらの選択も正解です。
ただ、不確かな情報に怯えるのではなく、NIPTのような精度の高い検査で早めに「事実」を知ることは、残りの妊娠期間を穏やかに過ごすための一つの大きな選択肢になると、私は考えています。
ネットの情報だけで悩んでいませんか?
個別の状況やリスクについては、記事を読むよりも
臨床遺伝専門医と直接お話しするのが最も確実な解決策です。
※オンライン診療も対応可能です
5. ダウン症(21トリソミー)とは
ダウン症候群は、最も一般的な染色体異常の一つで、余分な21番染色体を持つ(21トリソミー)ことによって起こる先天性の疾患です。独特の身体的特徴と発達の遅れが特徴ですが、その程度は個人差が大きく、多くの方が社会の中で様々な能力を発揮して生活しています。
ダウン症の3つのタイプ
ダウン症にはいくつかの種類があり、発症メカニズムも異なります。
| タイプ | 割合 | 特徴 |
|---|---|---|
| 21トリソミー型 | 約95% | 最も一般的。偶発的な染色体不分離が原因。遺伝しない。 |
| モザイク型 | 約1-3% | 一部の細胞だけが3本の21番染色体を持つ。症状が軽いことがある。 |
| 転座型 | 約4-5% | 21番染色体の一部が他の染色体に付着。親からの遺伝の可能性がある。 |
主な特徴と合併症
身体的特徴
- •
特徴的な顔立ち(つり目、低い鼻)
- •
筋肉の緊張が低い(体が柔らかい)
- •
手のひらの猿線(一直線のしわ)
- •
小柄な体格
主な合併症
- •
心疾患(約50%)
- •
消化器系の疾患(十二指腸閉鎖など)
- •
甲状腺機能低下症
- •
眼や耳の疾患
6. 妊娠中にダウン症の確率を知る検査方法
妊娠中にダウン症の可能性を調べる検査には、非確定的検査(スクリーニング検査)と確定的検査の2種類があります。
非確定的検査(スクリーニング検査)
確定的検査
スクリーニング検査で陽性の場合、確定診断のために行われます。
7. NIPTでわかるダウン症の確率と精度
NIPT(新型出生前診断)は、母体の血液中に存在する胎児由来のDNA断片を分析して、染色体異常の可能性を調べる非侵襲的検査です。特にダウン症の検出においては高い精度を誇ります。
一般的なNIPTは妊娠10週からですが、ミネルバクリニックでは妊娠9週0日から検査可能です。
さらに、妊娠6週〜8週の方を対象とした早期NIPTも臨床研究として行っています。つわりが辛い時期、少しでも早く赤ちゃんの状態を知りたいという妊婦様に選ばれています。
最新技術「COATE法」のメリット
- 検出率99.9%以上の高精度
- 母体BMI(肥満)に影響されにくい
- 胎盤モザイクによる偽陽性が少ない
- 早期(妊娠6週以降)検査が可能
NIPTの精度データ
| 項目 | 数値 | 説明 |
|---|---|---|
| 感度(検出率) | 99%以上 | ダウン症がある場合に陽性と判定する確率 |
| 特異度 | 99.9%以上 | ダウン症がない場合に陰性と判定する確率 |
| 偽陽性率 | 約0.1% | ダウン症がないのに陽性と出る確率 |
⚠️ 重要:NIPTはスクリーニング検査であり、確定診断ではありません。陽性の場合は必ず羊水検査・絨毛検査などの確定検査を受けていただく必要があります。
8. ダウン症の遺伝確率と家族歴の影響
「過去にダウン症の子どもを出産したことがある場合、次の妊娠でもダウン症の子どもが生まれる確率は高くなるのか」という疑問をお持ちの方も多いでしょう。ダウン症の遺伝的要因と再発リスクについて解説します。
ほとんどのダウン症(21トリソミー型:約95%)は偶発的に起こり、遺伝性はありません。しかし、転座型ダウン症(約4-5%)の場合は、親が均衡型転座の保因者である可能性があり、次子への再発リスクが高まることがあります。
ダウン症の子どもの成長と生活
医療の進歩により、ダウン症の方の平均寿命は飛躍的に延び、1960年代には約10歳でしたが、現在では60歳前後まで延びています。
💚 早期療育の効果
早期からの適切な療育により、ダウン症のお子さんの発達を大きく促進できることが研究で示されています。学校教育や一般就労、スポーツや芸術活動など、社会の中で様々な能力を発揮されている方がたくさんいます。
よくある質問(FAQ)
🏥 臨床遺伝専門医にご相談ください
ミネルバクリニックでは、NIPT(新型出生前診断)を専門に提供しています。
検査前後の遺伝カウンセリングでは、検査の内容や意味、結果の解釈について詳しくご説明します。
不安やご質問があれば、専門医にご相談ください。
参考文献
- [1] Snijders RJ, et al. Maternal age- and gestation-specific risk for trisomy 21. Ultrasound Obstet Gynecol. 1999;13(3):167-170. [PubMed]
- [2] Morris JK, et al. Revised estimates of the maternal age specific live birth prevalence of Down’s syndrome. J Med Screen. 2002;9(1):2-6. [PubMed]
- [3] Benn PA, et al. Combined test for second-trimester Down syndrome screening. Obstet Gynecol. 2003;101(5 Pt 1):913-918. [PubMed]
- [4] Gil MM, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50(3):302-314. [PubMed]
- [5] Bull MJ, et al. Health supervision for children and adolescents with Down syndrome. Pediatrics. 2022;149(5):e2022057010. [PubMed]
- [6] American College of Obstetricians and Gynecologists (ACOG). Screening for Fetal Chromosomal Abnormalities. Practice Bulletin No. 226. Obstet Gynecol. 2020;136(4):e48-e69. [ACOG]
- [7] National Down Syndrome Society. Down Syndrome Facts. [Official Site]
- [8] Bianchi DW, et al. DNA sequencing versus standard prenatal aneuploidy screening. N Engl J Med. 2014;370(9):799-808. [PubMed]
- [9] 厚生労働省「NIPT等の出生前検査に関する専門委員会報告書」[厚生労働省]
- [10] 日本産科婦人科学会. 出生前に行われる遺伝学的検査および診断に関する見解. [日本産科婦人科学会]