目次
Q. ターナー症候群でも妊娠は可能ですか?
A. 可能性はゼロではありませんが、条件があります。
自然妊娠は稀ですが、モザイク型(45,X/46,XX)の方では可能性があります。また、卵子提供による体外受精を選択することで、妊娠率は40〜50%まで向上します。ただし、妊娠には母体の心血管系リスクのクリアが絶対条件となります。
-
➤
ターナー症候群とは → X染色体の全部または一部が欠失した女性特有の染色体異常 -
➤
自然妊娠 → 染色体のタイプ(モザイク型)によって数%の可能性あり -
➤
体外受精 → 卵子提供が最も成功率が高い選択肢(1回あたり40〜50%) -
➤
心血管リスク → 大動脈解離のリスクが一般女性の100倍以上、心臓MRI必須 -
➤
寿命 → 適切な管理で一般女性と大きく変わらない生活が可能 -
➤
早期NIPT → ミネルバクリニックでは妊娠6週からの検査に対応
1. ターナー症候群とは?原因と遺伝のメカニズム
【結論】 ターナー症候群は、X染色体の全部または一部が欠失することで起こる女性特有の染色体異常です。約2,000〜2,500人に1人の女児に発生し、親から遺伝するものではありません。
「ターナー症候群って何?」「なぜ起こるの?」「遺伝するの?」まずはこの疾患の基本を理解しましょう。
通常、女性の染色体は46,XX(X染色体が2本)ですが、ターナー症候群では45,X(X染色体が1本のみ)や、一部の細胞だけが異常なモザイク型など、様々なパターンがあります。
-
•
発生時期:受精時または胚発生初期の偶発的なエラー
-
•
原因:精子または卵子の形成時、あるいは受精後の細胞分裂時に染色体の不分離が起こる
-
•
遺伝性:親から子への遺伝ではない(再発リスクは一般と同程度)
-
•
頻度:女児の約2,000〜2,500人に1人
染色体タイプ別の特徴
ターナー症候群にはいくつかのタイプがあり、症状の程度や妊娠の可能性が異なります。
| タイプ | 染色体構成 | 割合 | 特徴 |
|---|---|---|---|
| モノソミーX | 45,X | 約45% | 最も一般的。卵巣機能不全が顕著 |
| モザイク型 | 45,X/46,XX | 約25% | 症状が軽く、妊娠の可能性あり |
| 構造異常型 | 46,X,i(Xq)など | 約30% | X染色体の一部が欠失・重複 |
主な症状と特徴
身体的特徴
- •
低身長(成人で約140〜147cm)
- •
翼状頸(首の皮膚のひだ)
- •
外反肘(肘が外側に曲がる)
- •
リンパ浮腫(手足のむくみ)
生殖機能への影響
- •
卵巣機能不全(約90%以上)
- •
無月経または早発閉経
- •
二次性徴の遅れ
- •
子宮の発育不全
⚠️ 重要:ターナー症候群は「病気」というより「体質」に近いものです。適切な医療管理と支援を受けることで、多くの方が充実した人生を送っています。知的能力は通常範囲内であり、学校や社会で活躍している方がたくさんいらっしゃいます。
2. ターナー症候群と「自然妊娠」のリアル
【結論】 ターナー症候群の女性の多くは卵巣機能不全を伴いますが、モザイク型(45,X/46,XX)の方などは卵巣機能が残存している場合があり、自然妊娠の可能性はゼロではありません。自然妊娠率は約2〜5%と報告されています。
「ターナー症候群と診断されました。将来、赤ちゃんを産むことはできますか?」診察室で、ご本人や親御さんからこのような切実な質問を受けることが少なくありません。
通常、卵子のもと(卵母細胞)は胎児期に作られます。しかしターナー症候群の場合、この卵母細胞が急速に失われてしまい、思春期には卵巣が機能しなくなってしまうことが多いのが現状です。
染色体タイプ別の妊娠可能性
| タイプ | 特徴 | 自然妊娠の可能性 | 月経の有無 |
|---|---|---|---|
| 45,X(モノソミーX) | 最も一般的。卵巣機能不全が顕著 | 極めて低い(1%未満) | ほぼなし |
| モザイク型(45,X/46,XX) | 正常細胞が混在。月経がある場合も | 可能性がある(2〜5%) | ある場合あり |
| 構造異常型 | X染色体の形が違うなど | ケースバイケース | 異常の程度による |

🩺 院長コラム【「生理が来ている」なら可能性はあります】
すべての患者さんが妊娠できないわけではありません。特に注目すべきは「モザイク型」の方です。体の一部の細胞に正常なXX染色体が残っているため、卵巣機能が維持されていることがあります。
実際、自然に月経があり、自然妊娠された患者さんもいらっしゃいます。ただし、卵子の減り方は通常より早いため、「妊娠できる期間(タイムリミット)」が短い傾向にあることは知っておく必要があります。だからこそ、早めのライフプランニングが重要なのです。
私は、ターナー症候群と診断された患者さんには、できるだけ早い段階で卵巣機能の評価(AMH検査など)を行い、将来の選択肢について一緒に考えることをお勧めしています。
卵巣機能の評価方法
妊娠の可能性を知るためには、現在の卵巣機能を評価することが重要です。
-
①
AMH(抗ミュラー管ホルモン)検査
卵巣に残っている卵子の数を反映。卵巣予備能の指標として最も重要 -
②
FSH(卵胞刺激ホルモン)
高値は卵巣機能低下を示唆。40 mIU/mL以上で卵巣不全 -
③
経腟超音波検査
胞状卵胞数(AFC)をカウント。卵巣の大きさや卵胞の有無を確認 -
④
エストラジオール
卵巣からのエストロゲン分泌を反映。月経の有無とも関連
3. 最も確率が高い選択肢:卵子提供による体外受精
【結論】 現在、ターナー症候群の女性が母となるための最も現実的かつ成功率が高い方法は、卵子提供(ドナーエッグ)を用いた体外受精です。妊娠率は1回あたり40〜50%と高率です。
これは、健康なドナーから提供された卵子と、パートナー(ご主人)の精子を受精させ、できた受精卵をご本人の子宮に戻すという方法です。ご自身の子宮で赤ちゃんを育て、出産することができます。
卵子提供による体外受精の流れ
| ステップ | 内容 | 期間の目安 |
|---|---|---|
| 1. 事前検査 | 心臓MRI・心エコーなどで妊娠可能かを評価 | 1〜2ヶ月 |
| 2. ドナー選定 | 健康なドナーを選定(匿名または非匿名) | 1〜3ヶ月 |
| 3. 子宮内膜調整 | ホルモン剤で子宮内膜を着床に適した状態に | 2〜3週間 |
| 4. 採卵・受精 | ドナーから採卵し、パートナーの精子と受精 | 1日 |
| 5. 胚移植 | 受精卵を子宮に移植 | 受精後3〜5日 |
| 6. 妊娠判定 | 血液検査で妊娠を確認 | 移植後約2週間 |
💡 卵子提供の妊娠率
卵子提供による体外受精の妊娠率は1回あたり40〜50%と、一般的な体外受精(約30%)より高率です。これは、若く健康なドナーの卵子を使用するためです。累積妊娠率は複数回の治療で80%以上に達することもあります。
日本での卵子提供の現状
日本国内では卵子提供に関する法整備が遅れており、実施できる施設は極めて限定的です。そのため、多くのカップルが台湾やアメリカなど、法的に整備された海外での卵子提供を選択しています。
🇹🇼 台湾
- •
法的に整備されている
- •
日本から近く、渡航しやすい
- •
費用:約150〜300万円
🇺🇸 アメリカ
- •
選択肢が豊富(ドナー情報など)
- •
技術水準が高い
- •
費用:約500〜800万円

🩺 院長コラム【遺伝的つながりと「親」になること】
卵子提供と聞くと、「自分とは遺伝的なつながりがない」と悩まれる方もいます。それは当然の葛藤です。
しかし、10ヶ月間、あなたのお腹の中で栄養を与え、心臓の音を聞き、命がけで出産するのはあなた自身です。母体内環境は赤ちゃんの発育に大きな影響を与えます(エピジェネティクス)。遺伝子配列は半分違っていても、生物学的にも感情的にも、あなたが間違いなく「お母さん」なのです。
また、妊娠中にお母さんの細胞と赤ちゃんの細胞が交換される「マイクロキメリズム」という現象も知られています。生物学的なつながりは、遺伝子だけでは語れないのです。
妊娠の可能性について詳しく知りたい方へ
個別の状況やリスクについては、記事を読むよりも
臨床遺伝専門医と直接お話しするのが最も確実な解決策です。
※オンライン診療も対応可能です
4. 命に関わる「心血管系リスク」と寿命の話
【結論】 妊娠できるかどうかよりも、「妊娠・出産に母体が耐えられるか」という評価が先決です。特に大動脈解離は致死的なリスクとなるため、厳重な評価が必要です。一方、適切な管理を受ければ、寿命は一般女性と大きく変わりません。
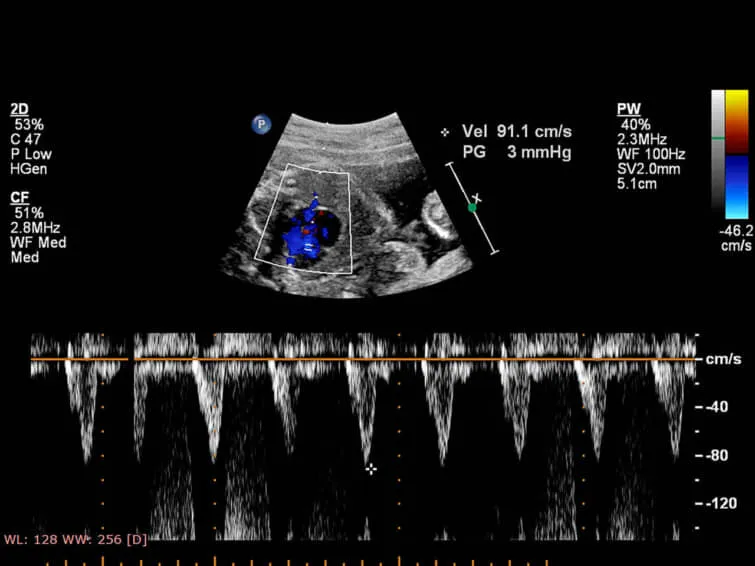
最大のリスク「大動脈解離」
妊娠中は循環血液量が約1.5倍に増え、心臓に大きな負担がかかります。ターナー症候群の方は、生まれつき大動脈の異常を持っていることがあり、妊娠による負担で「大動脈解離(血管が裂ける)」という合併症を起こすリスクが一般女性の100倍以上とも言われています。
-
•
二尖大動脈弁:約15〜30%に合併。大動脈拡張のリスク因子
-
•
大動脈縮窄症:約7〜14%に合併。高血圧の原因にも
-
•
大動脈拡張:約20〜40%に認められる。解離の前兆
-
•
高血圧:約50%以上に発症。心血管リスクを増大
妊娠前に必須の心臓検査
妊娠を希望される場合、以下の検査による徹底的な心血管評価が必須です。
| 検査 | 目的 | 重要なポイント |
|---|---|---|
| 心臓MRI | 大動脈全体の評価 | 大動脈径の正確な計測が必須 |
| 心エコー | 弁の状態、心機能評価 | 二尖大動脈弁の有無を確認 |
| 血圧測定 | 高血圧の評価 | 四肢血圧測定で縮窄症を除外 |
| 心電図 | 不整脈の評価 | QT延長症候群のリスク評価 |
🚨 妊娠が禁忌となる場合:
・大動脈径が体表面積補正値(ASI)で25mm/m²以上
・大動脈二尖弁+大動脈拡張
・大動脈縮窄症(未治療)
・重度の高血圧(コントロール不良)
これらに該当する場合、妊娠は生命に関わるリスクとなります。
ターナー症候群の寿命について
「ターナー症候群の寿命は?」という不安を持つ方も多いでしょう。
-
•
過去の報告:平均寿命が約13年短いとされていた(主に心血管系合併症のため)
-
•
現在:適切な管理・定期検診により、寿命は大幅に改善
-
•
重要なポイント:心血管系の定期チェック、高血圧管理、ホルモン補充療法
-
•
結論:多くの方が60〜70代以上まで健康に生活されています

🩺 院長コラム【私が「OK」を出す条件】
厳しいことを言うようですが、命を落としてしまっては元も子もありません。妊娠を希望される場合、私は必ず「心臓MRI」と「心エコー」による徹底的な評価を求めます。
少しでも大動脈径が拡大している場合や、リスクが高いと判断された場合は、妊娠を諦める勇気を持つようアドバイスすることもあります。
逆に言えば、心機能が良好で、子宮の発育もホルモン療法でコントロールできていれば、GOサインを出せる可能性は十分にあります。大切なのは、正確なリスク評価と、それに基づいた冷静な判断です。
5. 性生活とホルモン療法について
【結論】 ターナー症候群の女性も充実した性生活を送ることができます。ホルモン補充療法により二次性徴を促し、膣や子宮の発育をサポートすることで、パートナーとの親密な関係を築くことが可能です。
「ターナー症候群でも普通に性行為はできますか?」「パートナーとの関係に支障はありませんか?」このような質問を受けることがあります。結論から言えば、適切なホルモン療法を受けていれば、性生活に大きな支障はありません。
ホルモン補充療法の役割
ターナー症候群の方は卵巣からのエストロゲン分泌が不十分なため、ホルモン補充療法(HRT)が重要な役割を果たします。
-
✓
二次性徴の発達:乳房の発育、体毛の発生、女性らしい体型への変化
-
✓
膣・子宮の発育:性交渉や妊娠に必要な発育を促進
-
✓
骨密度の維持:骨粗しょう症の予防
-
✓
心血管の保護:エストロゲンによる心血管系への保護効果
-
✓
精神的な健康:自己イメージの向上、QOLの改善
性生活における注意点
身体的な面
- •
ホルモン療法で膣粘膜が潤う
- •
低身長でも性交渉に支障なし
- •
必要に応じて潤滑剤を使用
心理的な面
- •
パートナーへの説明とオープンなコミュニケーション
- •
不妊への不安はカウンセリングで
- •
自分のペースを大切に
💡 パートナーへの伝え方
ターナー症候群についてパートナーに伝えることに不安を感じる方もいらっしゃいます。信頼できる関係の中で、自分のタイミングで伝えることが大切です。妊娠に関する選択肢(卵子提供など)についても、一緒に情報を集め、話し合うことをお勧めします。当院では、カップルでのカウンセリングも対応しています。
6. 子供への遺伝とNIPT(出生前診断)
【結論】 自然妊娠の場合、理論上は染色体異常が遺伝する可能性はゼロではありませんが、多くの場合は正常な染色体を持つお子さんが生まれます。卵子提供の場合は、ドナー由来となるためターナー症候群が遺伝することはありません。
「私の病気は子供に遺伝しますか?」というのも多い質問です。まず、ターナー症候群は「親から子への遺伝」ではないことを理解しておきましょう。偶発的に起こるものです。
妊娠方法別の遺伝リスク
| 妊娠方法 | 赤ちゃんへの遺伝リスク | 補足 |
|---|---|---|
| 自然妊娠(モザイク型) | 一般と同程度〜やや高い | 流産率がやや高い傾向。NIPTでの確認推奨 |
| 卵子提供 | ターナー症候群は遺伝しない | ドナーの卵子を使用するため |
NIPTで早期に知ることができること
妊娠できたとしても流産率がやや高い傾向にあることや、胎児の染色体異常への不安から、NIPT(新型出生前診断)を希望される方は多いです。
7. ミネルバクリニックのサポート体制
ミネルバクリニックでは、臨床遺伝専門医が遺伝子検査のために開業した、専門性を活かした診療体制を整えています。ターナー症候群の方の妊娠・出産に関するご相談から、NIPTまで一貫してサポートいたします。
🔬 専門医によるカウンセリング
臨床遺伝専門医が、妊娠のリスク評価や遺伝に関する不安について丁寧にご説明します。
🏥 早期NIPTへの対応
妊娠6週からの早期検査に対応。いち早く赤ちゃんの状態を知りたいというニーズにお応えします。
🌐 オンライン診療
オンラインでの遺伝カウンセリングも実施。遠方の方や、体調が優れない方でも安心してご相談いただけます。
💰 互助会で費用面も安心
互助会(8,000円)に加入いただくと、陽性時の確定検査費用を全額カバー。上限なしで安心です。
よくある質問(FAQ)
🏥 一人で悩まないでください
ターナー症候群の方の妊娠・出産は決して不可能ではありませんが、慎重なリスク管理が必要です。
心配なこと、迷っていること、どんなことでもお気軽にご相談ください。
臨床遺伝専門医があなたとご家族に寄り添います。
参考文献
- [1] Gravholt CH, et al. Clinical practice guidelines for the care of girls and women with Turner syndrome: proceedings from the 2016 Cincinnati International Turner Syndrome Meeting. Eur J Endocrinol. 2017;177(3):G1-G70. [PubMed]
- [2] Silberbach M, et al. Cardiovascular Health in Turner Syndrome: A Scientific Statement From the American Heart Association. Circ Genom Precis Med. 2018;11(10):e000048. [PubMed]
- [3] Practice Committee of the American Society for Reproductive Medicine. Increased maternal cardiovascular mortality associated with pregnancy in women with Turner syndrome. Fertil Steril. 2012;97(2):282-284. [PubMed]
- [4] Hadnott TN, Bondy CA. Risks of pregnancy in women with Turner syndrome. Expert Rev Obstet Gynecol. 2011;6(2):217-227. [PubMed]
- [5] Mortensen KH, et al. Cardiovascular phenotype in Turner syndrome—integrating cardiology, genetics, and endocrinology. Endocr Rev. 2012;33(5):677-714. [PubMed]
- [6] Cabanes L, et al. Turner syndrome and pregnancy: Has the 100-fold increase in maternal mortality been overestimated? Clin Endocrinol (Oxf). 2010;73(3):410-412. [PubMed]
- [7] Karnis MF. Fertility, pregnancy, and medical management of Turner syndrome in the reproductive years. Fertil Steril. 2012;98(4):787-791. [PubMed]
- [8] Regitz-Zagrosek V, et al. 2018 ESC Guidelines for the management of cardiovascular diseases during pregnancy. Eur Heart J. 2018;39(34):3165-3241. [PubMed]
- [9] Stochholm K, et al. Prevalence, incidence, diagnostic delay, and mortality in Turner syndrome. J Clin Endocrinol Metab. 2006;91(10):3897-3902. [PubMed]
- [10] Turner Syndrome Society of the United States. About Turner Syndrome. [Official Site]