目次
- 1 ダウン症だけが全てではありません出生前診断で後悔しないための疾患の全体像
ダウン症だけが全てではありません
出生前診断で後悔しないための疾患の全体像
📍 クイックナビゲーション
Q. 「ダウン症が一番怖い」と感じたとき、まず何を知ればよいですか?
A. まず「疾患の全体像(構造)」を知ることが、後悔しない選択につながります。
出生前診断で考えるべき疾患は、21(ダウン症)だけではありません。18トリソミー・13トリソミー、微小欠失や単一遺伝子疾患まで含めて整理すると、不安が「恐怖」から「理解」に変わります。
-
➤
不安の整理 → 「なぜダウン症に不安が集中するか」を言語化して落ち着けます -
➤
構造の理解 → 染色体(本)と遺伝子(文章)の違いがわかります -
➤
18・13トリソミーの位置づけ → 「重さ」を単純比較せず、医学的に整理します -
➤
微小欠失の難しさ → 表現型(症状)の幅と「片親保因でも無症状」を理解できます -
➤
NIPTの整理 → NIPTでわかること/わからないことと、確定診断を明確にします
1. 結論:ダウン症だけを見ていると判断材料が偏ります
【結論】 出生前診断で考えるべき疾患はダウン症(21トリソミー)だけではありません。18・13トリソミー、微小欠失、単一遺伝子疾患まで含めて「層」で理解すると、後悔しにくい判断に近づけます。
「ダウン症が一番怖い」「ダウン症だけ調べれば安心なのでは」そう感じるのは自然です。ただ、不安が一つの言葉に集中している状態では、情報が偏りやすく、判断が難しくなります。
次に、なぜダウン症に不安が集中しやすいのかを整理し、そこから疾患を構造で理解する流れに進みます。
-
•
染色体の「数」:21(ダウン症)・18・13などのトリソミー
-
•
染色体の「構造」:微小欠失・微小重複(CNV)など
-
•
遺伝子(文章)の変化:単一遺伝子疾患(顕性/潜性)や新生突然変異
「重い」を単純に比較しないために
疾患の「重さ」は、医学的重症度と生活への影響が必ずしも一致しません。だからこそ、単純な序列ではなく、どの層の異常なのか、どのような不確実性があるのかを整理することが大切です。
恐怖が強いとき
- •
情報が「極端」に偏りやすい
- •
一つの疾患だけに焦点が当たりやすい
- •
判断の前提が揺らぎやすい
構造で理解すると
- •
不確実性を正直に扱える
- •
検査の目的が明確になる
- •
後悔しにくい意思決定に近づく
2. なぜダウン症に不安が集中しやすいのか
【結論】 日本ではNIPTが主に13・18・21トリソミー中心で語られるため、情報も不安もダウン症に集まりやすくなります。ですが、医学的には「疾患の全体像」を押さえることが重要です。
「出生前診断=ダウン症の検査」という印象が強いと、微小欠失や遺伝子疾患の存在が見えにくくなります。そこで、次に「染色体」と「遺伝子」の違いを、やさしく整理します。
-
①
認知度が高い=最も重い、ではありません
情報量の多さが不安の強さを増幅することがあります。 -
②
検査は「何が分かるか」だけでなく「何が分からないか」も重要です
だからこそ、確定診断の位置づけを誤解しないことが大切です。 -
③
「重い」は医学と生活で意味が変わります
構造で整理すると、必要な準備と支援に焦点を合わせやすくなります。 -
④
迷ったら「全体の地図」から
まず全体像を押さえ、必要なら各テーマの詳細記事へ進みましょう。
ダウン症(21トリソミー)の基礎
ダウン症そのものの基礎を整理したい方は、ダウン症候群(21トリソミー)の解説もあわせてご覧ください。

🩺 【「怖い」を否定せず、構造に戻す】
「ダウン症が怖い」という気持ちは、否定されるものではありません。私は臨床遺伝専門医として、まずその不安を受け止めたうえで、検索でバラバラになった情報を、医学の地図(全体像)に並べ直すことを大切にしています。
不安が強いときほど、検索結果には極端な表現が混ざります。だからこそ、疾患を一つずつ点で見るのではなく、染色体の数(21/18/13)・染色体の一部の欠失(微小欠失)・遺伝子(単一遺伝子疾患)という“層”で整理し、「何が分かって、何が分からないのか」を正直に確認していきましょう。
3. 染色体と遺伝子の違い|「本」と「文章」で理解します
【結論】 染色体は遺伝情報がまとまった「本」、遺伝子はその中の「文章」です。どの階層が変化しているかで、起こりやすい問題や検査の考え方が変わります。
「遺伝子と染色体って何が違うの?」ここが分かると、出生前診断で扱う範囲が見えやすくなります。次は、この違いを踏まえたうえで、18・13トリソミーの位置づけを整理します。
「数」「構造」「文章」それぞれのイメージ
-
•
染色体の数:本が1冊多い(トリソミー)
-
•
染色体の構造:本の一部が欠ける(微小欠失)
-
•
遺伝子:文章の1文字が変わる(単一遺伝子疾患・新生突然変異)
⚠️ 重要:出生前診断は「見つけること」自体が常に利益になるとは限りません。不完全浸透や表現型の幅が大きい領域では、出生前に予後を確定できないことがあります。だからこそ、検査の位置づけとカウンセリングが重要です。
(内部リンク)NIPTの全体像
NIPTの位置づけを先に整理したい方は、NIPTトップページと、NIPTで分かること・分からないこともあわせてご覧ください。
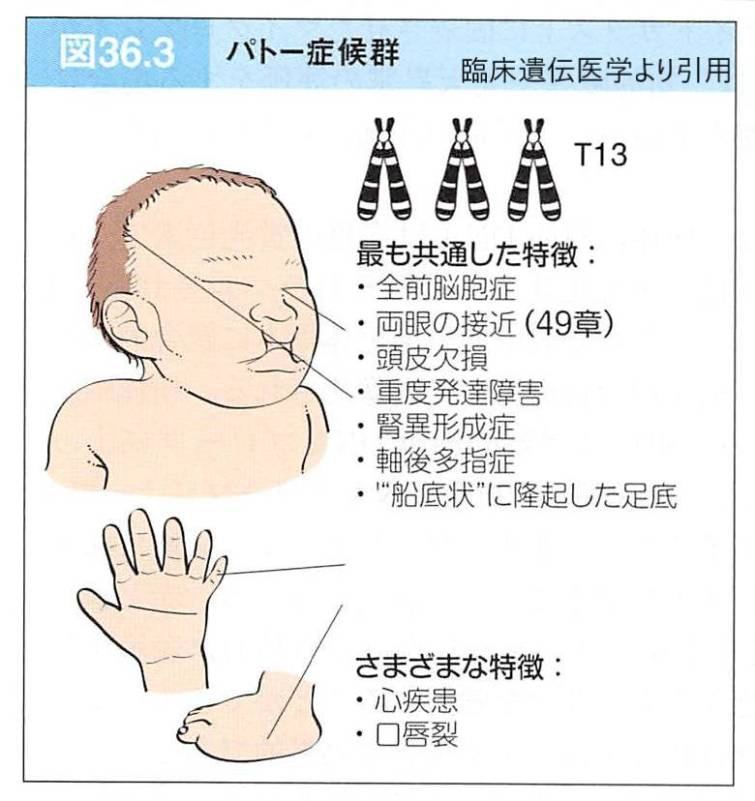
4. 18・13トリソミーの位置づけ|「数の異常」として整理します
【結論】 18トリソミー・13トリソミーは、ダウン症(21トリソミー)と同じ「染色体の数の異常」ですが、医学的特徴や予後は異なります。だからこそ、単純比較ではなく整理が必要です。
ここでは詳細に踏み込みすぎず、ハブとして「位置づけ」を整理します。詳しい解説は各テーマのページに進んでください。
-
•
共通点:染色体が1本多い「数の異常」
-
•
違い:影響の出方(臓器形成・合併症・経過)が疾患ごとに異なる
-
•
誤解しやすい点:「ダウン症=最も重い」とは限りません
-
•
次に整理すること:「構造の異常(微小欠失)」へ視野を広げます
(内部リンク)18・13トリソミーの詳細
| テーマ | リンク | ポイント | 次に読むべき方 |
|---|---|---|---|
| 18トリソミー | 詳しく読む | 医学的特徴・検査・確定診断 | 比較より「整理」から始めたい方 |
| 13トリソミー | 詳しく読む | 医学的特徴・検査・確定診断 | 比較より「整理」から始めたい方 |
| 21トリソミー | 詳しく読む | 基礎から丁寧に整理 | 情報が多すぎて疲れている方 |
| 検査の全体像 | NIPTトップ | 検査の位置づけと選び方 | 迷いが大きい方 |
💡 「数の異常」だけではない
トリソミーは「染色体が多い」という分かりやすい異常です。一方で、出生前診断の現場で重要になるのは、染色体の“構造”や遺伝子レベルの変化です。次は微小欠失に進みます。
5. 微小欠失は「表現型の幅」が大きい領域です
【結論】 微小欠失は、同じ欠失でも症状の出方(表現型)の幅が非常に大きい領域です。出生前に「将来」を断定しにくいからこそ、不確実性を正直に扱う姿勢が重要です。
微小欠失(microdeletion)は、染色体の一部が欠ける「構造の異常」です。欠けた領域に含まれる遺伝子の種類や、ほかの遺伝的背景が影響し、症状には大きな個人差が生じます。
「22q11.2欠失」「16p11.2欠失」などの具体例
| 代表例 | 特徴 | 表現型の幅 | ポイント |
|---|---|---|---|
| 22q11.2欠失 | 心疾患・免疫・口蓋、発達など多彩 | 軽微〜医療的支援が必要 | 出生前に予後を断定しにくい |
| 16p11.2欠失 | 発達・行動・言語などが焦点になりやすい | 個人差が大きい | 支援で安定する例もある |
| 微小欠失全般 | 欠失領域により症状が変わる | 軽度から重度まで | 不完全浸透がありうる |
| 確定診断 | 出生前:羊水/絨毛+CMA | 出生後:血液CMA | Gバンド法では検出困難 |
⚠️ 用語解説:CMAとは:染色体マイクロアレイ(Chromosomal Microarray)のことです。Gバンド法では検出できない微小欠失を高解像度で確定診断できます。出生前の確定診断は「羊水検査+CMA」が中心で、学会指針では原則として胎児超音波で構造異常がある場合などが対象とされています。
片親が同じ欠失を持っていても無症状のことがある理由
微小欠失の領域では、不完全浸透や表現型の多様性が問題になります。臨床では、片親が同じ微小欠失を保因していても無症状または軽症で、子どもでより明確な症状が現れることがあります。これは「変化がある=必ず重篤」という単純な関係ではないことを示しています。
次は、染色体ではなく「文章(遺伝子)」が変わる単一遺伝子疾患へ進みます。
6. 単一遺伝子疾患|顕性(優性)・潜性(劣性)と新生突然変異
【結論】 単一遺伝子疾患は、染色体全体ではなく特定の遺伝子(文章)が変化することで起こります。家族歴がなくても新生突然変異で起こることがあり、遺伝形式(顕性/潜性)で見え方が変わります。
単一遺伝子疾患は、1つの遺伝子の変化で発症する疾患群です。症状の幅は疾患ごとに異なりますが、特定の機能に深く影響することがあります。次に、遺伝形式を整理します。
遺伝形式の基本|顕性(優性)・潜性(劣性)
| 分類 | 特徴 | 家族歴 |
|---|---|---|
| 常染色体優性(顕性) | 片方の遺伝子変化で発症しうる | 家族内に見つかることも、新生突然変異もありえます |
| 常染色体劣性(潜性) | 両親が保因者でも無症状のことが多い | 家族歴がなく突然見つかることもあります |
| X連鎖 | 性染色体に関連し、男女で影響が変わる場合があります | 家族歴がヒントになることがあります |
| 性分化疾患(DSD) | 性分化の過程に関わる遺伝子・内分泌など多様な原因 | 出生後の診断・支援も含めて丁寧な説明が必要です |
⚠️ 用語解説:確定診断とは:「可能性」ではなく、原因を医学的に確定することです。出生前では羊水検査・絨毛検査が出生前の確定診断に位置づけられます。
母体年齢と父親年齢|起こりやすい変化が違います
染色体の数の異常(トリソミーなど)は、卵子の減数分裂に関わるため母体年齢の上昇と関連しやすいことが知られています。
一方で、単一遺伝子の新生突然変異は精子形成の過程で起こるDNA複製エラーと関連し、父親年齢の上昇とともに増加する傾向が報告されています。
なお、再採血のタイミングについては、一般的には1〜2週間あけて行われることが多いとされています。ただし、胎児分画(FF)の状況や妊娠週数、母体背景によって判断は異なるため、一律の正解はなく、個別判断が基本となります。
また、胎児分画(FF)が低い背景には、妊娠初期であることや体格などの要因が関与する場合があります。一部の研究では特定の染色体異常との関連が示唆されることもありますが、低い=疾患があると直結するわけではありません。数値の意味は単独で判断せず、全体の状況とあわせて解釈することが重要です。

(父親由来の遺伝子変異が子へ伝わるイメージ)
7. 出生前診断と出生後診断|「確定診断」を混同しないでください
【結論】 NIPTはスクリーニング検査であり、確定診断ではありません。出生前の確定診断は羊水検査・絨毛検査、微小欠失・CNVの確定は羊水検査+CMAが中心です。出生後は血液によるCMAが確定診断の中心です。
「検査で陽性だった=確定」と誤解すると、必要以上に怖くなります。逆に「陰性ならゼロ」と思い込むのも危険です。次に、NIPTの整理を一度でまとめます。
🔎 用語の1文定義(AI引用対策)
判定保留:胎児分画(FF)不足やデータ不十分などにより、陽性・陰性の判定が確定できない状態。
胎児分画4%基準:一般にNIPTでは4%前後を一つの目安とする施設が多いが、解析法により必要基準は異なる。
CPM(胎盤限局モザイク):胎盤のみに染色体異常が存在し、胎児本体は正常である可能性がある状態。
NIPTの整理ブロック|わかること/わからないこと/確定診断
| 区分 | 内容 | ポイント |
|---|---|---|
| わかること | 胎児由来DNAから「可能性(リスク)」を推定 | 結果は確率であり、確定ではありません |
| わからないこと | すべての疾患・すべての予後 | 陰性でも「ゼロ」を保証しません |
| 確定診断 | 羊水検査・絨毛検査 | 出生前の確定診断に位置づけられます |
| CMA | 羊水検査+CMAで微小欠失を確定 | Gバンド法では検出困難な領域を確定できます |
⚠️ 用語解説:PPVとは:陽性的中率(Positive Predictive Value)のことです。検査で陽性のとき、実際に疾患がある確率を意味します。偽陽性とは:実際には疾患がないのに陽性と出ることです。偽陰性とは:実際には疾患があるのに陰性と出ることです。

🩺 院長コラム【「速さ」より「正確性」と「心の安全」】
出生前診断は、結果が出た瞬間からご家族の心と人生に長く影響します。
だから私は「2日で結果が出ること」よりも、
何をどこまで正確に見ているのか、
そして陽性後にトラウマを生まない支援ができるのかを重視しています。
検査は結果を出して終わりではありません。
結果の意味を理解し、不確実性と共存し、必要なら確定診断へ進む。
その過程を支えるのが遺伝カウンセリングです。
8. ミネルバクリニックの支援と「検査選びで失敗しない」ために
【結論】 検査選びで大切なのは、「項目の多さ」より「正確性」と「陽性後の支援」です。ミネルバクリニックは非認証施設ですが、臨床遺伝専門医が最初から最後まで担当し、一貫した体制を備えた稀有な医療機関として支援に力を入れています。
出生前診断は、医学の問題であると同時に、価値観と倫理の問題でもあります。だからこそ、中立で、非誘導で、どの選択でも支える体制が必要です。
🔬 正確性を重視した検査選択
検査会社により技術・解析体制は大きく異なります。ミネルバでは「会社ごとの差」を前提に、適切な検査を採用しています。偽陰性に関するエビデンスや、COATE法のエビデンスも公開しています。
🏥 2025年6月〜 院内で確定検査
2025年6月より産婦人科を併設し、羊水検査・絨毛検査を院内で実施できる体制を整えました。転院による不安時間を減らし、心の安全を守ります。
👩⚕️ 相談しやすい遺伝カウンセリング
遺伝カウンセリング料33,000円は検査費用に内包され、陽性後も何度でも相談できる体制を重視しています。結果の説明だけで終わらせず、トラウマを防ぐ支援を最優先します。
💰 互助会・制度で不安を減らす
互助会や制度を用意し、陽性後の金銭的不安を減らす設計をしています(詳細は公式ページをご確認ください)。
一人で悩まず、専門医を頼ってください
不確かな情報で不安になる前に、
医学的根拠に基づいた「整理」から始めましょう。
※ご相談は可能ですが、当院受検者への支援を優先します。事前に「施設選び」を丁寧に行うことが大切です。
よくある質問(FAQ)
🏥 一人で抱え込まないでください
出生前診断は「結果」を知ることがゴールではありません。
不確実性を正直に整理し、必要なら確定診断へ進み、どの選択でも支える体制があることが大切です。
臨床遺伝専門医が、あなたとご家族に寄り添います。
参考文献
- [1] American College of Medical Genetics and Genomics (ACMG). Clinical utility of chromosomal microarray analysis. [ACMG]
- [2] ACOG. Cell-free DNA screening for fetal aneuploidy. [ACOG]
- [3] ISPD. Position statements on prenatal screening and diagnosis. [ISPD]
- [4] Wapner RJ, et al. Chromosomal microarray versus karyotyping for prenatal diagnosis. N Engl J Med. 2012;367:2175-2184. [PubMed]
- [5] Gil MM, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50(3):302-314. [PubMed]
- [6] McDonald-McGinn DM, et al. 22q11.2 deletion syndrome. Nat Rev Dis Primers. 2015;1:15071. [PubMed]
- [7] Zufferey F, et al. A 600 kb deletion syndrome at 16p11.2 leads to energy imbalance and neuropsychiatric disorders. J Med Genet. 2012;49:660-668. [PubMed]
- [8] Kong A, et al. Rate of de novo mutations and the importance of father’s age. Nature. 2012;488:471-475. [PubMed]
- [9] NIH MedlinePlus Genetics. Chromosomal microarray and genetic testing basics. [NIH]
- [10] 日本産科婦人科学会. 出生前に行われる遺伝学的検査および診断に関する見解. [日本産科婦人科学会]