目次
- ➤ NIPT陽性後の確定検査として羊水検査と絨毛検査の違いと特徴
- ➤ トリソミー13における胎盤モザイク(CPM)の高頻度と偽陽性リスク
- ➤ 確定検査選択の科学的根拠と検査の信頼性比較
- ➤ 妊娠週数やエコー所見に基づいた検査選択の判断基準
- ➤ 最新の医学的エビデンスに基づく検査選択のガイドライン
NIPT検査で「陽性(高リスク)」という結果を受け取ったとき、次に選択すべき確定検査について悩まれる方は多いでしょう。特にトリソミー13の陽性結果では、羊水検査と絨毛検査(CVS)のどちらを選ぶべきか、科学的根拠に基づいた判断が重要です。
結論:トリソミー13のNIPT陽性では、胎盤限局性モザイク(CPM)が多いため、原則として羊水検査で胎児由来細胞を確認するのが最も確実です。
この記事では、NIPT陽性後の確定診断において、羊水検査と絨毛検査のメリット・デメリット、特にトリソミー13における検査選択の科学的根拠について詳しく解説します。検査の精度の違い、胎盤モザイクが検査結果に与える影響、妊娠週数による検査選択の考え方など、最新の医学的エビデンスに基づいた情報をお届けします。
トリソミー13とNIPT検査の精度について
NIPT検査は非侵襲的な出生前検査として普及していますが、特にトリソミー13の検出においては他のトリソミーと比較して精度に違いがあります。その主な理由を理解することが、NIPT陽性後の確定検査選択において重要です。
トリソミー13におけるモザイク頻度と特徴
トリソミー13(パトー症候群)は、13番染色体が通常の2本ではなく3本存在する染色体異常です。トリソミー13の大きな特徴として、胎盤に限局したモザイク(Confined Placental Mosaicism: CPM)の頻度が他のトリソミーより高いことが複数の研究で報告されています。
モザイクとは?
同一個体の中に、遺伝的構成が異なる細胞が混在している状態を指します。胎盤モザイクの場合、胎盤の細胞に染色体異常があっても、胎児自身の細胞は正常であることがあります。
研究データによると、NIPT陽性例で絨毛検査(CVS)を行った場合、トリソミー13では約8.3~22%の症例でモザイク型が検出されるとされています。これはトリソミー21(ダウン症候群)の約1~2%、トリソミー18(エドワーズ症候群)の約3~4%と比較して非常に高い割合です。
モザイクがNIPT精度に与える影響
胎盤でのモザイク頻度が高いことは、NIPTの偽陽性に直結します。NIPTは母体血液中に存在する胎児由来のDNA断片(cell-free DNA)を分析しますが、このDNAの多くは実は胎盤の細胞に由来しています。
そのため、胎盤の細胞に染色体異常があるけれども胎児自身は正常である「胎盤限局性モザイク(CPM)」の場合、NIPTでは陽性結果が出るものの、実際の胎児は正常という偽陽性となります。トリソミー13はこのCPMによる偽陽性が特に起こりやすく、NIPT陽性的中率(PPV)が約40~50%程度と、他のトリソミーより低いことが報告されています。
トリソミー13のNIPT陽性結果を受けた場合、約半数は偽陽性の可能性があるということになります。これは他のトリソミーと比較して高い偽陽性率であり、確定診断の際には特に慎重な検査選択が必要です。このような背景から、トリソミー13のNIPT陽性例では、確定検査の選択が特に重要となります。
羊水検査と絨毛検査(CVS)の比較
NIPT陽性後の確定診断には主に羊水検査と絨毛検査(CVS: Chorionic Villus Sampling)の2つの選択肢があります。両検査には検体由来や検査時期の違いからくる診断精度上の特徴があり、特にトリソミー13の診断においては重要な違いがあります。
検査比較
絨毛検査(CVS)
-
検査時期:妊娠11~14週
-
検体:胎盤絨毛(胎盤由来組織)
-
特徴:早期に結果が得られる
-
偽陽性リスク:CPMによる偽陽性リスクが高い
-
モザイク所見:8~22%(T13の場合)
-
流産リスク:約0.5%未満
-
追加検査:結果が不明確な場合は追加検査が必要
-
適応:超音波異常所見がある場合に有用
羊水検査
-
検査時期:妊娠15週以降
-
検体:羊水中の胎児細胞(胎児由来)
-
特徴:胎児の核型を直接反映
-
偽陽性リスク:CPMによる偽陽性リスクが低い
-
結果の信頼性:非常に高い
-
流産リスク:約0.5%未満
-
検出率:トリソミー21/18/13の正確な検出
-
推奨:特にT13で推奨される確定検査
検査選択の重要ポイント
- 超音波所見が正常な場合:羊水検査を第一選択
- 妊娠週数が早く意思決定の時間が限られる場合や、重大奇形・重度胎児発育不全などトリソミー13を強く疑う明確な超音波所見がある場合には、早期診断のためCVSを検討することがあります。
- ただしCVS結果がモザイクや境界的所見の場合は、原則として羊水検査での再確認が基本です。
- 検査選択は妊娠週数、エコー所見、患者の希望を総合的に判断
- いずれの検査でも流産リスクは0.5%未満であり、安全性の差は臨床的に大きくない
胎盤モザイク
胎盤限局性モザイク(CPM)とは
胎盤限局性モザイク(CPM)とは、胎盤の細胞に染色体異常があっても、胎児自身は正常である状態です。
トリソミー13の場合、このCPMの発生頻度が他のトリソミーより高く(8~22%)、NIPT陽性後の確定検査選択に影響します。
絨毛検査(CVS)は胎盤細胞を分析するため、CPMの影響を受けやすく偽陽性のリスクが高まります。
一方、羊水検査は胎児由来の細胞を直接分析するため、CPMの影響を受けにくく、より正確な診断が可能です。
重要ポイント
トリソミー13のNIPT陽性例では陽性的中率(PPV)が約40~50%と低く、半数以上が偽陽性の可能性があります。これはCPMの影響が大きいためです。このような背景から、特にトリソミー13の場合、羊水検査による確定診断がより信頼性の高い選択肢となります。
検査時期
検査時期の考慮点
検査のタイミングは重要な考慮点です。
絨毛検査は妊娠11~14週で実施可能で、より早く結果を得られるメリットがあります。
羊水検査は妊娠15週以降でないと実施できないため、診断までに時間がかかります。
ただし、絨毛検査でモザイク結果が出た場合は追加検査(羊水検査など)が必要となり、かえって時間がかかる場合もあります。
検査時期と結果の信頼性のバランス
| シナリオ | 絨毛検査(CVS) | 羊水検査 |
|---|---|---|
| 超音波異常あり+早期診断重視 | 推奨 | 選択肢 |
| 超音波異常あり+確実性重視 | 選択肢 | 推奨 |
| 超音波正常+早期希望 | 条件付き | 選択肢 |
| 超音波正常+確実性重視 | 推奨されない | 強く推奨 |
検体由来の違い
両検査の最も本質的な違いは、分析する細胞の由来です:
絨毛検査(CVS)
- → 胎盤絨毛細胞(胎盤由来組織)を採取
- → 胎盤の遺伝的構成を胎児の代理として分析
- → 胎盤と胎児の染色体構成が異なる場合に不一致が生じる
羊水検査(羊水穿刺)
- → 羊水中の胎児細胞(胎児由来組織)を直接検査
- → 胎児自身のDNAを解析できる
- → 胎児核型を直接反映するため信頼性が高い
この検体由来の違いは、特に胎盤モザイクが高頻度で発生するトリソミー13において重要な意味を持ちます。絨毛検査が胎盤由来の細胞を分析するため、胎盤限局性モザイク(CPM)の影響を受けやすいのに対し、羊水検査は胎児由来の細胞を直接分析するため、より正確に胎児の染色体状態を反映します。
モザイクによる偽陽性リスク
胎盤由来の検査である絨毛検査(CVS)では、胎盤に限局したモザイク(CPM)による偽陽性が発生し得ます。これはCVSの細胞遺伝学的診断が必ずしも胎児の実際の染色体構成を反映するとは限らない主な原因です。
CPM(胎盤限局性モザイク)の3つのタイプ
→ NIPTとCVSの迅速検査で検出、胎児は正常
→ CVSの培養検査で検出、胎児は正常
→ 羊水検査でのみ検出可能、CVSでは見逃す
具体的な事例として、CVSで非モザイクのトリソミーと診断されながら、羊水検査では正常核型となり出生児も正常であったケースが報告されています。これは胎盤には異常細胞が存在したものの、胎児には存在しなかった(CPMタイプI)典型例です。
トリソミー13についての研究結果では、NIPT陽性のトリソミー13症例でCVSを行うと22%にモザイク所見が出現しましたが、そのうち羊水検査で胎児にもモザイクが確認されたのはわずか4%だったといいます。この結果は、CVSでトリソミー13モザイクと判定されても、大半は胎盤限定の異常で胎児は正常である可能性が高いことを示しています。
逆にCVSでは偽陰性(見逃し)の可能性もあります。胎盤内のモザイクが局所的で、採取した絨毛サンプルに異常細胞が含まれなかった場合、CVS結果は正常でも胎児が異常モザイクを持つ可能性があります(CPMタイプIII)。実際にNIPTが陽性を示したにもかかわらずCVSでは正常結果となり、後に胎盤の一部モザイクが判明したケースも報告されています。このため、NIPT陽性でCVSが陰性の場合には慎重な経過観察や追加の検査(超音波経過観察や必要に応じ羊水検査)が推奨されます。
偽陽性・偽陰性率のデータ
大規模研究のデータでも絨毛検査と羊水検査の不一致が一定割合で起こることが示されています:
- 1 Malvestitiらの研究では、60,000件以上のCVSのうち約2.18%にモザイクが検出されましたが、そのうち胎児もモザイク(真の胎児モザイク)だったのは13%に過ぎなかったとされています。言い換えれば、CVSでモザイクが見つかった症例の約87%は胎盤に限局したモザイクだったことになります。
- 2 Reillyらの解析によると、高リスクNIPT後にCVSでモザイクが確認された割合は、トリソミー21で2%、トリソミー18で4%、トリソミー13では22%にも上り、それらのうち真に胎児がモザイクであった割合はそれぞれ44%、14%、そしてわずか4%だったと報告されています。
これらのデータは、特にトリソミー13でCVS結果と胎児実態の不一致(偽陽性)が起こりやすいこと、そして羊水検査で胎児細胞を調べる意義が大きいことを示しています。
安全性(流産リスク)
CVSと羊水検査はいずれも侵襲的検査であり、流産などのリスクが完全にゼロではありません。しかし、近年の報告ではどちらも手技による流産率は0.5%未満とされ、安全性は高いと認められています。したがって、診断精度やタイミング上の利点・欠点を考慮して選択することが重要であり、安全性の差は臨床的に大きくありません。
羊水検査と絨毛検査(CVS)の安全性
最近の大規模研究では、経験豊富な医師が適切な環境で実施した場合の流産リスクは両方の検査とも同程度(0.5%未満)と報告されています。検査選択においては、安全性よりも検査精度や検査時期を重視して判断することが推奨されます。
NIPT陽性例に対する臨床的推奨とガイドライン
NIPT陽性(高リスク)結果が出た場合、確定診断としてCVSまたは羊水検査などの侵襲的検査を行うことが各国のガイドラインで強く推奨されています。NIPTはあくまでスクリーニング検査であり、陽性結果のみで中絶などの決定を下すべきではないためです。
最新のガイドラインにおける検査選択
「CVSと羊水検査のどちらを選ぶべきか」については、最新のガイドラインでも議論があり、明確に一方を指定する国際ガイドラインはありません。多くの指針では妊娠週数や超音波所見、患者の希望に基づき、両者の選択肢を説明して適切な方法を選ぶことが推奨されています。
ただし、最近の研究やレビューではトリソミー13などCPM頻度が高いケースの確定診断方法として、特に以下のような判断基準が提案されています:
超音波所見が正常な場合:CPMによる偽陽性の可能性を考慮して羊水検査での確認が望ましい
明らかな異常所見がある場合:形態奇形や胎児発育不全などが認められる場合には妊娠初期でもCVSを含めた迅速な診断を検討
高リスクNIPT例全般:特にT13やT18のようにCPM頻度が高いケースでは、羊水検査での確認が望ましい傾向
英国王立産婦人科医協会(RCOG)は、CVSの迅速検査結果(QF-PCR)で異常が示唆されても、胎児に構造異常がなければ培養による完全な核型結果を待つよう推奨しており、CVSで得られた部分的結果だけで早まった意思決定をしないよう注意喚起しています。これは超音波異常を伴わない場合はCVSの偽陽性の可能性を考慮すべきという観点です。
2023年の報告では、NIPT陽性で超音波に異常所見がない場合は羊水検査を用いて確定診断することを提案し、逆に明らかな異常所見が認められる場合には妊娠初期でもCVSを含めた迅速な診断を検討しうるとしています。この枠組みにより、モザイクによる偽陽性リスクを低減しつつ、必要な場合には早期診断の利点も活かすことができると述べられています。同様の見解は他のレビューでも示されており、妊娠初期の詳細超音波検査(LFTU)の所見を組み合わせて判断し、高リスクNIPT例ではCVSより羊水検査を優先する戦略が支持されています。
妊娠初期~中期における検査選択の考慮点
検査を選択する際には妊娠週数(タイミング)も重要な要因です。CVSは一般に妊娠11~14週頃(第一Trimester後半)に実施可能であり、陽性NIPT結果に対して比較的早期に結果を得られるメリットがあります。
一方、羊水検査は妊娠15週以降(第二Trimester)でないと施行できないため、NIPT結果告知から確定診断まで数週間の待機が必要になる可能性があります。この待機期間はカップルにとって大きな精神的負担となりうるため、早期に結論を得たい場合にはCVSが選択されることもあります。
※ 両検査ともに流産リスクは0.5%未満であり、安全性に大きな差はありません。
しかし前述の通り、妊娠初期のCVSでは結果にモザイクなど不確定要素が残る場合、最終確定までさらに追加の時間を要する可能性があります。実際、RCOGなどの指針でCVS迅速検査で異常が出ても培養確認を勧めるのは、追加2~3週間の待機と心理的ストレスを伴うものです。
一方、羊水検査では検査実施が遅くなるものの、一度に胎児核型を正確に判定できるため、その後の意思決定が速やかに行える利点があります。例えば15~16週で羊水穿刺を行いQF-PCR/FISHで主要染色体異常を即日確認すれば、13週でCVSを行ってなお培養結果を3週間待つより早く確実な情報を得られる可能性も指摘されています。
確定検査では、まず迅速検査(QF-PCRやFISH)で13・18・21番染色体など主要な数的異常を早期に確認します。その上で培養による核型検査を行い、必要に応じて染色体マイクロアレイ(CMA)を追加します。特に超音波で構造異常が認められる場合には、微細欠失・重複を検出できるCMAの併用が重要となります。
トリソミー13では精度面の考慮が特に重要なため、超音波で明らかな異常がなければ敢えて羊水検査まで待つ判断も十分に検討されます。一方で、初期超音波で重篤な奇形や胎児発育遅延などT13を強く疑う所見がある場合には、妊娠初期でもCVSで早期に診断を確定し、妊娠継続の方針を迅速に検討することが望ましいでしょう。
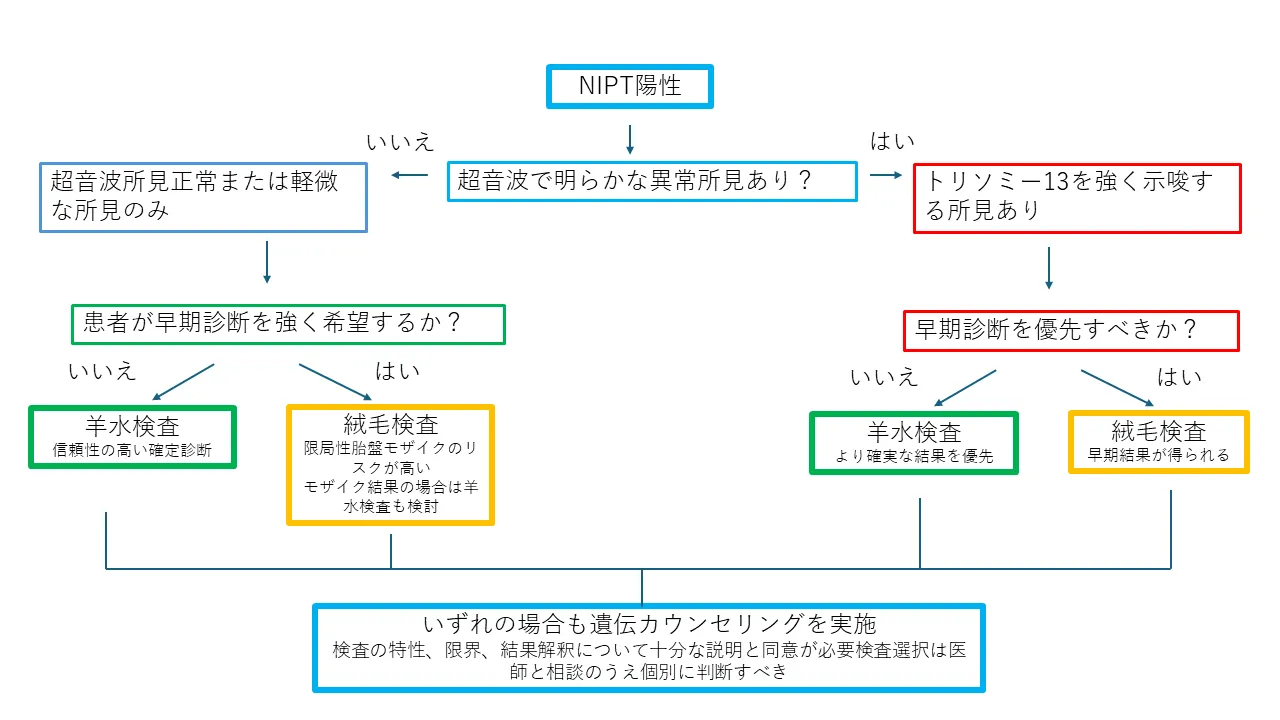
確定検査選択のためのフローチャート
NIPT陽性結果後の確定検査選択において、科学的根拠に基づいた判断をサポートするフローチャートを以下に示します。特にトリソミー13の特性を考慮した検査選択のガイドとしてお役立てください。
NIPT陽性後の行動指針
- NIPT陽性でCVSが陰性の場合:詳細な超音波フォローを行い、臨床状況に応じて羊水検査による再確認を検討
- NIPT陽性でCVSがモザイクの場合:原則として羊水検査で胎児由来細胞を確認することが推奨されます
まとめ:トリソミー13のNIPT陽性例における確定検査選択
以上をまとめると、トリソミー13のNIPT陽性例では胎盤モザイク頻度が高く、CVS結果が胎児の実態と食い違うケースが比較的多いため、確定診断には羊水検査がより望ましいとするエビデンスが蓄積されています。特に超音波所見が正常な場合、胎盤モザイクによる偽陽性の可能性を考慮して羊水検査で確認することが推奨されます。
最新の研究とレビューを総合すると、下記の選択基準が推奨されています:
- 超音波所見が正常な場合:羊水検査を第一選択
- 超音波で明らかな異常所見がある場合:早期診断のためCVSも選択肢に
- 検査選択は妊娠週数、エコー所見、患者の希望を総合的に判断
- いずれの検査でも流産リスクは0.5%未満であり、安全性の差は臨床的に大きくない
一方で妊娠初期に明らかな異常徴候がある場合や患者が早期診断を強く希望する場合にはCVSも選択肢となりえますが、その際も結果の解釈には十分な注意(必要なら培養結果の確認や羊水検査の追加)が必要です。最新の文献やレビューも概ねこれらの点で一致しており、2020年以降のガイドラインや総説でも、NIPT陽性後の確定検査選択は胎盤モザイクのリスクと妊娠週数を踏まえて判断すべきと強調されています。
※本記事は一般的な医学情報の提供を目的としたものであり、特定の検査方法を一律に推奨するものではありません。最終的な検査選択は、妊娠週数・超音波所見・ご本人およびご家族のご希望を踏まえ、主治医と十分にご相談の上でご判断ください。
- ➤ トリソミー13のNIPT陽性例では胎盤モザイク(CPM)頻度が高く、陽性的中率は約40~50%と他のトリソミーより低い
- ➤ 羊水検査は胎児由来細胞を直接分析するため、CPMによる偽陽性リスクが低く、信頼性が高い
- ➤ 絨毛検査(CVS)は早期結果が得られるが、胎盤モザイクにより結果と胎児実態が不一致となるリスクがある
- ➤ 超音波所見が正常なトリソミー13のNIPT陽性例では、羊水検査による確定診断が望ましい
- ➤ どちらの検査を選択する場合も、専門医との遺伝カウンセリングで十分な説明と情報提供を受けることが重要
不安なまま一人で結論を出さないでください
検査の意味・結果の受け止め方・次に取るべき選択肢を、
臨床遺伝専門医が医学的根拠に基づいて整理します。
※検査前後の遺伝カウンセリングに対応しています
よくある質問(FAQ)
関連記事
🏥 検査の前も後も、ミネルバクリニックが伴走します
NIPTは結果を“知る”だけでなく、その後の選択肢を整理することが大切です。
臨床遺伝専門医が、次の一手まで一緒に考えます。
参考文献
- Okoror E, et al. (2023). Prenatal diagnosis after high chance noninvasive prenatal testing for trisomies 21, 18 and 13, chorionic villus sampling or amniocentesis? Experience at a district general hospital in the United Kingdom. Prenatal Diagnosis, PMC10345242.
- Bonanni P, et al. (2022). Case Report: Challenges of Non-Invasive Prenatal Testing (NIPT): A Case Report of Confined Placental Mosaicism and Clinical Considerations. Frontiers in Genetics, 13:881284.
- Yang M, et al. (2024). Noninvasive prenatal testing test versus chorionic villus sampling versus amniocentesis: a review of the clinical practice of prenatal diagnosis. Maternal-Fetal Medicine, 6(2):160-166.
- Malvestiti F, et al. (2015). Interpreting mosaicism in chorionic villi: results of a monocentric series of 1001 mosaics in chorionic villi with follow-up amniocentesis. Prenat Diagn, 35(11):1117-27.
- Reilly A, et al. (2017). Non-invasive prenatal testing for fetal chromosome abnormalities: review of clinical and ethical issues. The Application of Clinical Genetics, 10:15-26.