18トリソミーの原因は母親?
年齢と遺伝の誤解を臨床遺伝専門医が解説
📍 クイックナビゲーション
Q. 18トリソミーの原因は母親ですか?
A. いいえ、母親のせいではありません。
多くは染色体不分離という偶発的な現象で起こります。年齢は「責任」ではなく、あくまで確率に影響する要因です。18トリソミー(エドワーズ症候群)について詳しくはこちら。
-
➤
18トリソミーの直接原因 → 染色体不分離(偶発的な分配ミス) -
➤
母体年齢との関係 → 年齢は「責任」ではなく「確率」に影響する要因 -
➤
卵子側で起こりやすい理由 → 長期間の待機やコヒーシン低下など生物学的仕組み -
➤
遺伝性 → 大多数は遺伝しない(転座型など一部例外あり) -
➤
出生前診断 → NIPTで妊娠10週から可能性を知り、確定検査で確認
妊娠中は、少しの言葉でも胸が苦しくなります。特に「原因」「母親」「年齢」という言葉は、心を強く揺さぶりますよね。
臨床遺伝専門医として日々ご相談をお受けする中でも、まず最初にお伝えしたいのは、「あなたのせいではありません」ということです。ここでは、医学的に正しい理解へ一緒に進んでいきましょう。
【先に結論】生活習慣や行動で「防げた」タイプの原因ではありません
18トリソミーの多くは、卵子や精子が作られる過程で起こる偶発的な分配ミス(染色体不分離)が原因です。
「食事が悪かった?」「仕事のストレス?」「運動不足?」――そうした自責に答えるために、この記事では“責任”ではなく“仕組み”として整理します。
1. 染色体不分離とは何が起きているのか
【結論】 18トリソミーの直接的な原因は、卵子や精子が作られる過程で染色体が正しく分かれなかった「染色体不分離」です。これは偶発的な現象であり、誰のせいでもありません。
本来、卵子や精子が作られるときには、染色体は1本ずつに分かれて配られます。ところが、たまたまこの分配がうまくいかず、2本まとめて入ってしまうことがあります。これが「染色体不分離」です。
-
•
正常な分裂:染色体が1本ずつ卵子・精子に分配される
-
•
不分離が起きると:2本まとめて同じ細胞に入ってしまう
-
•
結果:受精後、18番染色体が3本(トリソミー)になる
-
•
重要:これは偶発的な分配ミスであり、努力や行動では防げない

(正常な分離と、分離不全によってトリソミーが生じる仕組みを示したイメージ)
大切なこと:この図は「誰かのせい」を示すためのものではありません。起こり得る生物学的な分配ミスを、理解しやすい形にしたものです。
2. 母体年齢との関係をどう考えるか
【結論】 母体年齢が上がると、18トリソミーの確率が高くなることは事実です。しかしそれは、「年齢=責任」ではなく、「年齢=確率」という話です。
「高齢出産だから私のせい?」そんな風に自分を責めていませんか。年齢と染色体異常の関係は確かに存在しますが、それは「責任」という概念とは全く別のものです。
-
•
20代:18トリソミーの確率は非常に低い
-
•
35歳以降:確率が徐々に上昇していく
-
•
40代以降:確率はさらに上昇するが、それでも大多数は健康な赤ちゃん
-
•
重要:若い方でも18トリソミーは起こり得る(年齢は確率の一要因に過ぎない)
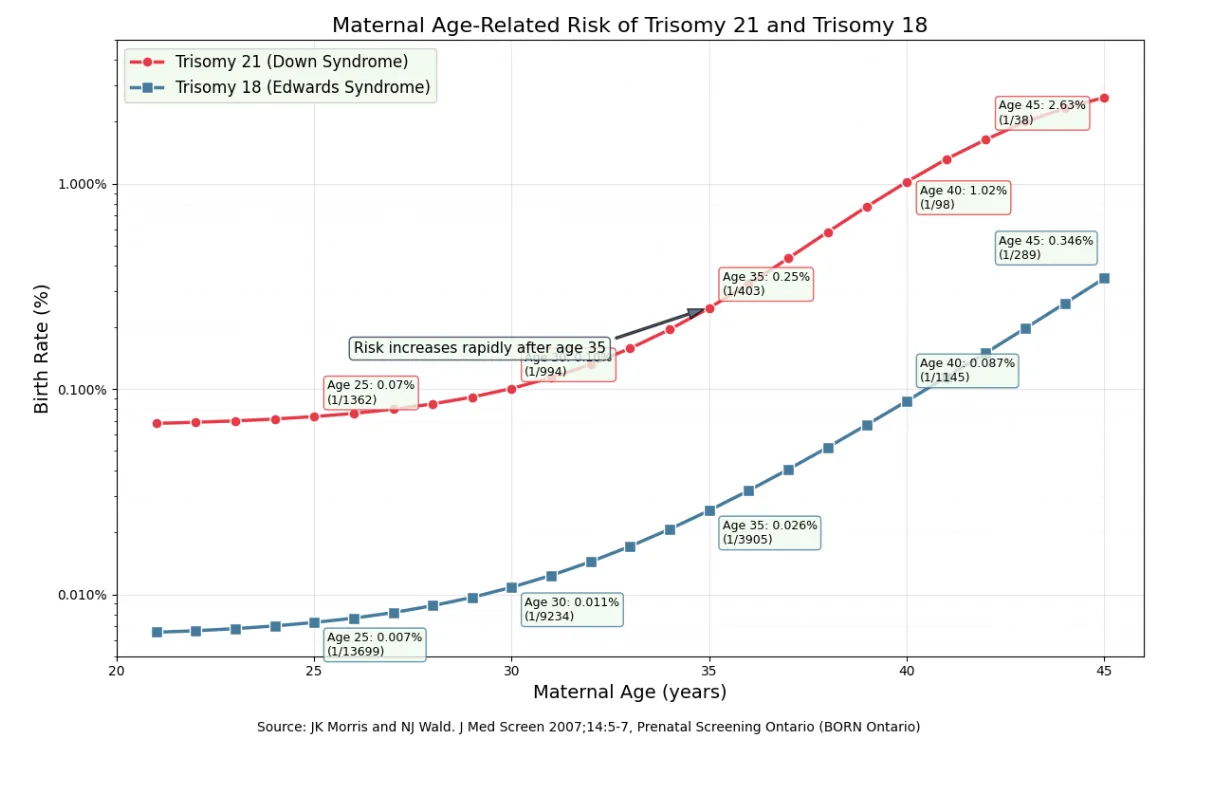
(母体年齢とトリソミーの発生確率を示す統計的なイメージ)
ここが一番大切:このグラフは「高齢出産が悪い」と言っているのではありません。卵子が長い時間をかけて成熟・待機するという、人間の生物学的構造の結果として、確率のカーブが変わることを示しています。
3. なぜ卵子側で起こりやすいのか
【結論】 18トリソミーでは、追加の18番染色体が母親由来であるケースが多いと報告されています。ただし、これは「母親のせい」という意味ではありません。卵子が長期間体内で待機するなど、仕組みとして影響を受けやすい事情があるためです。
「卵子側で起こりやすい」という話を聞くと、「やっぱり私のせい?」と思ってしまうかもしれません。しかし、これは卵子の成り立ちが”長い時間の影響”を受けやすい、という話です。誰かの性格や努力で防げるものではありません。
卵子の特徴
- •
胎児期に作られ、排卵まで何十年も待機
- •
年齢とともにコヒーシンなどが弱くなる
- •
減数分裂時に分配ミスが起こりやすくなる
精子の特徴
- •
常に新しく作られ続ける
- •
長期間待機することがない
- •
不分離は起こりにくい(ゼロではない)
💡 用語メモ:コヒーシン(cohesin)
染色体を正しく分けるために、姉妹染色分体を「ほどけないように支える」仕組みの一つです。年齢とともにその働きが弱くなり得ることが指摘されています。
補足:「卵子で起こりやすい」という話は、個人の努力で防げるタイプの原因ではありません。だからこそ、正確な情報と専門家の説明が、心の負担を軽くします。
ネットの情報だけで悩んでいませんか?
「私の場合はどうなの?」という疑問には
臨床遺伝専門医と直接お話しするのが最も確実な解決策です。
※オンライン診療も対応可能です
補足:父親由来(精子)で起こることはありますか?
【結論】父親由来で起こることもあります。ただし、統計的には卵子由来が多いとされます。
大切なのは、これは誰かの“責任”を決める話ではないという点です。
「母親のせい」「父親のせい」という言葉は、状況をより辛くします。臨床遺伝専門医としてお伝えしたいのは、受精・減数分裂という“生物学的プロセス”の中で起こり得る確率事象だということです。
だからこそ、原因の理解は“責めるため”ではなく、今後の選択肢を整理するためにあります。
4. 18トリソミーは遺伝しますか?
【結論】 18トリソミーの大多数は遺伝しません。ただし、一部の型(例:転座型)では例外があり得ます。
「次の妊娠でも同じことが起きたら…」という不安は当然です。ネットの断片情報だけで判断せず、状況に合わせて遺伝カウンセリングで整理することが、安心につながります。
| タイプ | 頻度 | 遺伝性 | 次回妊娠のリスク |
|---|---|---|---|
| 標準型(フルトリソミー) | 約94% | 遺伝しない | 一般と同程度〜やや高い |
| モザイク型 | 約5% | 遺伝しない | 一般と同程度 |
| 転座型 | 約1% | 親が保因者の場合あり | 要検討(遺伝カウンセリング推奨) |
💡 転座型とは?
染色体の一部が別の染色体にくっついている状態です。親御さんが「均衡型転座」の保因者の場合、ご本人は健康でも、次の妊娠で染色体異常が起こる可能性が高まることがあります。転座型かどうかは染色体検査でわかります。不安な場合は遺伝カウンセリングでご相談ください。

🩺 院長コラム【「原因」を知ることは「責める」ことではない】
18トリソミーの原因について調べているあなたは、きっと今、とても辛い状況にいらっしゃるのではないでしょうか。「なぜ私の赤ちゃんが」「何かできることはなかったのか」そう自問自答されているかもしれません。
臨床遺伝専門医として断言します。18トリソミーは、あなたのせいではありません。染色体不分離は、どんなに健康に気をつけていても、どんなに若くても、起こり得る偶発的な現象です。
「原因を知る」ことの意味は、自分を責めるためではなく、正しく理解して前に進むためです。次の妊娠のこと、今後の選択肢のこと、一緒に考えていきましょう。
5. 検査と次の一歩
【結論】 原因が偶発的である以上、妊娠中にできることは、正確に状況を把握し、必要なら次の手を準備することです。NIPTで「可能性」を知り、必要なら確定検査で確認します。
「何を受ければ安心できますか?」というご質問をよくいただきます。NIPTは確定診断ではありません。あくまで「可能性」を知るスクリーニング検査です。陽性の場合は確定検査で確認することが推奨されます。
| 検査 | 位置づけ | 検査時期 | 特徴 |
|---|---|---|---|
| NIPT | スクリーニング | 妊娠10週〜 | 採血のみ・流産リスクなし・高精度 |
| 羊水検査 | 確定検査 | 妊娠15〜18週 | 確定診断が可能・わずかな流産リスク |
| 絨毛検査 | 確定検査 | 妊娠11〜14週 | より早期の確定診断が可能 |
⚠️ 重要なお知らせ:NIPTはスクリーニング検査です。陽性の場合は必ず羊水検査・絨毛検査などの確定検査を受けていただく必要があります。当院では確定検査も含め、相談しながら進められます。
ミネルバクリニックのサポート体制
🏥 院内で確定検査まで対応
2025年6月より産婦人科を併設し、羊水検査・絨毛検査も院内で実施可能に。転院の必要がなく、心理的負担を軽減できます。
💰 互助会で費用面も安心
互助会(8,000円)に加入いただくと、陽性時の確定検査(羊水検査)費用を全額カバー。上限なしで安心です。

(「情報の整理」と「支援」で、不安は軽くできます。ひとりで抱え込まないでください)
6. 次の妊娠で18トリソミーは再発しますか?(再発率)
【結論】多くのケース(標準型/モザイク型)では、“一般と同程度〜やや高い”と説明されます。
ただし、転座型など一部の型では考え方が変わるため、状況に応じた確認が必要です。
再発リスクの整理(考え方)
- 標準型(フルトリソミー):偶発的な不分離が多く、再発は“低い”とされる
- モザイク型:基本は偶発的で、一般的には再発は高くない
- 転座型:親御さんが均衡型転座の保因者かどうかで再発リスクが変わる
「次の妊娠が怖い」という感情は、とても自然です。ここは数字だけで安心を押し付ける場面ではありません。
当院では、検査結果の型(標準型・モザイク・転座など)を踏まえて、次の妊娠の選択肢(NIPTの使い方、確定検査のタイミング、必要なら親の染色体検査)まで一緒に整理します。
7. 18トリソミーは予防できますか?(生活習慣・ストレスとの関係)
【結論】一般的に、生活習慣や努力で“起きないようにする”ことはできません。
18トリソミーの多くは、卵子・精子形成の過程で起こる偶発的な染色体不分離が原因です。
ここで誤解が多いのが、「原因=自分の行動」という結び付けです。
たとえ睡眠・食事・運動を完璧にしていても起こり得ますし、若い方でも起こり得ます。年齢は“責任”ではなく“確率”に関わる要因です。
だからこそ「予防」より大切なのは、妊娠中に“正確に状況を把握し、選択肢を準備する”ことです。
不安が強い場合は、遺伝カウンセリングで情報を整理し、NIPTや確定検査の意味を納得して進めることが、心の負担を減らします。
よくある質問(FAQ)
参考文献
- [1] Fisher JM, Harvey JF, Morton NE, Jacobs PA. Trisomy 18: studies of the parent and cell division of origin and the effect of aberrant recombination on nondisjunction. Am J Hum Genet. 1995;56(3):669-675. [PubMed]
- [2] Nagaoka SI, Hassold TJ, Hunt PA. Human aneuploidy: mechanisms and new insights into an age-old problem. Nat Rev Genet. 2012;13(7):493-504. [PubMed]
- [3] Hassold T, Hunt P. To err (meiotically) is human: the genesis of human aneuploidy. Nat Rev Genet. 2001;2(4):280-291. [PubMed]
- [4] Dungan JS, Klugman S, Engel K, et al. Noninvasive prenatal screening (NIPS) for fetal chromosome abnormalities in a general-risk population: An evidence-based clinical guideline of the American College of Medical Genetics and Genomics (ACMG). Genet Med. 2023;25(2):100336. [PubMed]
- [5] Bugge M, Collins A, Petersen MB, et al. Non-disjunction of chromosome 18. Hum Mol Genet. 1998;7(4):661-669. [PubMed]
- [6] Cereda A, Carey JC. The trisomy 18 syndrome. Orphanet J Rare Dis. 2012;7:81. [PubMed]
- [7] International Society for Prenatal Diagnosis (ISPD): Professional Communications / Position Statements. [ISPD]
- [8] American College of Obstetricians and Gynecologists. Practice Bulletin No. 226: Screening for Fetal Chromosomal Abnormalities. Obstet Gynecol. 2020;136(4):e48-e69. [PubMed]
- [9] 厚生労働省. 出生前検査に関する情報提供. [厚生労働省]
- [10] 日本産科婦人科学会. 出生前に行われる遺伝学的検査および診断に関する見解. [日本産科婦人科学会]
















