目次
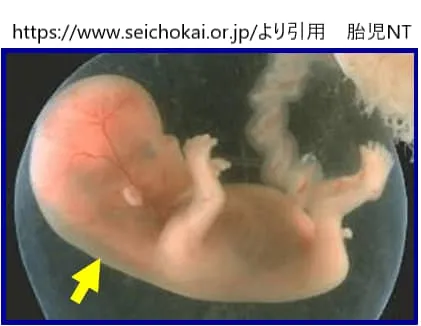
胎児の首のむくみ(NT)とは?
正常値・ダウン症確率・消える時期を臨床遺伝専門医が解説
📍 クイックナビゲーション
1. NT(胎児頚部浮腫)とは?定義と超音波検査での計測方法
【結論】 NT(Nuchal Translucency)とは、胎児の首の後ろにある液体がたまった黒いスペースのことで、すべての胎児に存在する正常な構造です。超音波検査(エコー)で計測され、染色体異常や先天性心疾患のスクリーニング指標として評価されます。
「首のむくみが厚いと言われて不安…」「NTって何のこと?」妊婦健診で突然NT(胎児頚部浮腫)について指摘されると、驚いてしまいますよね。まずは深呼吸をして、NTについて正しく理解していきましょう。
NTの定義と医学的な意味
NTは「Nuchal Translucency」の略で、日本語では「胎児頚部浮腫」または「項部透過像」と呼ばれます。妊娠初期の超音波検査(エコー)で胎児の首の後ろに見える、リンパ液がたまった黒いスペースのことを指します。
-
•
正式名称:Nuchal Translucency(ニューカル・トランスルーセンシー)=胎児頚部浮腫
-
•
存在場所:胎児の首の後ろ(うなじ)にある皮下のスペース
-
•
計測時期:妊娠11週0日〜13週6日(CRL 45〜84mm)
-
•
評価方法:超音波検査(エコー)で0.1mm単位で精密に計測
-
•
重要ポイント:すべての胎児に存在する正常な構造。厚いと「異常」ではない
NT計測の条件と専門的な評価
NTの正確な計測には、イギリスのFetal Medicine Foundation(FMF)が定めた厳格な基準があります。通常の妊婦健診では、NTの正確な計測・評価は行われていないことが多いため、「何も言われなかった=NTが正常」とは限りません。
正確な計測の条件
- •
胎児が完全な矢状断面(真横向き)
- •
頭部から上胸部までが画面全体を占める拡大
- •
胎児の頸部が自然な位置(屈曲・過伸展なし)
- •
羊膜と胎児皮膚を明確に区別
FMF認定とは
- •
英国のFetal Medicine Foundationが発行
- •
NT計測の国際的な技能認定資格
- •
定期的な画像監査で精度を維持
- •
認定医のリストはFMF公式サイトで確認可能
⚠️ 妊婦健診での注意点:通常の妊婦健診では、短い診察時間の中でNTを正確に計測することは困難です。「何も言われていない=NTが正常」ではありません。NTについて詳しく評価を受けたい場合は、FMF認定資格を持つ医師や胎児ドック専門施設での検査をお勧めします。
2. NTの正常値|3.5mmの基準と週数別の評価
【結論】 NTの正常値は一般的に3.5mm未満とされています。ただし、胎児の大きさ(CRL)によって基準値は異なり、「○○mm以上だから異常」という単純な判断はできません。専門的な評価が必要です。
「NTが3.5mmと言われた…」「4mmは大丈夫?」正常値を知りたいお気持ち、よくわかります。ただ、NTの評価は単純な数値だけでなく、胎児の大きさとの関係で見る必要があります。
NTの一般的な基準値
| NT値 | 評価 | 染色体異常の可能性 |
|---|---|---|
| 3.5mm未満 | 正常範囲内 | 低い(年齢相応のリスク) |
| 3.5〜4.4mm | 軽度肥厚 | 約20%程度(80%は正常) |
| 4.5〜5.4mm | 中等度肥厚 | 約30〜40%程度 |
| 5.5〜6.4mm | 高度肥厚 | 約50%程度 |
| 6.5mm以上 | 著明肥厚 | 約65%以上 |
💡 重要なポイント:NT肥厚でも多くは健康
上記の表で注目すべきは、NT 3.5〜4.4mmでも約80%は染色体異常がないという点です。NT肥厚は「確率が上がる指標」であり、「異常が確定した」わけではありません。正確な評価にはNIPTや絨毛検査・羊水検査が必要です。
胎児の大きさ(CRL)とNTの関係
NTの「正常値」は、実は胎児の大きさ(頭殿長:CRL)によって変動します。同じ3.5mmでも、CRLが45mmの胎児と80mmの胎児では意味が異なります。これが、単純な数値だけで判断できない理由です。
| CRL(頭殿長) | おおよその妊娠週数 | NT 50パーセンタイル | NT 95パーセンタイル |
|---|---|---|---|
| 45mm | 11週0日 | 1.2mm | 2.1mm |
| 55mm | 12週0日 | 1.5mm | 2.5mm |
| 65mm | 12週5日 | 1.7mm | 2.7mm |
| 75mm | 13週3日 | 1.9mm | 2.9mm |
| 84mm | 13週6日 | 2.0mm | 3.0mm |
3. NT肥厚とダウン症・トリソミーとの関係
【結論】 NT肥厚はダウン症候群(21トリソミー)をはじめとする染色体異常のスクリーニング指標の一つですが、NT肥厚=ダウン症ではありません。NT 3.5mm以上でもダウン症である確率は約3%程度で、大半は健康な赤ちゃんです。
「NTが厚い=ダウン症」と思い込んでしまう方が多いですが、これは大きな誤解です。NT肥厚は「リスクが高まる所見」であり、確定診断ではありません。冷静に、正確な情報を確認していきましょう。
NT肥厚で疑われる染色体異常
-
•
NT 3.5mm以上の胎児:染色体異常、胎児奇形、胎児死亡との関連が示唆される
- •
-
•
三尖弁逆流:13トリソミーの30%、18トリソミーの30%、21トリソミーの55%に認められる
-
•
静脈管逆流:13トリソミーの55%、18トリソミーの55%、21トリソミーの65%に認められる
NT肥厚があっても健康な赤ちゃんの確率
ここで強調したいのは、NT肥厚があっても大半は健康な赤ちゃんだということです。染色体異常以外の原因でNTが厚くなることも多く、一時的な浮腫として消失するケースも少なくありません。
✓ NT 3.5〜4.4mmの場合
約80%は染色体異常なし。つまり、5人中4人は健康な赤ちゃんです。
⚠️ NT 6.5mm以上の場合
約35%は染色体異常なし。厚くても3人に1人以上は健康な赤ちゃんです。
NT肥厚を指摘されて不安ではありませんか?
ネットで調べるほど不安になることも。
臨床遺伝専門医と直接お話しすることで、正確な情報と安心を得られます。
※オンライン診療も対応可能です
4. NTはいつ消える?消えたら安心できる?
【結論】 NTは多くの場合妊娠14〜16週頃に自然消失します。ただし、「消えたから安心」とは限りません。NT肥厚が認められた時点での評価が重要であり、消失後も染色体異常のリスクは変わりません。
「NTはいつ消えるの?」「消えたら安心していいの?」多くの妊婦さんが持つ疑問です。NTの消失について、正しく理解しておきましょう。
NTが消える時期と仕組み
NTは胎児のリンパ系の発達に伴い、妊娠14週以降に自然に消失していきます。これは、リンパ液の排出機能が成熟することで、首の後ろにたまっていた液体が吸収されるためです。
-
•
妊娠11〜13週:NTが最も正確に計測できる時期。すべての胎児にNTが存在
-
•
妊娠14週以降:リンパ系の発達によりNT(浮腫)が徐々に消失し始める
-
•
妊娠16週頃:多くの胎児でNTが見えなくなる。ただし評価は困難に
-
•
妊娠中期以降:NT肥厚が持続する場合は嚢胞性ヒグローマ(胎児水腫)の可能性
「消えたから安心」ではない理由
ここが非常に重要なポイントです。NTが消失しても、染色体異常のリスクは変わりません。NTは「一時的に観察できる窓」のようなもので、その窓が閉じたからといって、中の状態が変わるわけではないのです。
❌ よくある誤解
- ✗
「NT消えた=染色体異常なし」
- ✗
「消えたから検査は不要」
- ✗
「16週まで様子を見よう」
✓ 正しい理解
- ✓
「NT消失はリンパ系の発達によるもの」
- ✓
「計測時点での評価が重要」
- ✓
「確定診断には追加検査が必要」
5. 妊婦健診でのNT計測|エコーでわかること・わからないこと
【結論】 通常の妊婦健診の超音波検査(エコー)では、NTの正確な計測・評価は行われていないことが多いです。NTについて詳しく知りたい場合は、胎児ドックやFMF認定医による専門的な超音波検査が必要です。
「妊婦健診で何も言われなかったから大丈夫?」「エコーでNTは見てもらえるの?」多くの妊婦さんが気になる点です。妊婦健診とNT計測の関係について、正しく理解しておきましょう。
妊婦健診での超音波検査の目的
通常の妊婦健診での超音波検査(エコー)は、主に胎児の発育確認や心拍確認を目的としています。NTの正確な計測は、特別な技術と時間が必要なため、一般的な健診では評価されていないことがほとんどです。
| 項目 | 通常の妊婦健診 | 胎児ドック/専門検査 |
|---|---|---|
| NT計測 | 通常は行わない | 0.1mm単位で精密計測 |
| 鼻骨評価 | 行わない | 有無を確認 |
| 静脈管血流 | 行わない | ドップラーで評価 |
| 三尖弁逆流 | 行わない | ドップラーで評価 |
| 検査時間 | 5〜10分程度 | 30〜60分以上 |
| リスク計算 | 行わない | 個別リスクを算出 |
💡 胎児ドックとは
胎児ドックは、通常の妊婦健診より詳しい超音波検査です。「胎児超音波検査」「胎児初期精密検査」「ベビードック」などとも呼ばれます。NT、鼻骨の有無、三尖弁逆流、静脈管逆流などのマーカーを評価し、染色体異常のリスクを計算します。計測にはFMF認定資格が推奨されます。
6. 妊娠13週で選べる検査オプション
【結論】 妊娠13週は、胎児ドック、NIPT、絨毛検査のすべてが選択可能な、出生前診断において重要なタイミングです。NT肥厚を指摘された方は、この時期を逃さず検査を検討されることをお勧めします。
「どの検査を受けるべき?」「検査の違いがわからない…」NT指摘後に多くの方が直面する疑問です。妊娠13週前後で受けられる検査について、詳しくご説明します。
検査オプションの比較
| 検査 | 検査時期 | 検査方法 | 精度 | リスク |
|---|---|---|---|---|
| 胎児ドック | 11〜13週 | 超音波検査 | スクリーニング(約90%) | なし |
| NIPT | 10週〜 | 採血のみ | スクリーニング(99%以上) | なし |
| 絨毛検査 | 11〜14週 | 絨毛採取 | 確定診断(99.9%) | 流産リスク約0.5〜1% |
| 羊水検査 | 15〜18週 | 羊水採取 | 確定診断(99.9%) | 流産リスク約0.3〜0.5% |
NT肥厚指摘後のおすすめ検査フロー
-
①
まず NIPT(採血のみ)
・妊娠10週から受検可能
・流産リスクなしで高精度スクリーニング
・21/18/13トリソミーの検出率99%以上 -
②
NIPT陽性の場合 → 絨毛検査または羊水検査
・確定診断のため必ず受検
・絨毛検査は妊娠11〜14週(早期に結果判明)
・羊水検査は妊娠15週以降 -
③
急いで確定診断を希望する場合 → 絨毛検査を直接
・NIPTを経由せず直接確定診断へ
・結果判明まで約2週間
・ミネルバでは院内で絨毛検査が可能
7. NIPTとNT検査の組み合わせ|最も効果的な出生前診断
【結論】 NIPTとNT計測を組み合わせることで、染色体異常の検出率を最大化できます。NTは超音波で見える「形態」を、NIPTは血液中のDNAを分析する「遺伝子」を評価するため、相互補完的な関係にあります。
NT肥厚が指摘された方には、NIPT(新型出生前診断)をお勧めします。採血のみで流産リスクがなく、ダウン症候群(21トリソミー)をはじめとする主要な染色体異常を高精度で検出できます。
ミネルバクリニックのNIPT検査
🔬 スーパーNIPT(第3世代)
21/18/13トリソミーの検出率99%以上。偽陰性ゼロの実績を誇る高精度検査です。
🔬 プレミアムプラン
6トリソミー+4性染色体異数性+12微細欠失をCOATE法で検査。最低胎児分画3%から高精度検出。
💡 NT肥厚とNIPTの組み合わせが効果的な理由
NT肥厚は染色体異常だけでなく、先天性心疾患やその他の構造異常でも認められます。NIPTは染色体異常に特化した検査なので、両者を組み合わせることでより包括的な評価が可能になります。
8. ミネルバクリニックのサポート体制
NT肥厚を指摘されて不安な方へ。ミネルバクリニックでは、臨床遺伝専門医が最初から最後まで一貫してサポートいたします。検査だけでなく、結果の説明、その後の選択肢についてまで、しっかりと寄り添います。
🏥 院内完結の検査体制
2025年6月より産婦人科を併設。NIPT陽性時の絨毛検査・羊水検査も院内で実施可能。転院の必要なく、心理的負担を軽減できます。
💰 互助会制度で費用の不安を解消
互助会(8,000円)にご加入いただくと、NIPT陽性時の確定検査費用を上限なしでカバー。費用面の心配をせずに検査を受けられます。

🩺 院長コラム【NTを指摘されたあなたへ】
NTの肥厚を指摘されて、このページにたどり着いた方へ。まず、お気持ちをお察しします。突然のことで、頭が真っ白になったり、不安で夜も眠れなかったりしているかもしれません。
でも、ここで一つ覚えておいてほしいことがあります。NTが厚いからといって、すぐに悲観する必要はありません。3.5〜4.4mmでも約80%は健康な赤ちゃんです。
大切なのは、「知らない」ことによる不安を「知る」ことで解消すること。当院では、NIPTや絨毛検査で正確な情報を得た上で、どんな選択をされるにしても、一緒に考え、支えていきます。
一人で抱え込まないでください。私たち臨床遺伝専門医がお待ちしています。
よくある質問(FAQ)
🏥 NT肥厚が不安な方へ
NTを指摘されて不安な方、正確な検査を受けたい方、
どんなことでもお気軽にご相談ください。
臨床遺伝専門医があなたとご家族に寄り添います。
参考文献
- [1] Nicolaides KH. Nuchal translucency and other first-trimester sonographic markers of chromosomal abnormalities. Am J Obstet Gynecol. 2004;191(1):45-67. [PubMed]
- [2] Snijders RJ, Noble P, Sebire N, Souka A, Nicolaides KH. UK multicentre project on assessment of risk of trisomy 21 by maternal age and fetal nuchal-translucency thickness at 10-14 weeks of gestation. Lancet. 1998;352(9125):343-346. [PubMed]
- [3] Kagan KO, Wright D, Baker A, Sahota D, Nicolaides KH. Screening for trisomy 21 by maternal age, fetal nuchal translucency thickness, free beta-human chorionic gonadotropin and pregnancy-associated plasma protein-A. Ultrasound Obstet Gynecol. 2008;31(6):618-624. [PubMed]
- [4] Souka AP, Von Kaisenberg CS, Hyett JA, Sonek JD, Nicolaides KH. Increased nuchal translucency with normal karyotype. Am J Obstet Gynecol. 2005;192(4):1005-1021. [PubMed]
- [5] Fetal Medicine Foundation. The 11-13+6 weeks scan. [FMF Official Site]
- [6] American College of Obstetricians and Gynecologists. Screening for Fetal Chromosomal Abnormalities. Practice Bulletin No. 226. Obstet Gynecol. 2020;136(4):e48-e69. [PubMed]
- [7] Gil MM, Accurti V, Santacruz B, Plana MN, Nicolaides KH. Analysis of cell-free DNA in maternal blood in screening for aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50(3):302-314. [PubMed]
- [8] International Society for Prenatal Diagnosis (ISPD). Position statement on cfDNA screening. [ISPD Official Site]
- [9] 日本産科婦人科学会. 出生前に行われる遺伝学的検査および診断に関する見解. [日本産科婦人科学会]
- [10] 厚生労働省. 出生前検査に関する情報提供. [厚生労働省]