目次
GJB2遺伝子の出生前診断は可能?
保因者と再発リスク
上のお子さんがGJB2遺伝子変異による難聴と分かっていると、次の妊娠が「喜び」だけで始まらないことがあります。また同じことが起きたらどうしようという気持ちは、とても自然です。
Q. GJB2の難聴は、妊娠中に調べられますか?まず結論だけ知りたいです
A. 条件がそろえば「可能性があります」。
ただし、検査ごとに得意な領域(わかりやすいもの)と限界があります。大切なのは「何が分かり、何が分からないのか」を先に整理し、結果が出たあとを孤独にしない準備まで含めて考えることです。
- ➤再発リスク25% → 両親が保因者のときに起こる確率
- ➤出生前の選択肢 → 採血(スクリーニング)と、羊水・絨毛(確定診断)
- ➤出生後診断 → 血液での遺伝子検査が中心、必要に応じてCMAも
- ➤大切な姿勢 → 早さより正確性、そして結果の受け止めまで支える
1. 【結論】いま分かること・分からないこと
最初に、ここだけは押さえてください。GJB2は「難聴の中でも頻度が高い原因遺伝子」の一つですが、出生前診断の設計は目的によって変わります。
【結論】「上のお子さんの原因となったGJB2変異が分かっている」ことが大きな前提です。そのうえで、妊娠中は①採血によるスクリーニング、②羊水検査・絨毛検査による確定診断という枠組みで整理します。検査は早さより正確性が大切で、結果が出た後の支えまで含めて選ぶ必要があります。
GJB2は、内耳で重要な働きをする蛋白(コネキシン26)を作る遺伝子です。GJB2に病的な変化(変異)があると、内耳の環境が保てず、両側性の感音性難聴を起こすことがあります。難聴以外の症状を伴わないタイプ(非症候性)で見つかることも多い一方、程度は個人差があり、出生前に「将来」を言い切ることはできません。
2. 遺伝形式と「再発リスク25%」の意味
GJB2関連難聴の多くは、常染色体劣性(潜性)の形式です。難しい言葉ですが、意味はシンプルです。
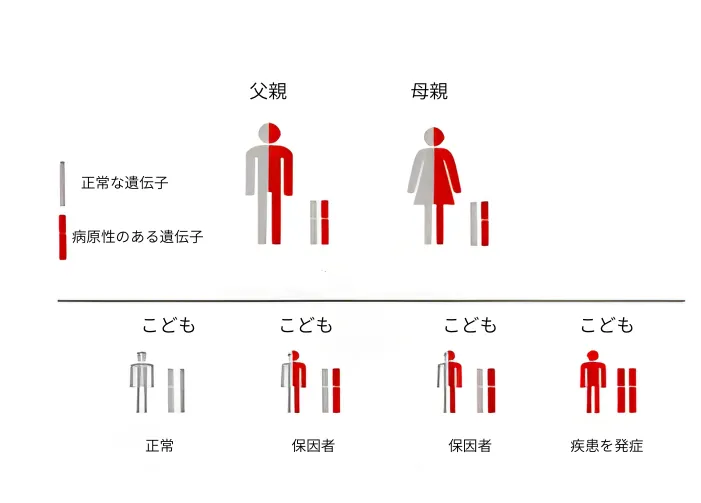
【結論】両親がそれぞれ1つずつGJB2の病的変異を持つ「保因者」のとき、次のお子さんが同じ難聴になる確率は25%、保因者になる確率は50%、どちらも受け継がない確率は25%です。これは「誰かのせい」ではなく、遺伝のしくみです。
とても大事な補足:「25%」は、妊娠するたびに毎回ゼロから起こる確率です。上のお子さんが難聴だったとしても、次も必ず同じになるわけではありませんし、逆も言い切れません。確率は「未来の確定」ではなく、意思決定のための地図です。
- ➤常染色体(潜性):男女差なく起こり、両方から受け継いだときに発症しやすい形式
- ➤常染色体(顕性):片方から受け継ぐだけで影響が出る形式(GJB2では典型ではありません)
- ➤保因者:病的変異を1つ持っていても症状が出ないことが多い状態
3. GJB2の保因者頻度が高い理由
「うちの家系に難聴はいなかったのに」という言葉を、私は何度も聞いてきました。GJB2では、家族歴がなくても起こることが珍しくありません。
【結論】GJB2は一般集団の中に保因者が一定割合で存在し得る遺伝子の一つです。ご両親が健聴でも、たまたまお二人とも保因者であれば、お子さんが難聴として生まれる可能性があります。
常染色体劣性(潜性)の病気は、家系の中で何世代も症状が出ないまま、保因者として受け継がれていることがあります。だから「いままでいなかった」は矛盾しません。ここを理解すると、ご夫婦が自分を責める気持ちが少しだけ軽くなります。
4. 出生前診断の選択肢を「順番」で整理します
妊娠中にできる検査は複数あります。大切なのは、検査を並べて比較することより、順番を知ることです。
⚠️ ここは正直に:出生前診断は「見つけること」自体が常に利益になるとは限りません。GJB2関連難聴は生命予後に直ちに重大な影響を与えないことも多く、表現型の幅もあります。何を知りたいのか、知ったあとどう支え合うのかまで含めて考えることが大切です。
| 検査 | 位置づけ | 特徴 |
|---|---|---|
| NIPT(採血) | スクリーニング | 母体採血で受ける検査。結果の解釈と次の手順が重要。 |
| 絨毛検査(CVS) | 出生前の確定診断 | 胎盤由来の検体で確認。適応や時期は医療機関で異なります。 |
| 羊水検査 | 出生前の確定診断 | 胎児由来の細胞を含む羊水で確認。必要に応じて遺伝子検査やCMAを組み合わせます。 |
5. NIPTは「確定」ではなく、意思決定を助ける検査
NIPTは、妊娠中の採血で受けられる検査です。便利な一方で、検査の意味を誤解すると不安が増えることがあります。
【結論】NIPTはスクリーニング検査です。陽性の場合、出生前の確定診断(羊水検査・絨毛検査)が必要になります。大切なのは、結果が出てから慌てないように、受ける前から「次の一手」を準備することです。
この図の読み方:ご両親がともにGJB2の保因者(常染色体劣性/潜性)の場合、妊娠するたびに
25%で発症、
50%で保因者、
25%でどちらも受け継がないという組み合わせが起こり得ます。
この確率は「過去の結果に引きずられない」ことが大切です。前のお子さんが難聴でも、次が必ず同じになるわけではありません。逆も同じです。遺伝は仕組みであり、誰かの責任ではありません。
数字だけを見ると冷たく感じますが、この「25%」は不安を増やすための数字ではありません。次の選択をどう整えるかを考えるための地図です。
当院では、遺伝カウンセリングの費用(33,000円)が検査費用に内包されています。これは当日の説明だけでなく、妊娠経過中の不安や、陽性だった場合の複数回の相談を含め、「相談しにくさ」を減らすための設計です。
6. 出生前の確定診断:羊水検査・絨毛検査は日本で可能?
「GJB2の変異は、妊娠中に確定できますか?」というご質問は少なくありません。
まず、医学的な原理から整理します。
【結論】技術的には可能です。
家族内で原因となるGJB2変異が確定している場合、羊水検査や絨毛検査で得た胎児由来検体を用いて遺伝子検査を行うことは、医学的には実施可能です。
ここでいう「確定診断」とは、胎児由来の検体(羊水・絨毛)を用いて、原因と分かっているGJB2変異があるかどうかを直接確認することを指します。採血による検査とは目的と位置づけが異なります。
ただし、日本では「個別判断」になります
ここからが大切な部分です。
日本では、生命予後が直ちに重大でない疾患や、
支援によって社会生活が可能な疾患については、
出生前の確定診断は慎重に扱われる傾向があります。
【現実】実際には、GJB2のみを目的とした出生前確定診断を広く実施している医療機関は限られています。
希望すればどこでも受けられる、という状況ではありません。
- ➤適応は妊娠週数・家族歴・原因変異の確定状況で判断される
- ➤十分な遺伝カウンセリングが前提になる
- ➤倫理的配慮が強く求められる領域である
【大切な点】羊水検査・絨毛検査は侵襲を伴う検査であり、一般的に流産などのリスクがゼロではありません。だからこそ、検査を受けるかどうかは、医学的適応・妊娠週数・ご家族の価値観を含めて総合的に判断します。
海外との違い
欧米では、家族内で原因変異が確定している単一遺伝子疾患について、
生命予後が比較的良好であっても出生前診断の対象となることがあります。
【違い】日本では、社会的背景や倫理的議論をより重視する傾向があり、
制度として一律に認められているわけではなく、
医療機関ごとの個別判断になります。
技術的には可能であっても、実際に検査を受けられる医療機関が限られているという現実は、当事者のご家族にとっては重いものです。
「知りたい」と思っても簡単にはたどり着けない状況は、不安をさらに深くしてしまうことがあります。この葛藤は、決してわがままではありません。
だからこそ、検査の可否だけでなく、その背景にある思いや迷いまで含めて、丁寧に整理する時間が必要なのだと思います。
出生前診断は、「知るかどうか」の問題でもあります。
知る権利と、知らないでいる権利の両方が尊重されるべきです。
どの選択をしても、医療として支えることが前提です。
7. 出生後診断:血液検査が中心です
難聴が疑われたり、新生児聴覚スクリーニングで要再検となった場合は、出生後に血液での遺伝学的検査を行い、原因を特定していく流れが一般的です。
【結論】出生後は血液による遺伝子検査が中心です。必要に応じて、血液によるCMA(染色体マイクロアレイ)が確定診断の中心になることがあります。Gバンド法では微小欠失が検出困難なため、目的に応じて検査を組み合わせます。
8. 施設選びで大切なこと:結果の後を想像する
出生前診断は、検査を受けた瞬間が一番つらいわけではありません。多くの方が苦しいのは、結果を受け取った後の時間です。
💡 迷ったときの整理ポイント
- ➤検査の説明だけでなく、結果の解釈と次の手順まで支えがあるか
- ➤不安が強いときに、相談し直せる仕組みがあるか
- ➤必要になったときに、羊水検査・絨毛検査など確定診断へつながる導線があるか
- ➤「非認証か認証か」だけでなく、実際に誰が最後まで伴走するかを見る
当院は非認証施設ですが、臨床遺伝専門医が最初から最後まで担当し、カウンセリングから判定、陽性後の対応まで一貫して行う体制を整えています。2025年6月からは、羊水検査・絨毛検査を院内で実施できる体制も整えました。こうした一貫体制を備えた医療機関は限られています。
9. 臨床遺伝専門医からのメッセージ
ここまで読んでくださった方は、きっと「答え」だけではなく、気持ちの置き場を探しているのだと思います。妊娠は本来、祝福のはずです。それでも不安が出るのは、赤ちゃんを大切に思うからです。
よくある質問(FAQ)
🏥 不安を、ひとりで抱えないために
検査は「受けるかどうか」だけが大切なのではありません。
結果の意味を理解し、次の一手を準備し、心の安全を守ることが大切です。
私たちは正確性と心の安全を最優先に、一緒に整理します。
関連記事
参考文献
- [1] GeneReviews®: GJB2-Related Autosomal Recessive Nonsyndromic Hearing Loss [NCBI Bookshelf]
- [2] PubMed(GJB2 hearing loss review) [PubMed検索]
- [3] ACOG Practice Bulletin No. 226: Screening for Fetal Chromosomal Abnormalities [ACOG]
- [4] ACMG guidance / statements(cfDNA screening) [ACMG]
- [5] ISPD Position Statement(cfDNA screening) [ISPD]
- [6] 厚生労働省「NIPT等の出生前検査に関する専門委員会報告書」 [公式サイト]
- [7] 日本産科婦人科学会 NIPT指針(PDF) [PDF]