目次
絨毛検査は痛い?
経腹法・経膣法の違いを臨床遺伝専門医が解説
Q. 絨毛検査は痛いですか?
A. 検査方法により異なります。経腹法は局所麻酔後に鋭い痛みを感じることがありますが、経膣法は不快感程度で痛みは軽い傾向があります。
絨毛検査(CVS)はNIPTで陽性となった場合などの確定検査として行われます。妊娠10〜13週に実施でき、流産リスクは1%未満です。
-
➤
経腹法の痛み → 局所麻酔後に鋭い痛み(疼痛スコア中等度)、術後に子宮収縮による鈍痛あり -
➤
経膣法の痛み → 不快感程度で痛みは軽い、ただし術後出血が約10%に発生 -
➤
検査時期 → 妊娠10〜13週(羊水検査より早期に実施可能) -
➤
流産リスク → 熟練医が行えば0.5〜1.0%程度(経腹法・経膣法で大差なし) -
➤
当院の体制 → 基本的に経膣法で実施(痛みが軽い)。経膣でアプローチできない場合のみ経腹法
💡 絨毛検査(CVS)とは?
絨毛検査(Chorionic Villus Sampling:CVS)は、胎盤の一部である「絨毛」という組織を採取して、胎児の染色体異常や遺伝子疾患を調べる確定検査です。NIPTはスクリーニング検査であり、陽性の場合は絨毛検査や羊水検査で確定診断を行います。絨毛は胎児と同じ遺伝情報を持っているため、胎児の染色体や遺伝子を直接調べることができます。
1. 絨毛検査の痛みの程度|本当に痛い?
【結論】 絨毛検査の痛みは検査方法(経腹法・経膣法)によって大きく異なります。経腹法は「鋭い痛み」、経膣法は「不快感」と表現されることが多く、いずれも耐えられないほどの痛みではありません。
「絨毛検査は痛いですか?」「どのくらい痛いですか?」これは確定検査を控えた妊婦さんから最も多くいただく質問のひとつです。NIPTで陽性が出て、確定検査を受けなければならない状況で、検査への不安を感じるのは当然のことですよね。
まず安心していただきたいのは、絨毛検査は適切な麻酔と熟練した医師のもとで行われるということです。そして、痛みの感じ方は検査方法によって異なります。
-
•
経腹法(お腹から針を刺す方法):局所麻酔をしても鋭い痛み(sharp pain)を感じることがあります。研究データでは疼痛スコアは中等度(41.4点/100点)
-
•
経膣法(膣からカテーテルを入れる方法):痛みというより不快感(discomfort)程度。疼痛スコアは軽度(26.4点/100点)
-
•
検査時間:どちらも5〜10分程度で終了します
痛みを感じるタイミング
絨毛検査で痛みを感じる可能性があるのは、主に以下のタイミングです。
検査中の痛み
- •
局所麻酔の注射時(チクッとする程度)
- •
針が子宮筋層を通過するとき
- •
絨毛を吸引するとき
検査後の痛み
- •
子宮収縮による鈍痛(生理痛程度)
- •
穿刺部位の違和感
- •
通常数日で改善
⚠️ 痛みの感じ方には個人差があります:同じ検査でも、痛みの感じ方は人それぞれです。「思ったより痛くなかった」という方もいれば、「予想以上に痛かった」という方もいらっしゃいます。不安が強い場合は事前に医師に相談し、リラックスして検査を受けられるよう準備しましょう。
2. 経腹法と経膣法の違い|痛み・リスクを徹底比較
【結論】 現在は経腹法が世界的に主流(約97.6%)です。経膣法は痛みが軽い傾向がありますが、実施できる医師が少なくなっています。どちらの方法でも、熟練医が行えば流産リスクは1%未満と同等です。
絨毛検査には、お腹から針を刺す「経腹法」と、膣からカテーテルを入れる「経膣法」の2つの方法があります。それぞれに特徴があり、胎盤の位置や妊娠週数によって適した方法が選択されます。
| 比較項目 | 経腹法(TA-CVS) | 経膣法(TC-CVS) |
|---|---|---|
| 侵入経路 | 腹壁・子宮壁から針を穿刺 | 子宮頸管からカテーテルを挿入 |
| 痛みの程度 | 中等度(鋭い痛み) | 軽度(不快感程度) |
| 疼痛スコア | 41.4点/100点 | 26.4点/100点 |
| 術後出血 | 稀(2〜3%) | 約10%に発生 |
| 流産リスク | 約0.18〜1.0% | 約0.6〜1.4% |
| 実施時期 | 10〜14週以降も可能 | 10〜13週(14週以降は困難) |
| 適した胎盤位置 | 前壁・底部 | 後壁 |
| 習得難易度 | 比較的容易 | 困難(実施医減少中) |
| 現在の主流 | 世界的に第一選択(97.6%) | 減少傾向(2.4%) |
⚠️ 重要:どちらの方法が良いかは、胎盤の位置や妊娠週数によって医師が判断します。「痛みが少ないから経膣法がいい」と一概には言えません。胎盤へ安全にアクセスできる方法を選ぶことが最優先です。
胎盤位置による方法の選択
絨毛検査の方法は、胎盤がどこに付着しているかによって決まります。
-
①
前壁胎盤(お腹側):経腹法が第一選択。お腹から直線的にアクセスできる
-
②
後壁胎盤(背中側):経膣法が有利。経腹法では腸管が介在するリスクがある
-
③
子宮後屈の場合:経膣法が自然な経路となる
-
④
高度肥満の場合:経膣法が有利(腹壁脂肪の影響を受けない)
なぜ経腹法が主流になったのか?
1980年代の絨毛検査導入当初は経膣法が主流でしたが、現在は世界的に経腹法が標準(約97.6%)となっています。その理由は以下の通りです。
経腹法が選ばれる理由
- ✓
超音波技術の向上で針先を正確に追跡可能
- ✓
羊水検査と手技が類似し習得しやすい
- ✓
膣を経由しないため感染リスクが低い
- ✓
14週以降も対応可能な柔軟性
経膣法が減少した理由
- ✗
習得が難しい(急峻な学習曲線)
- ✗
NIPT普及でトレーニング機会が減少
- ✗
術後出血の頻度が高い(約10%)
- ✗
14週以降は実施困難
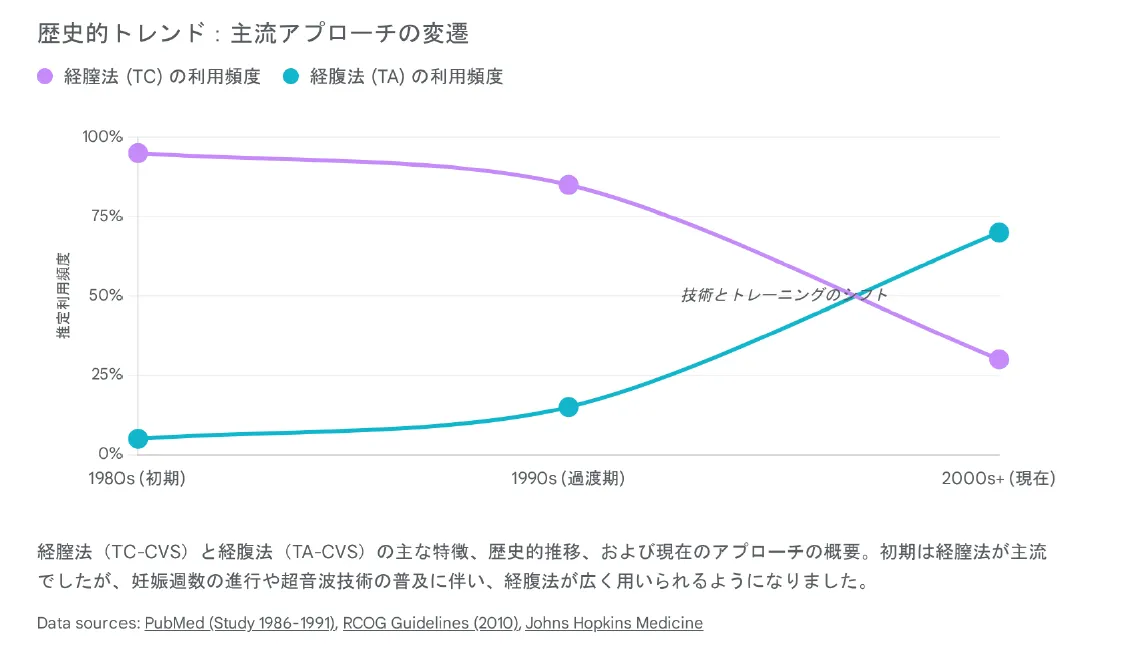
初期は経膣法が主流でしたが、超音波技術の普及に伴い経腹法が広く用いられるようになりました。
Data sources: PubMed, RCOG Guidelines, Johns Hopkins Medicine

🩺 院長コラム【当院では経膣法を第一選択としています】
経膣法は痛みが軽いというメリットがある一方で、実施できる医師が世界的に減少しています。習得が難しく、若い世代の医師がトレーニングを受ける機会が減っているためです。
また、NIPTの普及により侵襲的検査(絨毛検査・羊水検査)の件数自体が減少し、技術継承が難しくなっています。日本では経膣法を実施できる熟練医師は非常に限られているのが現状です。
ミネルバクリニックでは、絨毛検査は基本的に経膣法で行っています。経膣法は痛みが軽く、患者様の負担を軽減できるためです。経膣ではアプローチできない場合に限り、経腹法で行っています。世界的に経腹法が主流となる中、当院では経膣法の技術を維持し、患者様により負担の少ない検査を提供できる体制を整えています。「どの方法が自分に合っているのか」は、事前のカウンセリングで一緒に考えていきましょう。
3. 絨毛検査の麻酔について
【結論】 絨毛検査では局所麻酔が使用されます。経腹法では腹壁に局所麻酔を注射し、経膣法では基本的に麻酔なし、または局所麻酔スプレーが使われることがあります。全身麻酔は通常必要ありません。
「麻酔はしてもらえますか?」「全身麻酔で眠っている間にやってもらいたい」というご要望をいただくことがあります。絨毛検査で使用される麻酔について詳しく説明しますね。
経腹法の麻酔
-
①
お腹を消毒した後、25Gの細い針で局所麻酔薬(リドカインなど)を注射
-
②
麻酔時の痛みは「チクッ」とする程度
-
③
麻酔が効いた後に、太めの針(18〜20G)で絨毛を採取
-
④
麻酔をしても子宮筋層を通過するときの痛みは感じることがある
経膣法の麻酔
経膣法では、針を刺さないため、基本的に局所麻酔は不要です。ただし、子宮頸管付近に局所麻酔スプレーや局所麻酔ゲルを使用する施設もあります。
💡 全身麻酔は必要ですか?
絨毛検査は5〜10分程度で終わる短時間の処置であり、通常は全身麻酔を必要としません。局所麻酔で十分に対応可能です。ただし、強い不安がある場合は、軽い鎮静剤を使用できる施設もありますので、事前に医師にご相談ください。
4. 絨毛検査の流れ
【結論】 絨毛検査は超音波ガイド下で行われ、検査自体は5〜10分程度で終了します。事前の説明や準備、検査後の安静を含めると、全体で1〜2時間程度を見込んでおくとよいでしょう。
検査当日の流れを知っておくことで、心の準備ができますよね。経腹法と経膣法、それぞれの流れを詳しく説明します。
経腹法の流れ
| ステップ | 内容 | 所要時間 |
|---|---|---|
| ① 説明・同意 | 検査の目的・方法・リスクの説明、同意書の記入 | 約15〜30分 |
| ② 超音波検査 | 胎盤の位置・胎児の状態を確認、最適な穿刺経路を決定 | 約5分 |
| ③ 消毒・麻酔 | お腹を消毒し、局所麻酔を注射 | 約2〜3分 |
| ④ 絨毛採取 | 超音波ガイド下で針を刺して絨毛を吸引採取 | 約5〜10分 |
| ⑤ 確認・安静 | 胎児心拍の確認、30分〜1時間程度安静 | 約30〜60分 |
経膣法の流れ
-
①
内診台に上がり、膣鏡を挿入
-
②
腹部に超音波プローブを当てて、胎盤の位置を確認
-
③
カテーテルまたは鉗子を子宮頸管から挿入
-
④
超音波で確認しながら、胎盤から絨毛を採取
-
⑤
胎児心拍を確認して終了、30分〜1時間安静
検査への不安、一人で抱え込まないでください
絨毛検査を受けることになった方の多くが、様々な不安を感じています。
臨床遺伝専門医と事前に相談することで、心の準備ができます。
※オンライン診療も対応可能です
5. 絨毛検査の実施時期|いつからいつまで?
【結論】 絨毛検査は妊娠10週〜13週が推奨される実施時期です。10週未満は四肢欠損リスクの報告があるため避けられ、羊水検査(15週〜)より早く結果が得られるメリットがあります。
絨毛検査の大きなメリットは、羊水検査より早い時期に確定診断ができることです。これにより、結果を知った上での意思決定の時間を確保することができます。
| 妊娠週数 | 検査の可否 | 注意点 |
|---|---|---|
| 9週以前 | ❌ 禁忌 | 四肢欠損リスク(0.20%)が報告されているため避ける |
| 10〜13週 | ⭕ 推奨時期 | 絨毛検査の最適な実施時期。経腹法・経膣法どちらも可能 |
| 14週以降 | △ 条件付き可能 | 経腹法なら可能、経膣法は困難。多くは羊水検査へ移行 |
⚠️ なぜ10週未満は避けるべき?:CDC(米国疾病予防管理センター)のデータによると、10週未満での絨毛検査は四肢欠損リスクが0.20%であるのに対し、10週以降は0.07%(一般集団と同等)に低下します。「早ければ早いほど良い」わけではありません。
絨毛検査と羊水検査の比較
絨毛検査と羊水検査、どちらも確定検査として高い精度を持っていますが、それぞれに特徴があります。
| 比較項目 | 絨毛検査(CVS) | 羊水検査 |
|---|---|---|
| 実施時期 | 妊娠10〜13週 | 妊娠15〜18週 |
| 採取するもの | 胎盤の絨毛組織 | 羊水 |
| 流産リスク | 約0.5〜1.0% | 約0.1〜0.3% |
| 結果判明 | 1〜2週間 | 2〜3週間 |
| メリット | 早期に結果がわかる | 流産リスクがやや低い |
| デメリット | 胎盤モザイクの可能性あり | 結果判明まで時間がかかる |
6. 絨毛検査の流産リスク
【結論】 絨毛検査の流産リスクは熟練医が行えば0.5〜1.0%程度です。経腹法・経膣法で大きな差はなく、術者の経験が最も重要な要素とされています。
「流産してしまうのではないか」これは絨毛検査を受ける方が最も心配されることのひとつです。確かにリスクはゼロではありませんが、現代の医療技術と熟練した医師の手技により、リスクは最小限に抑えられています。
-
•
全体的な流産リスク:約0.5〜1.0%(熟練医の場合)
-
•
経腹法 vs 経膣法:統計的に有意な差はなし
-
•
最新の大規模研究(5500例):経腹法0.18%、経膣法0.6%(熟練施設のデータ)
-
•
羊水検査との比較:羊水検査(約0.1〜0.3%)よりやや高いが、差は極めて小さい
その他の合併症
出血
- •
経膣法:約10%に術後出血
- •
経腹法:出血は稀(2〜3%)
- •
多くは一過性で問題なし
感染
- •
発生頻度:0.5%未満
- •
経膣法で稀に報告(0.13%)
- •
適切な消毒で予防可能
💡 胎盤モザイク(CPM)について
絨毛検査では胎盤モザイク(CPM:Confined Placental Mosaicism)という現象により、検査結果と胎児の実際の状態が異なることがあります(約1〜2%)。胎盤だけに染色体異常があり、胎児は正常というケースです。このため、絨毛検査で異常が見つかった場合は、羊水検査で確認することが推奨される場合があります。
7. 絨毛検査後の注意点
【結論】 検査後は当日は安静にし、激しい運動や性行為は2〜3日避けることが推奨されます。少量の出血や下腹部の違和感は正常ですが、大量出血や強い腹痛、発熱がある場合はすぐに医療機関へ連絡してください。
-
✓
当日:自宅で安静に過ごす(できれば横になる)
-
✓
2〜3日間:激しい運動、重いものを持つ、性行為を避ける
-
✓
入浴:当日はシャワーのみ、翌日から入浴OK
-
✓
仕事:翌日からデスクワーク程度なら可能(立ち仕事は2〜3日休むのが理想)
すぐに連絡すべき症状
🚨 以下の症状がある場合は医療機関へ連絡
- ⚠️
大量の出血(生理2日目以上の量)
- ⚠️
強い腹痛が続く、または悪化する
- ⚠️
38℃以上の発熱
- ⚠️
羊水が漏れる感じ(破水の可能性)
8. ミネルバクリニックのサポート体制
ミネルバクリニックでは、臨床遺伝専門医の専門性を活かした診療体制を整えています。NIPTから確定検査、陽性時のフォローまで一貫してサポートいたします。
🏥 院内で確定検査が可能(経膣法が基本)
2025年6月から産婦人科を併設し、絨毛検査・羊水検査も院内で実施可能に。絨毛検査は基本的に経膣法で実施し、経膣ではアプローチできない場合のみ経腹法で行います。
💰 互助会で費用面も安心
互助会(8,000円)に加入いただくと、陽性時の確定検査費用を全額カバー。上限なしで安心です。
🌐 全国オンライン対応
オンラインNIPTにより全国どこからでも検査可能。遺伝カウンセリングもオンラインで受けられます。

🩺 院長コラム【確定検査を受ける方へのメッセージ】
NIPTで陽性が出て、絨毛検査や羊水検査を受けることになった方は、今とても不安な気持ちでいっぱいだと思います。「本当に異常があるのか」「検査で流産してしまったらどうしよう」「痛みに耐えられるだろうか」そんな思いが頭の中をぐるぐる回っているかもしれません。
私が伝えたいのは、一人で抱え込まないでほしいということです。当院では、検査の説明だけでなく、結果が出た後のことも一緒に考えていきます。どんな結果であっても、あなたとご家族にとって最善の選択ができるよう、臨床遺伝専門医として全力でサポートいたします。
検査への不安があれば、まずはお話しすることから始めましょう。あなたは一人ではありません。
💡 出生前診断の対象疾患について
出生前診断で検査対象となる疾患は、基本的には自立した生活を送ることに支障が出るレベルの重篤な疾患に限られています。軽度の疾患や、治療可能な疾患は対象外とされることが一般的です。検査を受けるかどうか、どの疾患を調べるかについては、事前の遺伝カウンセリングで十分に相談した上で決定することが大切です。
よくある質問(FAQ)
🏥 一人で悩まないでください
絨毛検査について心配なこと、検査を受けるかどうか迷っていること、
どんなことでもお気軽にご相談ください。
臨床遺伝専門医があなたとご家族に寄り添います。
参考文献
- [1] Cederholm M, Haglund B, Axelsson O. Pain associated with chorionic villus sampling: transabdominal vs transcervical approach. Acta Obstet Gynecol Scand. 2003;82(11):1012-1016. [PubMed]
- [2] Alfirevic Z, Navaratnam K, Mujezinovic F. Amniocentesis and chorionic villus sampling for prenatal diagnosis. Cochrane Database Syst Rev. 2017;9(9):CD003252. [PMC]
- [3] Erden O, et al. Transcervical, Transabdominal and Transvaginal Chorionic Villus Sampling for Prenatal Diagnosis: A Prospective Single-Operator Study on 5500 Cases. Preprints. 2025. [Preprints]
- [4] CDC. Chorionic Villus Sampling and Amniocentesis: Recommendations for Prenatal Counseling. MMWR. 1995;44(RR-9):1-12. [CDC]
- [5] Chorionic Villus Sampling – StatPearls – NCBI Bookshelf. [NCBI]
- [6] RCOG. Amniocentesis and Chorionic Villus Sampling (Green-top Guideline No. 8). [RCOG]
- [7] Johns Hopkins Medicine. Chorionic Villus Sampling (CVS). [Johns Hopkins]
- [8] NHS. Chorionic villus sampling – What happens. [NHS]
- [9] American College of Obstetricians and Gynecologists. Practice Bulletin No. 162: Prenatal Diagnostic Testing for Genetic Disorders. Obstet Gynecol. 2016;127(5):e108-e122. [PubMed]
- [10] Society for Maternal-Fetal Medicine. SMFM Statement: chorionic villus sampling and risk of isolated limb reduction defects. Am J Obstet Gynecol. 2015;212(1):81-83. [PubMed]
















