目次
Q. 羊水検査・絨毛検査で流産するリスクは本当に高いのですか?
A. いいえ。最新の大規模研究では、手技関連の流産率はわずか0.1%程度です。
かつて言われていた「1/200〜1/300」という数字は1970〜80年代の古いデータに基づくものです。現代の超音波ガイド下で行う検査は極めて安全であり、万が一問題が起きた場合でも、その多くは検査ではなく胎児側の要因が原因であることがわかっています。
-
➤
最新の流産リスク → 羊水検査0.11%、絨毛検査0.22%(統計的に自然流産と有意差なし) -
➤
羊膜の強度 → 5層構造のコラーゲンバリアで、穿刺程度では破綻しない堅牢な構造 -
➤
自己修復能力 → スライディング効果とフィブリンプラグにより穿刺孔は自然に閉鎖 -
➤
問題の真の原因 → 検査後の流産は胎児の染色体異常や不顕性炎症が主因 -
➤
破水しても → 90%以上が自然閉鎖し、妊娠継続が可能なケースが大半
羊水検査・絨毛検査はいつからいつまで受けられる?
出生前診断の確定検査を検討する際、「いつまでに受ければいいの?」というスケジュール感の把握は非常に重要です。検査の種類によって、受けられる妊娠週数が異なります。
| 検査の種類 | 最適な実施時期 | 特徴・注意点 |
|---|---|---|
| 絨毛検査(CVS) | 妊娠11週〜14週頃 | 早期に結果がわかるため、陽性時の身体的・精神的負担を軽減できます。実施できる施設が限られます。 |
| 羊水検査 | 妊娠15週〜18週頃 | 羊膜と絨毛膜が癒着する15週以降に行います。技術的に安定しており、多くの施設で実施されています。 |
⚠️ 「いつまで」のデッドラインに関する注意:
医学的には妊娠後半でも羊水検査は可能ですが、日本の法律(母体保護法)では、人工妊娠中絶が可能な時期は「妊娠21週6日」までと定められています。検査結果が出るまでに通常2〜3週間かかることを考慮すると、遅くとも妊娠15〜16週頃までには検査を受けるのが一般的です。NIPTの結果を待ってからでは間に合わなくなることもあるため、早めの専門医受診をお勧めします。
1. 羊水検査・絨毛検査の流産リスク|最新データが示す真実
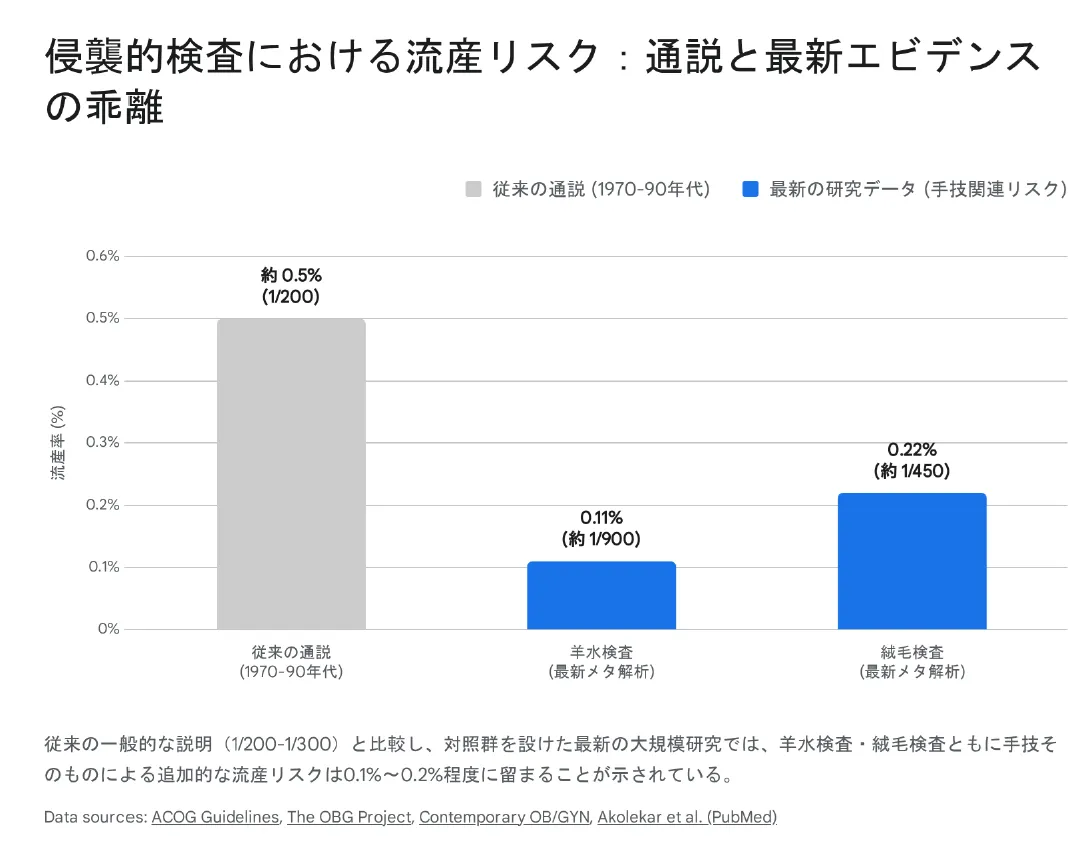
【結論】 従来言われてきた「流産率0.5%(1/200)」という数字は過去の遺物です。最新の大規模メタアナリシスでは、羊水検査の手技関連流産率は0.11%(約1/900)と報告されており、統計的には自然流産率と区別がつかないレベルまで低下しています。
「羊水検査を受けたら流産してしまうのではないか」「針を刺すことで赤ちゃんに何かあったらどうしよう」——そんな不安を抱えて眠れない夜を過ごしている方も多いのではないでしょうか。その気持ちは、妊娠中のお母さんとして当然のことです。
でも、ご安心ください。最新の医学研究は、その不安の多くが過去のデータに基づく誤解であることを明らかにしています。
💡 用語解説:羊水検査と絨毛検査
羊水検査(Amniocentesis):妊娠15〜18週頃に、お腹から細い針を刺して羊水を採取し、胎児の染色体を調べる確定検査。
絨毛検査(CVS):妊娠11〜14週頃に、胎盤の一部である絨毛を採取して染色体を調べる確定検査。羊水検査より早い時期に受けられます。
「1/200」という数字の歴史的背景
長きにわたり医療現場で語られてきた「羊水検査の流産率0.5%(1/200)」という数字。この数値は、実は1970〜80年代の研究に基づいています。当時は超音波機器の解像度が低く、穿刺技術も未熟で、使用される針も現在より太いものでした。
さらに決定的な問題は、比較対照群(コントロール群)の設定が不十分だった点です。羊水検査を受ける妊婦さんは、高齢妊娠であったり、超音波で異常を指摘されていたりと、そもそも自然流産のリスクが高いハイリスク群であることが多いのです。
-
•
従来の通説(1970-90年代):約0.5%(1/200)
-
•
羊水検査(最新メタ解析):0.11%(約1/900)
-
•
絨毛検査(最新メタ解析):0.22%(約1/450)
-
•
統計的評価:自然流産率との有意差なし(手技による追加リスクは実質ゼロに近い)
最新の大規模研究が示すエビデンス
2015年にAkolekarらが発表した42,000件以上の症例を含むメタアナリシス、および2019年のSalomonらによるシステマティックレビューは、この分野における決定的なエビデンスを提供しました。
| 検査 | 手技関連流産率 | 95%信頼区間 | 評価 |
|---|---|---|---|
| 羊水検査 | 0.11% | -0.04%〜0.26% | 統計的にゼロと区別がつかない |
| 絨毛検査(経腹) | 0.22% | 0.08%〜0.36% | 羊水検査と同等の安全性 |
| ACOG報告値 | 羊水0.13% / 絨毛0.22% | — | 米国産婦人科学会の公式見解 |
💡 95%信頼区間がマイナスを含む意味
羊水検査の95%信頼区間が「-0.04%〜0.26%」ということは、「検査を受けた群と受けなかった群で流産率に有意差がない」ことを意味します。言い換えれば、手技そのものによる追加的な流産リスクは実質的に存在しないという驚くべき結論なのです。
2. 羊膜の驚異的な構造|なぜ針を刺しても大丈夫なのか
【結論】 羊膜は「割れやすい風船」ではなく「自己修復機能を持つ高度な生体バリア」です。5層構造のコラーゲンネットワークにより驚異的な引張強度を持ち、細い針による穿刺程度では破綻しない設計になっています。
「針を刺したら風船のように破裂してしまうのではないか」——そんな直感的な恐怖を感じる方は多いでしょう。でも、羊膜という組織の生物学的実態を知れば、その不安は解消されるはずです。
💡 用語解説:羊膜(ようまく)
羊膜(Amniotic Membrane):赤ちゃんと羊水を包んでいる薄い膜のこと。厚さはわずか0.02〜0.5mm程度ですが、妊娠満期まで胎児を守り続ける驚異的な強度を持っています。外側には絨毛膜(じゅうもうまく)があり、二重構造で赤ちゃんを保護しています。
羊膜の5層構造|防弾チョッキのような設計
ヒト羊膜は、わずか0.02〜0.5mmという薄さでありながら、進化の過程で獲得された極めて高度な多層構造を持っています。この構造が、驚異的な引張強度と自己修復能力の秘密です。
① 上皮細胞層
羊水腔に面する最内層。表面の微絨毛が羊水の代謝調整に関与し、深部組織を物理的な摩擦から保護。
② 基底膜
コラーゲンIV型、VII型、ラミニン、フィブロネクチンが複雑に架橋した網目構造。上皮細胞を強固に繋ぎ止めるアンカー。
③ 緻密層(強度の要)
物理的強度の核心部分。コラーゲンI型とIII型が高密度に配列し、防弾チョッキのように力を分散・吸収。
④ 線維芽細胞層
コラーゲンを産生し、組織の維持・修復を担当。マクロファージなどの免疫細胞も存在し、修復プロセスを司令。
⑤ スポンジ層
羊膜と絨毛膜の間を緩やかに結合。両膜が独立して動くことを可能にし、穿刺後の自己閉鎖メカニズムに重要な役割。
💡 「出産準備が整っていない時期」の羊膜は極めて頑丈
興味深いことに、羊膜の強度は妊娠期間を通じて維持されますが、陣痛発来時や破水時には特定の酵素(MMPなど)の働きによって意図的に強度が低下する仕組みになっています。裏を返せば、「出産の準備が整っていない時期」の羊膜は、外部からの単一の穿刺刺激程度で崩壊するような脆弱な構造ではないのです。
3. 穿刺後の自己修復メカニズム|穴はなぜ塞がるのか
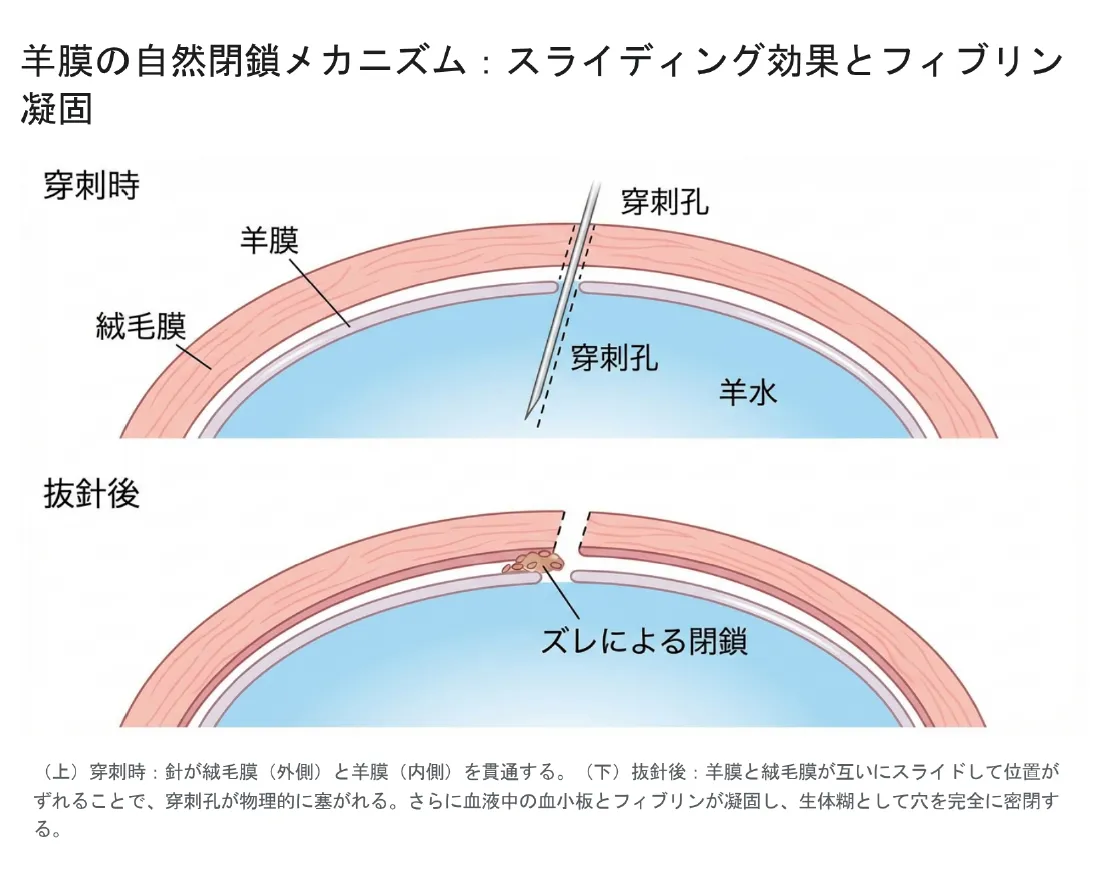
【結論】 健康な羊膜には多重の自己修復システムが備わっています。穿刺直後から「スライディング効果」「フィブリンプラグ形成」「細胞レベルの組織再生」という3段階のメカニズムが働き、穿刺孔を速やかに閉鎖します。
羊水検査で使用される穿刺針は、通常22〜23ゲージ(外径約0.6〜0.7mm)という極めて細い針です。この針が抜去された後、羊膜には微小な欠損孔が残りますが、健康な羊膜であれば、生体に備わった修復システムが即座に作動します。
-
①
スライディング効果(即時)
羊膜と絨毛膜はスポンジ層を介して完全には癒着しておらず、ある程度の可動性を持っています。針が抜けた直後、子宮筋の収縮や膜の弾性によって両膜の位置関係がわずかにずれ、羊膜の穴と絨毛膜の穴の位置が不連続となり、物理的な「蓋」がされます。 -
②
フィブリンプラグ形成(数分〜数時間)
穿刺に伴い、絨毛膜や子宮筋層から微量の出血が生じます。この血液中の血小板やフィブリンが穿刺孔に入り込み、強固な「凝固栓」を形成して穴を物理的にシールします。いわば「生体糊」で塞ぐ能力です。 -
③
細胞レベルの組織再生(数日〜数週間)
損傷部位にマクロファージが集まり、修復シグナルを出します。羊膜上皮細胞は上皮間葉転換(EMT)を起こして移動能を持つ細胞へと変化し、傷口に移動して欠損を埋め、新たなコラーゲンマトリックスを産生します。

🩺 院長コラム【羊膜は「風船」ではなく「高機能タイヤ」】
患者さんからよく「針を刺したら風船みたいに破裂しませんか?」と聞かれます。このイメージは完全に誤りです。羊膜は「パンクしても走り続けられるランフラットタイヤ」のようなものだと考えてください。
タイヤに釘が刺さっても、内部の構造が空気の急激な漏出を防ぎ、応急処置で修復できますよね。羊膜も同じです。5層構造のコラーゲンバリアと、スライディング効果・フィブリンプラグ・細胞再生という三重の修復メカニズムが、穿刺による影響を最小限に抑えます。
もちろん、検査は慎重に行うべきですが、過度な恐怖を持つ必要はありません。現代の技術と生体の修復力を信頼してください。
4. 羊水検査で流産が起きた場合、検査以外の「真の原因」とは
【結論】 万が一、検査後に流産や破水が起きた場合、その主たる原因は「検査」ではなく「胎児の染色体異常」や「羊膜の不顕性炎症」である可能性が高いです。検査は「きっかけ」に過ぎず、元々存在していた問題が顕在化したと考えるのが医学的に妥当です。
これは非常に重要なポイントです。「検査を受けたせいで流産した」と自分を責めてしまう方がいらっしゃいますが、科学的事実はそうではないことを示しています。
原因①:胎児の染色体異常と自然淘汰
流産という現象は、生物学的な視点で見れば、生命維持が困難な個体を母体が自然に選別・淘汰する防御プロセスである側面があります。
-
•
妊娠初期(12週未満)の自然流産の約50〜60%は胎児の染色体異常が原因
-
•
ダウン症候群(21トリソミー)の胎児は、妊娠12週時点で生存していても、出産予定日までに約30%が自然に子宮内胎児死亡
- •
-
•
羊水検査(15-18週)や絨毛検査(11-14週)の時期は、染色体異常を持つ胎児が自然経過で流産しやすい時期と完全に重なる
⚠️ 重要なメッセージ:「検査の翌週に心拍が止まった」というケースの多くは、「検査をしなくてもその時期に止まる運命にあった」可能性が極めて高いのです。この科学的事実は、流産という悲劇に直面した際の自責の念を軽減する上で極めて重要です。検査を受けた決断が悪い結果を引き寄せたわけではありません。
原因②:羊膜の不顕性炎症
「破水」に関してより直接的な原因となるのが、羊膜に潜む「不顕性(Subclinical)」の病変です。これは、母親に発熱や腹痛などの自覚症状がないレベルの、極めて微細な炎症や感染を指します。
💡 用語解説:不顕性絨毛羊膜炎
不顕性絨毛羊膜炎:膣内の細菌(ウレアプラズマ、マイコプラズマなど)が子宮頸管を上行し、卵膜に到達して起こす炎症。発熱などの全身症状がなくても、局所的には免疫反応が起きており、MMP(マトリックスメタロプロテアーゼ)という酵素がコラーゲンを分解し、膜を脆弱化させます。
炎症によってすでに限界まで薄く脆くなっていた羊膜に対して、羊水検査という物理的刺激が加わるとどうなるか。健康な羊膜なら瞬時に閉鎖するはずの穿刺孔が、コラーゲンの修復能力不足により拡大し、破水に至るのです。
しかし、ここで重要なのは、「もし検査をしなかったら大丈夫だったのか?」という問いです。答えは否である可能性が高い。炎症によって脆弱化した羊膜は、妊娠週数の進行に伴う子宮内圧の上昇や胎児の成長に耐えられず、いずれ「自然に」早期前期破水を起こしていた確率が高いのです。
検査について不安を感じていませんか?
正しい情報を知ることで、不安は軽減できます。
臨床遺伝専門医と直接お話しすることで、あなたに合った選択肢が見えてきます。
※オンライン診療も対応可能です
5. もし羊水漏出が起きても「絶望」ではない
【結論】 羊水検査後の羊水漏出は約1〜2%の頻度で報告されていますが、その大部分は一時的なものです。数日〜1週間程度の安静により漏出が停止し、羊水量も正常レベルまで回復することが確認されています。「漏れたら終わり」ではなく「漏れても治る」のが羊膜の力です。
多くの妊婦さんにとって「破水=流産確定」というイメージがあるかもしれませんが、羊水検査後の羊水漏出に関しては、必ずしもそうではありません。
-
✓
羊水検査後の羊水漏出発生率:約1〜2%
-
✓
そのうち自然閉鎖する割合:90%以上
-
✓
閉鎖までの期間:数日〜1週間程度
-
✓
羊水漏出があった群となかった群で、最終的な生児獲得率に大きな差なし
もし検査後に水っぽいおりものが出た場合でも、即座に妊娠終了となるわけではありません。感染の徴候(発熱、子宮の圧痛、羊水の悪臭など)がなければ、入院または自宅での安静管理と、予防的な抗生物質投与が行われます。
6. 安全な検査のための施設選びのポイント
【結論】 リスクを最小限にするためには、十分な症例数を持つ経験豊富な施設(ハイボリュームセンター)で検査を受けることが推奨されます。術者の熟練度と合併症発生率には強い相関があることが、ACOGやRCOGのガイドラインで示されています。
リスクが劇的に低下した背景には、穿刺技術の標準化と超音波機器の進歩があります。米国産婦人科学会(ACOG)や英国王立産婦人科医会(RCOG)のガイドラインは一貫して、手技に伴うリスクは術者の経験と症例数に強く依存すると指摘しています。
✗ 避けるべき施設の特徴
- •
検査経験の少ない医師が担当
- •
遺伝カウンセリングがない・不十分
- •
陽性後のフォロー体制が不明確
- •
「検査だけ」で終わる施設
7. ミネルバクリニックのサポート体制
ミネルバクリニックでは、臨床遺伝専門医の専門性を活かした診療体制を整えています。NIPTから確定検査まで、一貫してサポートいたします。
🏥 院内で確定検査まで対応
2025年6月より産婦人科を併設し、羊水検査・絨毛検査も院内で実施可能に。転院の必要がなく、心理的負担を軽減できます。
👩⚕️ 臨床遺伝専門医が常駐
臨床遺伝専門医が検査前後の遺伝カウンセリングを担当。結果の説明から今後の選択肢まで、専門家が寄り添います。
💰 互助会で費用面も安心
互助会(8,000円)に加入いただくと、陽性時の確定検査(羊水検査)費用を全額カバー。上限なしで安心です。
💡 遺伝カウンセリング料金について
当院のNIPT検査費用には遺伝カウンセリング料金33,000円が内包されています。これは当日の説明だけでなく、陽性になった時に何度でもカウンセリングを受けられる、妊娠経過中に心配なことがあればいつでも相談できる、という安心を含んでいます。「お金がかかるから相談しにくい」ということがないよう配慮しています。

🩺 院長コラム【「正確性」と「心のケア」を最優先に】
出生前診断において、私が最も重視しているのは「正確性」と「陽性後の心のケア」です。「2日で結果が出る」ことよりも、生涯に関わる大切な検査だからこそ、最も重要なのは正確性であると考えています。
また、陽性結果を受け取った後のフォローが極めて重要です。結果を伝えて終わりではなく、その後どう考え、どう行動するか、一緒に考えていくことが私たちの役割です。患者さんのトラウマを防ぐことが最優先——これがミネルバクリニックの医療理念です。
羊水検査・絨毛検査についても、不安や疑問があれば何でもお聞きください。科学的根拠に基づいた正確な情報と、あなたの心に寄り添うカウンセリングを提供いたします。
よくある質問(FAQ)
🏥 一人で悩まないでください
羊水検査・絨毛検査について心配なこと、
NIPTの結果について不安なこと、
どんなことでもお気軽にご相談ください。
臨床遺伝専門医があなたとご家族に寄り添います。
参考文献
- [1] Akolekar R, et al. Procedure-related risk of miscarriage following amniocentesis and chorionic villus sampling: a systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2015;45(1):16-26. [PubMed]
- [2] Salomon LJ, et al. Risk of Miscarriage Following Amniocentesis or Chorionic Villus Sampling: Systematic Review of Literature and Updated Meta-analysis. Ultrasound Obstet Gynecol. 2019;54(4):442-451. [PubMed]
- [3] American College of Obstetricians and Gynecologists. Practice Bulletin No. 162: Prenatal Diagnostic Testing for Genetic Disorders. Obstet Gynecol. 2016;127(5):e108-e122. [ACOG]
- [4] Royal College of Obstetricians and Gynaecologists. Green-top Guideline No. 8: Amniocentesis and Chorionic Villus Sampling. 2022. [RCOG]
- [5] Mujezinovic F, Alfirevic Z. Procedure-related complications of amniocentesis and chorionic villous sampling: a systematic review. Obstet Gynecol. 2007;110(3):687-694. [PubMed]
- [6] Wenstrom KD, et al. Pregnancy Loss After Amniocentesis and Chorionic Villus Sampling: Cohort Study. Am J Obstet Gynecol. 2020;223(4):554.e1-554.e9. [PMC]
- [7] Devlieger R, et al. Fetal membrane healing after spontaneous and iatrogenic membrane rupture: A review of current evidence. Am J Obstet Gynecol. 2006;195(6):1512-1520. [PMC]
- [8] Borgida AF, et al. Brief communication: sliding displacement of amnion and chorion following controlled laser wounding suggests a mechanism for short-term sealing of ruptured membranes. Am J Obstet Gynecol. 1995;172(2 Pt 1):552-554. [PubMed]
- [9] Niknejad H, et al. Amniotic membrane, a novel bioscaffold in cardiac diseases: from mechanism to applications. Front Bioeng Biotechnol. 2024;12:1521462. [Frontiers]
- [10] Romero R, et al. The genetics of miscarriage. Front Line Genomics. 2023. [Front Line Genomics]