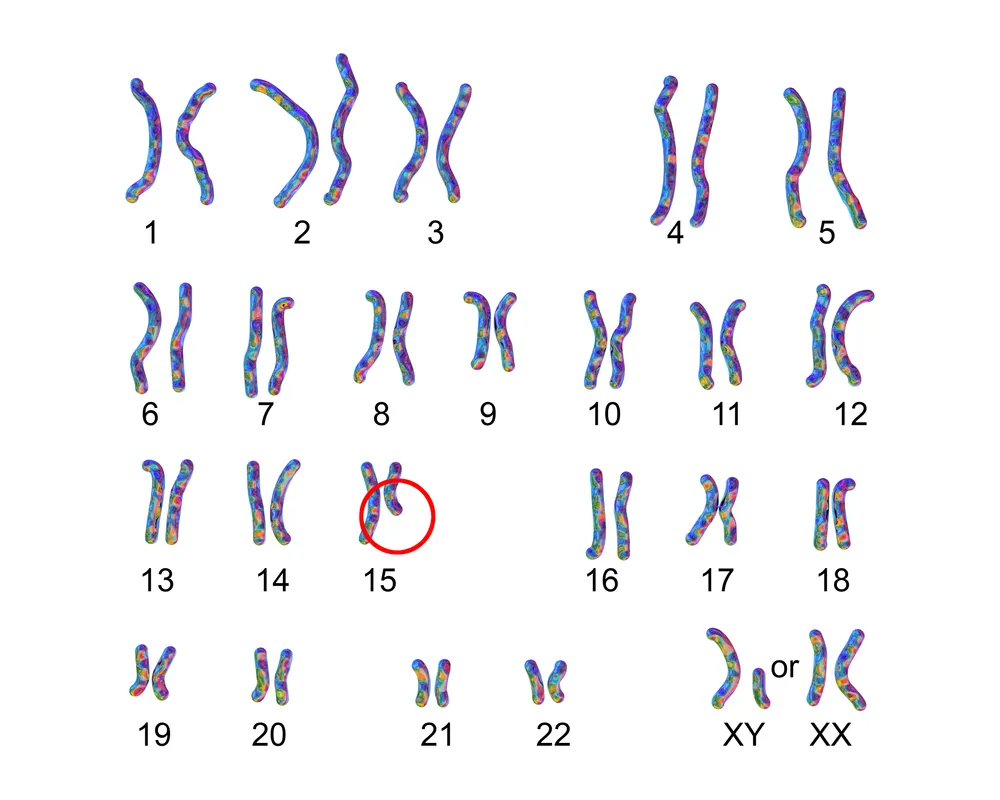
2人目もディジョージ症候群?再発率とNIPT精度
22q11.2欠失症候群の検査
「第1子がディジョージ症候群(22q11.2欠失症候群)だった。あの時の衝撃、そしてこれまでの看病の日々を思うと、2人目の妊娠に踏み出すのが怖い……」ミネルバクリニックには、こうした切実な思いを抱えたご家族が全国から来院されます。疾患の重さや、低免疫による繰り返す肺炎、心臓手術の過酷さを誰よりも知っているからこそ、慎重になるのは当然のことです。本記事では、再発率の医学的根拠から、認可外NIPT(COATE法)で何が判明するのか、そして臨床遺伝専門医としてどのようなサポートができるのかを、一万字近い圧倒的な情報量で詳しく解説します。
Q. 2人目がディジョージ症候群(22q11.2欠失症候群)になる可能性は?
A. 両親の染色体が正常なら1%未満、どちらかが保因者なら50%です。
多くは新生突然変異(de novo)ですが、不完全浸透により親が無症状のまま欠失を持っているケースが約10%存在します。ミネルバクリニックでは、単なる検査だけでなく、ご家族の遺伝学的背景を専門医が精査し、将来の不安を確実な知識で解消します。
- ➤再発率の徹底分析:新生突然変異か継承か。親の染色体検査の重要性。
- ➤症状のメカニズム:TBX1遺伝子欠失による心疾患・胸腺欠損の成り立ち。
- ➤検査の技術革新:COATE法(的中率>99.9%)が従来のNIPTの限界をどう超えたか。
- ➤確定診断のフロー:出生前(羊水・絨毛検査+CMA)と出生後の血液検査の違い。
- ➤家族支援:きょうだい児の心理的ケアと、小児慢性特定疾病などの公的制度。
1. ディジョージ症候群(22q11.2欠失症候群)の再発率と遺伝学の真実
22q11.2欠失症候群は、染色体22番の長腕(q11.2領域)にある約300万塩基対(3Mb)が欠失することで起こります。この領域には「TBX1」などの重要な遺伝子が含まれています。なぜ再発する可能性があるのか、その遺伝メカニズムを深掘りします。
🧬 医学的深掘り:TBX1遺伝子と咽頭嚢の発達
22番染色体の欠失領域にあるTBX1遺伝子は、胎児期の第3・第4咽頭嚢の正常な発達に不可欠です。この発達が阻害されると、胸腺(免疫)、副甲状腺(カルシウム代謝)、円錐動脈幹(心臓)に異常が生じます。これがディジョージ症候群の根本原因です。2人目の妊娠においても、この欠失が「偶然(新生突然変異)」か「親からの継承」かが再発率を左右します。
再発率の具体的数値:親の染色体検査が必要な理由
第1子がディジョージ症候群の場合、再発率は大きく2つのパターンに分かれます。
- ➤新生突然変異(de novo):約90%〜93%
両親のどちらも欠失を持っていない場合です。この場合の再発率は1%未満とされます。ただし、親の生殖細胞(精子や卵子)の一部だけに欠失細胞が混ざっている「生殖細胞モザイク」の可能性を考慮し、微増します。 - ➤親からの遺伝(継承):約7%〜10%
親のどちらかが欠失を持っている場合です。ディジョージ症候群は常染色体顕性(優性)遺伝形式をとるため、子に伝わる確率は50%となります。親が「不完全浸透」により軽微な心疾患や鼻声程度で済んでおり、自覚がないケースも珍しくありません。
ミネルバクリニックでは、カウンセリングにおいて家系図を詳細に作成し、必要に応じてご両親の染色体分析(CMA/マイクロアレイ)をご提案します。ネット上の「1%だから大丈夫」という一般論ではなく、あなたのご家族にとっての「真実」を明らかにすることが、2人目の妊娠に向けた最大の安心材料になります。
2. 合併症の多様性と予後の詳細:ライフステージごとの課題
ディジョージ症候群は「スペクトラム」と言われるほど、症状の重さが人により異なります。同じ欠失を持つ兄弟でも、一方は手術が必要で、もう一方は軽微な言語の遅れのみ、ということもあります。
【ライフステージ別の主な合併症】
● 新生児期〜乳幼児期:生命維持の闘い
円錐動脈幹欠損(ファロー四徴症など)の手術、低カルシウム血症による痙攣の管理。胸腺欠損による重度の免疫不全が、肺炎の連鎖を引き起こします。
● 学童期:発達と適応の課題
言語発達の遅れ、口蓋裂による発音の問題、LD(学習障害)やADHDの傾向。知能は軽度の遅れから正常範囲まで広いですが、抽象的な概念の理解に苦労する子が多いのが特徴です。
● 成人期:心の健康と自立
22q11.2領域にあるCOMT遺伝子の欠失により、ドーパミン代謝に影響が出て、約25%〜30%の割合で統合失調症などの精神疾患を発症するリスクがあります。これらを「事前に知る」ことは、適切な療育や早期治療介入に繋げるための強力な武器になります。
3. 低免疫状態と家族のQOL:親の葛藤と「きょうだい児」の孤独
「障害を乗り越えて頑張ってます」という発信は、それを見せられるだけの余裕がある人たちのものです。実際の現場では、もっと泥臭く、もっと苦しい現実が横たわっています。
また、生活を支えるための社会保障(小児慢性特定疾病、特別児童扶養手当、身体障害者手帳など)の活用も、事前に把握しておくことで心理的負担を軽減できます。ミネルバクリニックは、医学的知識だけでなく、こうした家族の「現実」に寄り添い、多角的にサポートします。
4. NIPTプランの選び方:認可施設と認可外「ワイドゲノム法」の落とし穴
「2人目はNIPTを受けて安心したい」……そう考える際、どの検査を受けるかが運命を分けます。残念ながら、一般的な認可施設で行われるNIPT(13/18/21番のみ)では、ディジョージ症候群の欠失は見つけられません。
⚠️ 認可外クリニックの「全染色体検査(ワイドゲノム法)」の限界
ミネルバクリニックでは、この技術的課題に対し、微小欠失の検出に特化したCOATE法(ターゲット法+SNP法)を採用しています。臨床遺伝専門医として多くの症例に向き合ってきた経験から、微小欠失に高い精度を求めるご家族にとって、この手法は極めて有力な選択肢になると確信しています。
ミネルバクリニックのダイヤモンドプラン(COATE法)は、国内でも稀有な「1位ダウン症、2位ヌーナン症候群、3位ディジョージ症候群」を全て網羅する最高精度のスクリーニングです。微小欠失領域の的中率は>99.9%に達しており、従来の70%程度しかなかった検査とは一線を画します。
5. 診断技術とミネルバの強み:院内完結の「トリプルリスクヘッジ」
当院が選ばれる理由は、検査の精度だけではありません。陽性判定が出た後の「その先」をすべて院内で完結できる体制にあります。
- ➤金銭的保証(互助会制度):8,000円の強制加入により、陽性後の確定検査費用を上限なしで全額サポートします。
- ➤時間的短縮(院内羊水検査):2025年6月より院内で羊水・絨毛検査を開始。転院のストレスなく、専門医が自ら診断を下します。
- ➤技術的優位(SNP法+ターゲット法):母体DNAと胎児DNAを厳格に識別。全胞状奇胎やバニシングツインによる誤判定を防ぎ、最低分画3%でも高精度を維持します。

(父親由来の遺伝子変異が子へ伝わるイメージ。ダイヤモンドプランはこれら新生突然変異まで網羅します)
よくある質問(FAQ)
🛡️ あなたとご家族の未来を、世界水準の医療で守る
「もう一人産みたいけれど、怖くて踏み出せない」。
その不安を「正確な知識」と「高精度で微小欠失検出に特化した検査」で希望に変えませんか。
のべ10万人以上の意思決定に寄り添ってきた臨床遺伝専門医が、あなたを孤独にしません。
関連記事
参考文献
- McDonald-McGinn DM, et al. 22q11.2 deletion syndrome. Nat Rev Dis Primers. 2015. [PubMed]
- Shaffer LG, et al. The detection of microdeletion syndromes by NIPT. Prenat Diagn. 2014. [PubMed]
- 22q11.2 欠失症候群(指定難病203) – 難病情報センター [公式サイト]
- Habel A, et al. Management of DiGeorge and velocardiofacial syndrome. Arch Dis Child. 2003. [PubMed]
- Botto LD, et al. A population-based study of the 22q11.2 deletion: phenotype, incidence, and contribution to major birth defects in the community. Pediatrics. 2003. [PubMed]