NIPT(新型出生前診断)に遺伝カウンセリングが必要な理由は、
正しく検査の意味を理解して受けないと、陽性になったとき混乱して実は正常のお子さんを確認もせずにいきなり中絶してしまう、という好ましくない状況に陥ることが考えられます。
また、どうせ陰性だからと軽い気持ちで受けて陽性となり、確定して中絶となった場合、順番に考えて選択していくことができないため、心的外傷後ストレス障害に陥る患者さんたちもいます。
そうしたことを防ぐために遺伝カウンセリングがNIPTの前に必要とされるのです。
NIPTと遺伝カウンセリング
新しい技術であるNIPTの導入により、胎児の遺伝的異常に対する出生前スクリーニングおよび検査は劇的に変化しました。異数性異常や単一遺伝子異常、さらに最近では染色体異常のための拡大したキャリアスクリーニングパネルやNIPTといったスクリーニングが出生前医療に導入されてきました。これらの検査にはいずれも利点と限界があり、妊娠前および妊娠中のスクリーニングや検査について患者の意思決定を導く責任を負う医療提供者にとって、遺伝カウンセリングはますます複雑になってきています。
NIPT(新型出生前検査)は、妊娠10週以上で、第1期と第2期のスクリーニングと診断検査の選択肢、利点、限界について十分なカウンセリングを受けている女性に推奨されます。主治医または遺伝専門医とNIPTがあなたに有益であるかどうか、またその結果をどのように解釈するかについてしっかり説明を受けましょう。
日本の状況
ミネルバクリニックにもたくさんの妊婦さんたちがNIPTを受けに来られますが、多くの妊婦さんたちが、自分の産婦人科の担当医に出生前検査を受けたいと言ったら、『赤ちゃんに失礼だ』とかいう理由で叱責するそうです。
しかし。果たしてそれは正しいのでしょうか?
最近のミネルバクリニックの事例でも、問題に思う事例がありました。
アラフォー。赤ちゃんが週数に比べて小さいことが気になって、患者さんが出生前検査を希望しましたが、『そんな考えを持つなんて』と非難され、インターネットで検索し、遠くのミネルバクリニックにお越しになりました。
結果は18トリソミー。
産婦人科主治医のいうことをきいて自分で行動を起こさなかったら、下記の患者さんのようになっていたかもしれませんね。
論文で報告された問題事例を
www.ncbi.nlm.nih.gov/pmc/articles/PMC4824626/
こちらからご紹介します。
非侵襲的出生前検査(NIPT) : better to Meet an Expert!
発見が遅れた13トリソミーの症例は、NIPTカウンセリングにおける構造的問題を明らかにし、生殖自律性に対する実質的なリスクを強調する
抄録
NIPTは急速に実施されているが、多くの点で対応する専門的なカウンセリングプロセスの実施は遅れている。
そのため、法的要件やその他の試験条件が十分に満たされないことがある。
報告された症例は、カウンセリングとNIPTプロセスにおける訓練された職員の重要性を示しており、妊婦と彼女の生殖自律性に対する無視されたリスクをこれまで示している。
キーワード: NIPT、出生前診断、カウンセリング、13トリソミー、妊娠中絶
序文
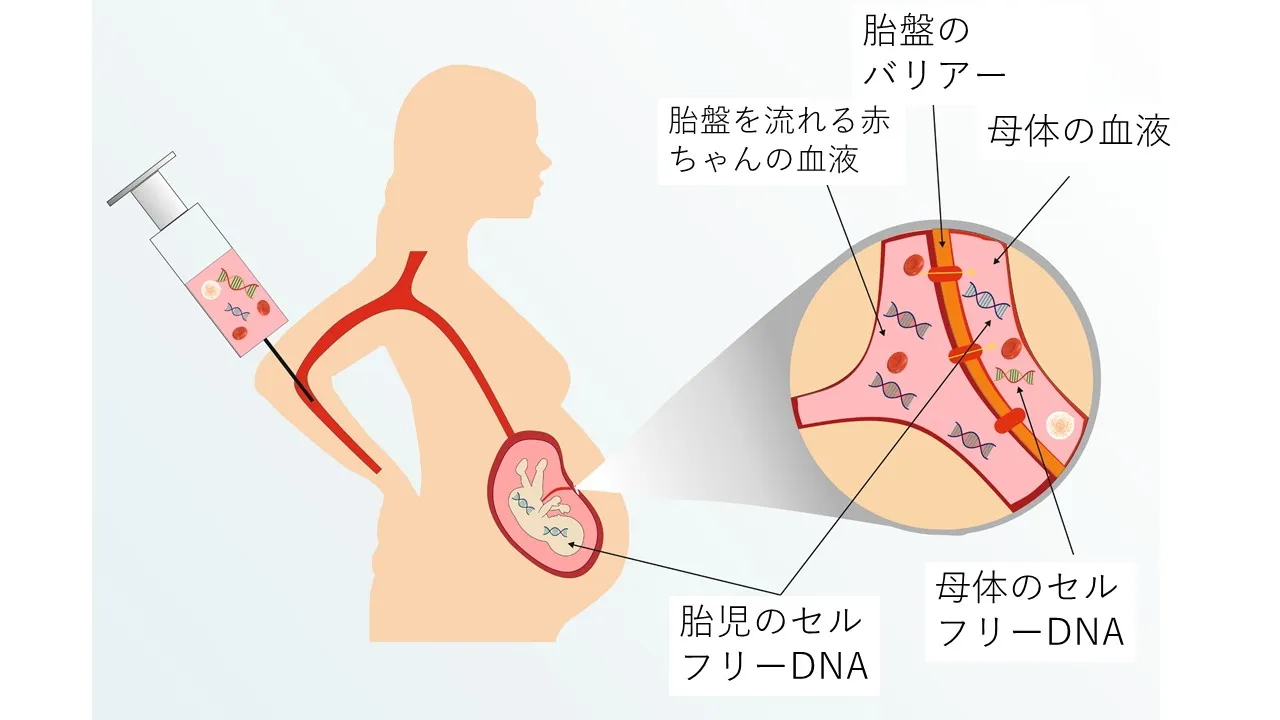
無細胞胎児DNAの非侵襲性出生前検査(NIPT)は、過去3年間に急速に出生前ケアに入り変容しており、それが専門家組織からのNIPTサービスの実践的基準に関する多くの立場表明につながった1,2,3,4。
現時点では、NIPTは高リスク妊娠に対してのみ推奨されているが、最近の研究では、少なくとも21トリソミー5については、低リスク集団においても良好な結果が確認される傾向がある。
NIPT関連の研究の大部分は、試験方法、その正確性、妥当性および実施全般に焦点を当てている。
しかし、日常診療における個別の意思決定およびカウンセリングに関するNIPTサービスの潜在的な落とし穴を発見することを目的とした研究および症例報告は、依然として十分に代表されていない。
既存の研究は、実施プロセスが非常にばらつきがあり、出生前検査の国内規制の枠組みが異なるため、比較が困難なことが多い6。
例えば、英国またはオランダは、新興技術の実施を形作り、監視するために、国家理事会および研究プログラム7,8を積極的に設立しているが、大多数の国-その中で、2012年に最初の提供者が市場に参入したドイツ-では、このような行動はとられていない。
特に注目すべき点は、NIPTがドイツの遺伝子診断法(Genetic Diagnostics Act:GenDG)に準拠した遺伝子検査と定義されていることであり、とりわけ提供婦人科医から遺伝カウンセリングの問題に関する特別な研修が必要とされていることである。
この研修の定性的・定量的な規格は、依然として専門家間・専門家内の議論の問題であり、その間、NIPTは非専門家によっても提供されている。
多くの婦人科医が妊婦にNIPTを提供するための十分な準備をしていないと仮定することは妥当である。
検査の妥当性のような他のNIPT関連の側面とは別に、これはほぼ全ての国での実施プロセスにとって深刻な問題である。
いくつかの国からの研究では、母体胎児医療(MFM)専門医の間でもNIPTの限界に関して実質的な教育ギャップがあることが示されており[9]、これらのギャップは非MFMの間ではさらに重大である可能性が高い。
次のような場合には、この仮定が不安定な明瞭さで示されることがある。
症例
Bさんは36歳の健康な女性(11歳の子供をもつ)で、新しいパートナーシップで妊娠した。
彼女の婦人科医-彼女は、基本的な超音波(標準的な母体ケアの一部として)を超えて出生前診断をすることを一般的に嫌がることを知っていた-妊娠中の2回目の受診時(妊娠8週目)に、彼女にさらなる検査を行わないよう助言した。
赤ちゃんにはすべてがうまくいくし、母親の年齢も37歳になるまではそれほど重要ではないだろう。
しかし、友人やメディアを通して新しい血液検査についてすでに聞いていたBさんは、52歳のパートナーとともにNIPTを受けることにした。
ドイツでは、NIPTは一般に法定健康保険の適用を受けていないため、自費で支払わなければならない。
彼女は婦人科医からNIPTに関連したさらなるカウンセリングを受けなかったが、妊娠11週目に採血し、米国の医療提供者に送ることに同意した。ただし、彼の専門的な観点からはこの考えを支持せず、検査手技の経験もなかった。
11週目に3回目の受診に来たとき、検査の手配を忘れていたため、もう1週間待たなければならず、その後再来した。
採血時、妊娠12週目であった。
長い待ち時間が続いた。2週間後、遅くとも結果が出るはずだった。Bは結果を求めたが、窓口となった医師から、これまで何も受け取っておらず、長く待たなければならないと言われた。
その後の数日間と数週間の間、Bさんは問い合わせを繰り返したが、いかなる結果についても情報は得られなかった。
妊娠18週目に、医師は最終的にアメリカで明らかに血液サンプルが失われたことを知らせるために彼女に電話した(彼の説明による)。
彼は、検査の費用が請求されていない(請求されていない)かどうかを確認するために、彼女に銀行口座をチェックするよう勧めた。
その後、パートナーとともに、さらにカウンセリングを受けずに再度、妊娠20週目に胎児異常のための特別な超音波検査を選択し、出生前診断専門医との予約を自ら手配した。
19週目の次回の定期受診時に、彼女の婦人科医は超音波スキャン中に胎児の心奇形を疑った。
この知見の結果に関しては、家庭での出産を希望するBに、彼女は心配してはいけない-出産は今病院で行わなければならないだろうと言った。
当時、彼は彼の所見をさらに評価するために出生前超音波検査の専門医を受診することを勧めた。
特殊な超音波スキャンは、心臓、脳および顔面などの胎児の多発性および重度の奇形を明らかにした。
直ちに絨毛サンプリングと羊水穿刺を行い、いずれも胎児に13トリソミーの結果を確認した。
現在、Bさんは20週目で、医学的な分娩誘発は、妊娠中絶を希望する場合、この時点で唯一の選択肢であった。
前兆のない結果の突然のショックは、妊娠中期中絶と共に、必然的に心的外傷を引き起こした。
考察
本症例では、医学的およびカウンセリング過程におけるいくつかの不備が明らかである。
より深い理解のために、2つのレベルに焦点を当てる:個々の失敗ならびに構造的、調節的設定。
個体レベルでは、本症例は出生前検査における臨床医の個人的態度および知識がどの程度影響力を持つかを印象的に示している。
NIPTとは別に、医師は自律的な生殖における選択を可能にするために、自身の技能を認識し、出生前検査に対する態度を正直に精査しなければならない。
上記の意見や声明だけでなく、実際にはNIPTには検査前後の強力なカウンセリングが必要であるという広範な合意が得られている10,11。
当初からBさんの婦人科医は、高度な出生前検査に対する個人的嫌悪感を隠すことはなかった。
さらに、NIPTを提供するための追加的で法的に必要な訓練を受けておらず、試験に関する実務経験も全くなかった。
この状況では、十分な検査前カウンセリングはほとんど不可能であり、結果として生じる共有意思決定(SDM)は不足しているに過ぎない。
もちろん、NIPTに対する医師のな個人的嫌悪は、意思決定過程の全般的な課題であるが、知識の不足は、具体的な不足につながる。すなわち、SDMの主要な柱の1つである情報共有は、実施できない。
SDMだけでなく、潜在的な危険性としての知見が不足していることを認識することが、本症例のphysicianʼsな責任であったと考えられる。
その後、Bさんはより特異的な専門知識をもつ同僚を受診すべきであると推奨したはずである。
Bさんが私たちに語ったように、彼女が血液検査を行う主な理由の1つは、胎児に重篤な疾患がある場合、妊娠初期に中絶できることであった。
出生前検査に対する懐疑的な態度、NIPTに関する知見の不足、および結果としてのBさんおよび提供者との相互作用における不活発さにより、医師は最終的にBさんのの生殖における自律性を侵害した。
本症例は法的に問題とされなかったため、最終的に血液検体に何が起きたかを明らかにすることができません。
2012年のNIPTの発売以来、ドイツの医者の責任面に関する状況は改善されてきている: Lifecodexx(「PraenaTest」)およびAriosa (「Harmony」)の研究所が、ドイツのCE認証を受けた、Natera (「Panorama」)における血液試料を分析し、ドイツのプロバイダーは責任リスクを負うことを宣言している。
しかし、当然のことながら、責任の問題の解決は、特に未経験の医療提供者にとって、プロセスやコミュニケーションに関連したリスクがないことを保証するものではない。
その上、Bさんの例では、著者らの調査のためのインタビューパートナーとして妊婦の探索中に偶然発見されていた。
このことから、NIPT使用失敗例の推定未報告例数が多く、ここで報告したような類似した結果をもたらすものが少なくないことが期待される。
したがって、この医療過誤の事例は医師の個々の失敗としてのみ、したがって不幸な例外的事象として扱われることとなるであろう。
規制の枠組みにおける不備は、そのような潜在的な不正行為を促進するものであり、また、考慮されなければならない。
ここでの問題は、新しいNIPT技術に関して規制を改善し調整する必要があるだけではないということである。
少なくともドイツでは、出生前(遺伝的)診断の確立された手順の規制にはすでに不十分であることが示されている。
現在では、多くのよく知られた倫理的困難と実践的な問題が、単に新しい技術に移されている。
GenDGからのような法的枠組み要件と実際の相談との間にしばしばギャップがあることは秘密ではない。
このギャップは、例えば、出生前検査における婦人科医のカウンセリング要件を鋭敏にし、既存の高度な訓練を改善することによって、減少させることができるであろう。
十分な技能レベルを確保するために、基本要件はより標準化されるべきである。
現時点では、専門家組織は、現在よりも不揮発性であるために、会員の適格性確認状況に責任を負う。
以上のような事例を未然に防ぐのであれば、必要な専門的技能に関する出生前ケアにおける構造的セーフガードは必須である。
したがって、NIPTの提供をMFMの専門家に限定するだけでは十分ではない。
ここで問題となるのは、NIPT 12を提供することが今だに許されるべき者だけではない。
1件の研究では、複数の臨床医およびMFM専門医(13%)が診断検査としてNIPTを提案することを宣言した9。
別の研究では、NIPT 5から病気の可能性があるとの結果を得た後、染色体核型の確認なしに妊娠を中絶した女性が6%いたことが示された。
したがって、出生前検査に対する自己の個人的態度を反映し、専門的に解離させることができるように、提供する臨床医が出生前ケアカウンセリングの十分な訓練を受けていることを効果的に確保しなければならない。
繰り返しになるが、専門家組織は医師に十分な情報を与え、したがって女性に順番に十分な情報を与えることができるようにしなければならない。
NIPTの具体的な疑問点としては、商業的なprovidersʼ面で十分な不具合マネジメントがなされているか。
遺伝子検査を行うために何千マイルもの血液サンプルを出荷することと、現場での血液検査結果との間の有意差は、関与するすべての病原体によって内部化されなければならない。
時間損失を最小限に抑えるために、出生前ケアパスには、時間損失を最小限に抑えるために、出生前ケアパスに標準化された手順があるべきである。ほとんど遅れは医療提供者と医師にとっては明らかなリスクではないかもしれないが、報告された症例が示すように、全体として妊婦にとって不可欠となる可能性がある。
さらに、NIPTは偽陽性率が有意に低く、陽性適中率が有意に高いものの、少なくとも短期的には妊娠初期スクリーニング(FTS)に取って代わるべきではないと主張できる13,14。
NIPTが適切な品質管理と共に実施されない限り、並行試験手順は臨床的有用性としてさえ見ることができる。
Bさんの例では、NIPT単独で正確に施行すれば、13トリソミーを示した可能性が最も高い。
FTSも同様に変動の徴候を示したであろう。
トリソミーに対するNIPTは併用検査よりも優れているため、高品質の妊娠初期超音波スキャンの役割を強調すべきである15。
ほとんどの妊婦にとっては依然として高額すぎるが、診断範囲が限定されたNIPTは、より広範囲の潜在的な異常を検出することができる高品質の超音波スキャンの代替としてではなく、追加のスクリーニング検査としてみるべきである。
これは、より明確に伝えるべき重要な違いであり、専門家集団内だけでなく妊婦にも伝えるべきである。
両方の非侵襲的検査手順を組み合わせることにより、各手技のプロセス関連脆弱性をより効果的に緩和することができた。
Bさんの症例に戻ると、良好に実施されたFTS超音波走査は、NIPT使用失敗によるタイムロスを補償した可能性があった。
日常の診療にNIPTをどのように責任をもって含めるかという問題の多くは、多くの国でまだ十分に解決されておらず、健康保険による今後の補償と検査数の増加に照らして、より緊急になっている。
臨床医は、NIPTサービスの適切な提供に関して不確実性を報告し、具体的な法規制を求める10。我々のプロジェクトからの専門家のインタビューも確認しているからである(未発表データ)。
今後、報告例のような事例を避けなければならない場合には、NIPTの使用の増加や意義に関わる個々の不備や構造的不備に対して、出生前検査における意思決定プロセスの共有のための効果的なセーフガードを設置することはやむを得ない。