目次
NIPT陽性で羊水検査を受けない選択肢|待てない不安と初期中絶を遺伝専門医が解説
📍 クイックナビゲーション
NIPT(新型出生前診断)で陽性判定を受け、目の前が真っ暗になっていることと思います。「結果はほぼ確実なのに、なぜ羊水検査まで何週間も待たなければいけないの?」その切実な苦しみと、女性の心身を守るための選択肢について、臨床遺伝専門医がお話しします。
Q. NIPT陽性後、羊水検査を待たずに初期中絶を選ぶことは可能ですか?
A. 医学的には、確定検査を経ることが大原則です。しかし、例外的なケースは存在します。
対象疾患(ダウン症候群/21トリソミー等)の陽性的中率が極めて高く、ほぼ間違いがないと判断されるケースにおいて、ご本人の意思が非常に固い場合に限り、母体への心身のダメージを最優先して羊水検査を省略し、初期中絶をサポートすることがあります。
- ➤待てない苦痛 → お腹で育てながら結果を待つ絶望感への共感
- ➤産婦人科の「強制」 → 医学的ルールと患者様の感情のすれ違い
- ➤初期と中期のリスク差 → 母体保護と次のお子様への影響
- ➤省略できる医学的根拠 → 高い陽性的中率とCOATE法の圧倒的精度
- ➤私たちのスタンス → 自己決定権の尊重とトラウマ防止のケア体制
1. NIPT陽性後、羊水検査を「待てない」という切実な思い
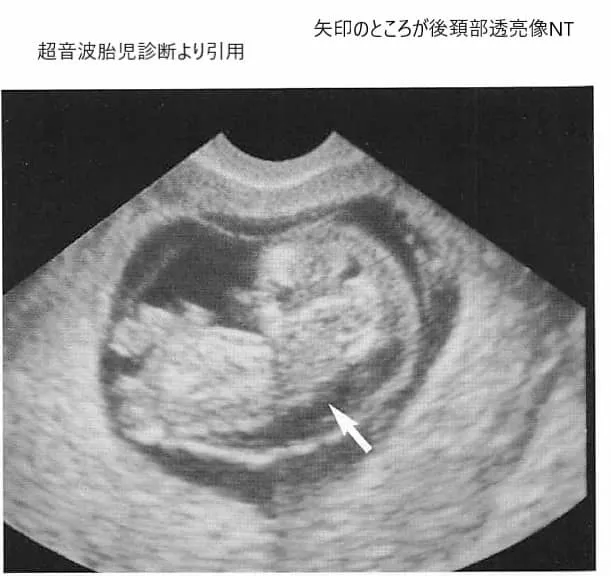
NIPTは妊娠10週頃から受けられるため、早い方であれば11週には結果が出ます。待ちに待った2人目のお子さん、あるいは長い不妊治療の末に授かった命。結果をドキドキしながら待っていたご夫婦にとって、「陽性」という判定はあまりにも重く、深い絶望をもたらします。
しかし、医学的なメカニズムとしてNIPTはあくまで「非確定検査(スクリーニング)」に分類されます。そのため、染色体異常を最終的に確定するためには、通常は羊水検査を受けることになります。ここで立ちはだかるのが「時期の壁」です。羊水検査は、破水や流産のリスクを避けるという安全性の観点から、妊娠15〜16週以降でなければ実施できません。さらに、採取した羊水中の細胞を培養して結果が出るまでに、そこから2〜3週間もの時間がかかります。
つまり、11週で陽性を知った妊婦さんは、ほぼ絶望的な結果を突きつけられながら、約1ヶ月から1ヶ月半もの間、お腹の中で少しずつ大きくなり、時には胎動さえ感じ始める命を育て続けなければならないのです。
「エコーを見るたびに赤ちゃんは元気に動いているのに、私の体の中には異常がある命がいる。つわりで吐き続けながら、毎日泣いて過ごしています。もうこれ以上、結果を待つなんて耐えられません。早く楽になりたいです。」
診察室で、このように涙を流しながら訴えられる妊婦さんは決して少なくありません。
もし、ご夫婦で以前からしっかりと話し合い、「もし陽性なら今回は諦める」と固く決めていた場合、このまま羊水検査を受けずに、母体の負担が少ない早い段階で中絶を決断したいという意向は、ごく自然で切実な願いです。
決してご自身を「お腹の子を見捨てる冷たい親だ」「残酷だ」などと責めないでください。あなた方ご夫婦の人生と、生まれてくる命の将来に誰よりも真剣に向き合っているからこその、深い苦しみなのです。
2. なぜ産婦人科では羊水検査を「強制」されるように感じるのか?
「NIPTの結果が陽性だったから、このまま中絶したいです」ともともとかかっている産婦人科で相談すると、ほとんどのケースで「NIPTは確定診断ではありません。必ず羊水検査を受けてください」と強く促されます。妊婦さんからすれば、まるで手術の条件として突きつけられ、強制されているように感じてしまう方が大勢いらっしゃいます。
確定診断が求められる医学的なメカニズム
なぜ医師はそこまで羊水検査を求めるのでしょうか。それは、NIPTがあくまで胎盤由来のDNAの断片を母体の血液から検出する検査(スクリーニング)だからです。
胎盤を構成する細胞と、胎児を構成する細胞の染色体が一致しない「胎盤限局性モザイク(CPM)」という現象や、双子の一方が初期に亡くなってしまう「バニシングツイン」などの影響により、ごく稀に「偽陽性(本当の赤ちゃんは正常なのに、検査結果だけが陽性と出てしまうこと)」が生じます。
学会のガイドライン等では、この偽陽性によって「誤って健康な胎児の命を絶ってしまうこと」を絶対に防ぐため、確定診断を経ることが強く義務付けられています。医師としては、医療倫理や法的なリスクを伴うため、非常に慎重にならざるを得ないという背景があります。
ルールと患者様の感情のすれ違いが生む孤立
鍵を握る担当医から「羊水検査が義務だ」と冷たく言われてしまえば、ただでさえ傷ついている妊婦さんがそれを断ることはほとんど不可能です。
しかし、陽性が当たる確率が極めて高いケースにおいてさえ、妊婦さんの悲痛な感情や母体への深刻なダメージを置き去りにして、一律に「ルール」を押し付けることは、女性の心に深いトラウマを残します。わずかな偽陽性の可能性を確認するためだけに、極度のストレスに長期間耐えさせ、結果として最も過酷な処置の負担を負わせることは、果たして本当に目の前の女性の利益になっているのでしょうか。
私は、患者様の「自己決定権」こそが何よりも優先・尊重されるべきだと考えています。ご本人たちの人生ですから、ご本人たちの望む最善を実現しようとするのが、私の目指す専門医としてのあり方です。だからこそ、医学的根拠に基づいた「他の選択肢」もご提案しています。
3. 羊水検査を待つ精神的苦痛と、初期中絶・中期中絶の負担の違い
ご夫婦が「このまま羊水検査をせずに中絶したい」と願う最大の理由は、待つ期間の精神的苦痛に加え、処置を行う週数による母体への圧倒的な負担の違いにあります。
妊娠11週での初期中絶と18週以降の中期中絶の決定的な差
妊娠11週で結果を知り、もしそのまま決断できれば「初期中絶」の適用期間(妊娠11週6日まで)に間に合う可能性があります。
初期中絶は、専用の器具を用いて子宮内容物を吸引・除去する処置であり、通常は日帰りで行われます。費用も比較的抑えられ、母体の身体的な回復が早く、次の妊娠に向けた子宮のダメージも最小限で済むという大きなメリットがあります。
中期中絶の極めて重い負担:
一方で、羊水検査を待ち、結果が出る頃には妊娠18週〜21週の「中期中絶」となります。中期中絶は初期のような処置ではなく、子宮口を拡張した上で人工的に陣痛を起こし、数日かけて出産(死産)する形となります。数日間の入院が必要となり、費用が高額になるだけでなく、形となった胎児の姿を直接見ることになり、母体の肉体的・精神的ダメージが計り知れません。
次のお子さんを妊娠するチャンスを広げるために
日本の母体保護法に基づく中絶リミットは「妊娠21週6日」までと厳格に定められています。結果待ちの間に、お腹は目立ってふくらみ、「もし羊水検査がやり直し(再検査)になったら、リミットに間に合わないのではないか」という強烈な焦りが加わり、ご夫婦はさらに追い詰められます。
全体的な女性への心身の負担を考えたとき、このお子さんは早く諦めることで母体を守り、次のお子さんへの妊娠のチャンスを広げる方向に舵を切るという選択も、立派な親の愛情であり、当然尊重されるべきです。その決断の後に、自分たちの人生を生きなければならないのは、他の誰でもないご本人たちなのですから。
4. 羊水検査を省略して初期中絶を検討できるケースとは?
それでは、どのような場合に羊水検査の省略が医学的な視点から許容され得るのでしょうか。省略を検討するためには、以下の3つの条件が揃っていることが不可欠な前提となります。
- ➤対象疾患の陽性的中率が極めて高いこと
- ➤第3世代NIPTやCOATE法など、非常に高精度な検査を用いていること
- ➤ご夫婦の意思が非常に固いこと
ここで最も重要な指標となるのが「陽性的中率(PPV:検査で陽性と出た場合に、本当にその病気である確率)」です。
年齢と疾患による「陽性的中率」の違い
陽性的中率は一律ではなく、受検される妊婦さんの「年齢」と、対象となる「疾患の種類」によって大きく変動します。
【医学的根拠のポイント】
たとえば、対象がダウン症(21トリソミー)であり、かつ母体の年齢が高い(アラフォーなど)場合、陽性的中率はほぼ100%に近くなります。一般的にダウン症のリスクは1/700と言われますが、当院では1/70人という高い確率で陽性となります。
このように「ほとんど外れがない」と医学的に判断できるケースにおいては、ご本人の意思を十分に確認した上で、羊水検査を経ずに初期段階での対応を行ってくれる中絶クリニックをご案内することがあります。
検査手法(精度)による決定的な違いと注意点
逆に言えば、もともと的中率が低い疾患や、偽陽性が多い古い世代の検査手法(広く浅くDNAを読む「ワイドゲノム法」など)を用いた場合は、確定検査の省略は極めて危険です。
特にワイドゲノム法は、胎盤モザイク(CPM)の影響を強く受けやすいため、7番染色体異常などで偽陽性が多く発生します。誤って健康な胎児を失うリスクがあるため、このようなケースでは必ず羊水検査で白黒をつける必要があります。
一方で、当院が採用している第3世代NIPT「スーパーNIPT」や、SNP法とターゲット法を高度に融合させた「COATE法」を用いるNEWプレミアムプラン・ダイヤモンドプランでは、従来の検査では偽陽性が多かった微細欠失症候群においても、99.9%以上という極めて高い陽性的中率を誇ります。
さらに、当院のダイヤモンドプランでは、行動や知的発達に重度の合併症を伴う「症候性(重症)自閉症」の原因となる微細欠失(12領域)や、単一遺伝子疾患(56遺伝子)も検査可能です。単一遺伝子疾患の多くは、父親由来の精子の新生突然変異が原因であり、積算リスクは1/600(当院では1/60人が陽性)に上ります。

(父親由来の遺伝子変異が子へ伝わるイメージ)
これら最新のCOATE法による圧倒的な精度の高さが、結果的に患者様の過酷な「結果待ち」の精神的負担を減らし、より確信を持った意思決定を後押しする大きな要因となっています。だからこそ、ミネルバクリニックでは「2日などの短期間で結果を出すこと」よりも、生涯に関わる検査だからこそ「正確性」が何よりも重要であるという哲学を貫いています。
5. 臨床遺伝専門医によるカウンセリング:ご夫婦の決断を尊重します
ミネルバクリニックでは、NIPTで陽性になった場合、必ず臨床遺伝専門医である私が直接カウンセリングを行っています。ネットの不確かな情報だけを見て不安を募らせ、一部の産婦人科で孤立し、行き場を失ってご相談にお見えになる方が大勢いらっしゃいます。
当院は非認証施設ですが、臨床遺伝専門医が検査前のカウンセリングから判定、そして陽性後のケアから確定検査の実施までを一貫して担う、日本でも極めて稀有(rare)な医療機関です。
トリプルリスクヘッジによる不安の最小化
当院では、検査費用に遺伝カウンセリング料(33,000円)が内包されており、当日の説明だけでなく、陽性時や妊娠中の不安に対して何度でもご相談が可能です。お金を気にせず安心して過ごせる配慮を徹底しています。
また、2025年6月からは院内での羊水・絨毛検査も可能となり、「金銭(互助会による全額補助)」「時間(院内実施で迅速な結果返却)」「心理(転院不要で不安時間を最小化)」というトリプルリスクヘッジの体制を整えています。安心結果保証制度(6,000円・強制加入)により、万が一再検査が必要と分かった後に流産してしまった場合でも、しっかりと保証されます。
まずはご夫婦の素直な気持ちをお聞かせください
当院では、本気で受検を検討される患者様へ責任ある医療を提供し続けるため、プラン選び等に必要な事前説明はご予約時にすべて専用動画でご視聴いただく体制をとっております。「当日ゼロから話を聞いて受けるか決める」といったご相談のみでのご来院は固くお断りし、ご納得いただいた方のみをお迎えしています。
お一人あたり1.5時間の十分な枠を確保し、高性能な産婦人科エコーで赤ちゃんの状態をしっかり確認してから検査に進みます。他院で陽性となってからの駆け込み相談も、本来は検査した施設の責任です。だからこそ、最初から当院をお選びいただくことが最大の安心に繋がります。当院を受検された患者様を最優先に、誠心誠意、あなたにとっての最善の道をサポートさせていただきます。
🔍 関連記事
よくある質問(FAQ)
🏥 不安を、ひとりで抱えないために
結果を待つ間の苦痛は、言葉では表せないほど重いものです。
私たちは正確性と心の安全を最優先に、ご夫婦の決断を全力でサポートします。
参考文献・ガイドライン
- [1] 厚生労働省「NIPT等の出生前検査に関する専門委員会報告書」 [公式サイト]
- [2] 日本産科婦人科学会「母体血を用いた出生前遺伝学的検査(NIPT)に関する指針(改訂)」 [PDF]
- [3] ACOG (American College of Obstetricians and Gynecologists). Screening for Fetal Chromosomal Abnormalities. Practice Bulletin No. 226. [ACOG]
- [4] 母体保護法(昭和二十三年法律第百十四号)※人工妊娠中絶の要件と期間に関する法的根拠 [e-Gov法令検索]
関連記事