目次
破水したかも?シャワーはNG?今すぐやることと見分け方
医師として30年以上の経歴の中で、のべ10万人以上のご家族の意思決定をサポート。
「破水かも?」と感じたときに、まず確認すべきポイントが整理できます。
- ➤破水の種類(前期破水・早期破水・適時破水・高位破水)の違い
- ➤尿漏れ・おりものとの見分け方(量・色・におい・止められるか)
- ➤破水したときの正しい行動(シャワーNGの理由・受診の目安)
- ➤救急車を呼ぶべき緊急サイン(大量出血・強い痛みなど)
- ➤妊娠週数ごとの対応の違いと、落ち着いて判断するための基礎知識
「迷ったら、まず病院に連絡」が基本です。シャワーで流して確認するのはNGです。
- ➤入浴・シャワー・温水便座は使わない(感染リスクを上げないため)
- ➤清潔なナプキン(またはタオル)を当てて量・色を確認する
- ➤妊娠週数・出産予定日・流れ出た状況をメモして病院へ連絡する
- ➤徒歩や電車は避ける(車・タクシーで移動し、できるだけ安静に)
救急車を検討するサイン
大量出血/赤ちゃんの頭やへその緒が見える・触れる/強い腹痛や激しい頭痛で動けない、のいずれかがある場合は救急要請を含めてすぐ相談してください。
「これ、破水かも?」と感じたとき、多くの方がまず検索します。破水とは卵膜が破れ、羊水が外へ流れ出る状態のことです。ただし、すべてが同じ破水ではありません。大量に一気に出ることもあれば、少量が続くだけのケースもあります。
さらに、陣痛が始まってから起こる場合もあれば、陣痛がない状態で起こることもあります。自己判断で様子を見ると感染リスクが高まるため、「迷ったら連絡」が基本です。この記事では、破水の種類、尿漏れやおりものとの違い、今すぐ取るべき行動を順番に整理します。
破水とは?卵膜が破れ羊水が流出すること
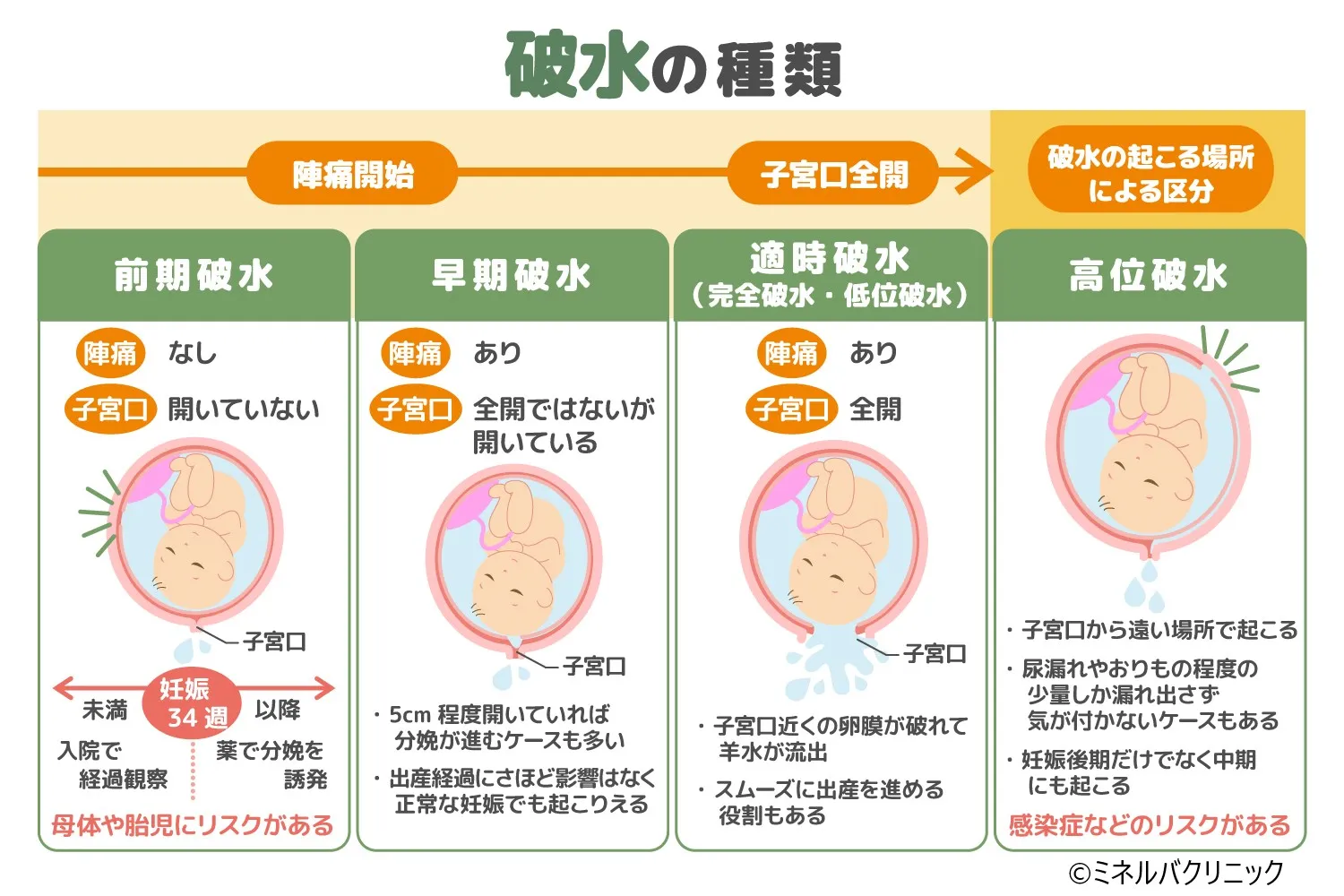
破水とは胎児を包んでいる卵膜が破れ、母体の外に羊水が流れ出ることです。破水というと、お産のときに一気に流出するイメージがあるものの、実は陣痛よりも前に破水するケースや、少量ずつ羊水が流れ出るケースもあります。疑わしい場合はすぐに対処できるよう、まずは破水の種類を確認しましょう。
前期破水
前期破水とは、陣痛がなく、子宮口も開いていない状態で起こる破水のことです。適時破水や早期破水と異なり、分娩が開始される前の破水のため、感染症のリスクや胎児の健康リスクも高まるため注意が必要な状態です。
前期破水は妊娠週や胎児の発育状況により対処方法が異なり、妊娠34週以降で自然に陣痛がない場合、薬で誘発して分娩を行うケースが多くなります。
妊娠34週未満の前期破水であれば、分娩を遅らせる必要があるため、入院により経過観察が必要です。
前期破水はリスクが大きいため、速やかにかかりつけ医の受診が必要です。
早期破水
早期破水とは、陣痛はあるものの、子宮口が全開になる前に起こる破水のことです。早期破水は次に解説する前期破水の一部ですが、出産の経過にそれほど大きな影響はないため、区別して呼ばれています。
特に、5cm程度子宮口が開いた状態で早期破水が起きれば、その後の分娩が促進されるケースも多く、分娩が進まない場合は、医療機関で適切な処置が取られます。
なお、早期破水は正常な妊娠でも十分起こりえます。自宅などに居るときは落ち着いて対処し、速やかに病院に向かいましょう。
適時破水
陣痛があり、子宮口が全開になる段階にかけて起こる破水です。完全破水や低位破水と呼ばれることもあります。
卵膜の子宮口に近い部分(低位)が子宮収縮の内圧と、胎児の頭に押されることで破れて羊水が流出します。適時破水時に流れ出た羊水は出産をスムーズに進める役割も果たしています。
出産できる環境が整っている場所であれば、適時破水をしても問題はありません。しかし、外出先などであれば、出産のためすぐに医院を受診しましょう。
高位破水
破水は起こる場所でも以下のように区分されます。
低位破水:
子宮口付近で起こる破水で羊水が一気に流出する。完全破水とも呼ばれる。正常な破水の多くは低位破水に該当する
高位破水:
子宮口から離れた場所で起こる破水。羊水が少量ずつしか漏れ出さないため、破水に気が付かないこともある
高位破水の場合、卵膜に傷がつき羊水が漏れ出すものの、少量のため気が付かないケースも多くあります。また、妊娠後期だけでなく、中期に起きる点も特徴です。
尿漏れやおりものと見間違うこともあるものの、感染症や羊水過少などのリスクが大きいため判断できないときは病院を受診しましょう。
少量でも破水?こんなケースは要注意
「これだけで破水?」と迷いやすい例
- ナプキンがうっすら湿る程度が数時間続く
- チョロチョロと水が出る感覚が止まらない
- 立ち上がったときだけ水が出る
- 一度出たあとも、下着が何度も湿る
高位破水では、卵膜の高い位置に小さな裂け目ができ、少量の羊水が持続的に漏れ出すことがあります。大量に流れ出るとは限らず、「おりものが増えたのかな」と感じる程度のこともあります。
重要なのは「量の多さ」よりも止まるかどうかです。自分の意思で止められない水分が繰り返し出る場合は、少量でも破水の可能性があります。
自己判断が難しい場合は、夜間でも遠慮せず医療機関へ連絡してください。尿漏れだったとしても問題はありませんが、破水を放置することは感染リスクを高めます。
破水が起こる時期

通常の破水は正期産の時期に起き、その後分娩に至ります。しかし、高位破水などは妊娠中期でも起きる恐れがあり、「破水=妊娠後期」と理解するのは適切ではありません。破水の種類別に起きやすい時期を解説します。
正常な破水は正期産の時期に起こる
正期産とは、妊娠37週から妊娠42週未満の出産であり、正常な破水がおきる時期でもあります。また、適時破水は分娩第1期から第2期の子宮口が全開大になるまでの間に起こります。
とはいえ、お産の進み方には個人差があり、さらに経産婦でも毎回同じとは限りません。3割程度の妊婦さんは分娩第1期よりも前に破水し、その後に陣痛があり、分娩に至ることがほとんどです。このときの破水は早期破水に分類されます。
妊娠37週未満での破水
妊娠37週未満では前期破水が起こる可能性があります。特に、妊娠22週から妊娠37週未満の出産は早産に分類されるため、前期破水の程度によっては切迫早産になる可能性も高くなります。
なお、妊娠37週未満での破水では、先述の通り、胎児の状況により対処方法が異なります。
早産の治療では、子宮の収縮を抑える子宮収縮抑制薬の使用や、子宮の出口部分を縛る頸管子宮頸管縫縮術を行う場合もあります。
妊娠中期の破水
妊娠16週~27週の中期でも、破水する恐れはあります。この時期の破水は重い荷物を持ち上げるなどして腹圧がかかり、卵膜の弱い部分から羊水が流出する「高位破水」が多い時期です。
とはいえ、卵膜は脱落膜・絨毛膜・羊膜の3層からなり、簡単に破れるものではありません。しかし、感染症や生活習慣などの要因により、高位破水が起こりやすくなっているケースもあります。下着に水分が付着するときは注意深く確認しましょう。
破水の見分け方

妊娠中は無意識の尿漏れ、水っぽいおりものなど、破水と見分けのつかない水分の流出も多くあります。見分ける方法としては、尿はアンモニア臭があり、水っぽいおりものは若干の粘りがある点です。
チェックで判断:破水・尿漏れ・おりものの違い
※破水は感染予防のため、自己判断で様子見を続けないことが大切です。「尿漏れだったら恥ずかしい」と感じる方も多いですが、医療機関ではよくある相談です。
しかし、自己判断できるほどの違いがないケースもあるため、確認しても分からないときは念のため病院を受診しましょう。破水の見分け方を解説します。
流出時の特徴
それぞれの流出時の特徴は以下のとおりです。
Q. 破水すると「パン!」と音がするって本当?
A. そう感じる方もいますが、全員ではありません。卵膜が破れるタイミングや場所、羊水の量によって体感はさまざまです。
「パン/ポンという音がした」「何かが弾けた感じがした」と表現する方もいれば、音や衝撃がまったくなく、チョロチョロと湿るだけの方もいます(高位破水など)。
つまり、音がしない=破水ではないとは言えません。量が少なくても続く場合は、迷わず医療機関に相談しましょう。
破水
前期破水などは、膣から一気に羊水が流出します。妊婦さんの中には「パン!」という音や衝撃を体に感じる人もいます。
高位破水は少量の水分が止まらずに流れ続けることがあります。
尿漏れ
くしゃみや咳など、膀胱を圧迫した際に尿道から流出します。また、流出時に自分の意思で止められるのも特徴です。
おりもの
粘液のあるものから、サラサラの水状のものまで、流出の仕方は個人差が大きくなります。
見た目や色
見た目や色の違いは以下の通りです。
破水
サラサラの水状で、無色透明なことが多いものの、若干白濁している、黄色かがっていることもあります。
尿漏れ
無色透明から黄色が多く、サラサラの水状です。
おりもの
透明に近いか、白っぽい、または黄色がかっている、茶色が混ざるなど、個人差が大きくなります。液状であっても若干のネバつきがあります。
におい
においの違いは以下のとおりです。
破水
まったく無臭の人もいれば、若干の生臭さや、甘酸っぱいニオイを感じる人もいます。
尿漏れ
アンモニア臭が特徴です。尿漏れ直後はにおいが薄いケースもあります。
おりもの
においは少ないものの、酸っぱい、もしくは甘酸っぱいにおいがします。
破水したときの対処法

破水したときは慌てずに、すぐにかかりつけ医に連絡して指示を仰ぎましょう。また、破水直後は胎児が外界と接する状態にあるため、感染症のリスクが高まります。羊水が気になっても入浴・シャワー・温水便座の使用は厳禁です。
⚠ すぐに医療機関へ連絡・受診すべきサイン
- 羊水が緑色・茶色(胎便混濁の可能性)
- 血が多く混じる(生理のような量の出血)
- 胎動が急に少ない/感じない
- 発熱(38℃前後以上)や悪寒がある
- 強い腹痛・頭痛・気分不良がある
羊水は通常、透明〜やや白濁しています。緑色や濁りが強い場合は、赤ちゃんの状態確認が必要になることがあります。
シャワーや入浴は厳禁
破水後の注意点を紹介します。
羊水で体が濡れているからといって、シャワーや温水便座で洗い流すのは厳禁です。胎児が外界に接していて、細菌に感染するリスクが非常に高いためです。また、羊水が漏れ出すため、動き回るのもよくありません。
高位破水も感染リスクがあるので、シャワーや入浴をしてはいけません。尿漏れやおりものと見分けがつかなければ病院に連絡しましょう。
かかりつけ医に連絡する
破水したらすぐにかかりつけ医に連絡しましょう。破水後は入院が必要なため夜間や休日でも翌日の開院日を待たずに連絡します。
連絡の際は、妊娠週数・出産予定日・破水時の状況などを伝えるとスムーズです。
📞 そのまま読める「電話テンプレ」
色は(透明/白っぽい/黄色/緑色など)、量は(大量/少量が続く)です。
お腹の痛みは(ある/ない)、胎動は(感じる/少ない気がする)です。
受診したほうがよいでしょうか。」
夜間でも連絡して問題ありません。尿漏れだったとしても、医療機関ではよくある相談です。遠慮せず確認してください。
「どれくらい急ぐ?」破水後の目安(時間の考え方)
結論:迷ったら「今すぐ連絡・できるだけ早く受診」です
- 破水が疑われた時点で、まず医療機関に電話して指示を受けます(夜間・休日でも同じです)。
- 移動は徒歩や電車ではなく、できるだけ安静にして車・タクシーで向かいます。
破水は、卵膜が破れて子宮内が外界とつながりやすくなる状態です。そのため、時間がたつほど感染リスクが上がりやすく、「様子見で翌朝まで待つ」よりも、まず連絡して方針を確認するのが安全です。
破水したのに陣痛がこないのは異常?
破水した直後に陣痛が始まる方もいれば、しばらく陣痛が来ない方もいます。これは珍しいことではありません。ただし、陣痛がない場合でも破水そのものの管理(感染予防・母子の状態確認)が必要なため、自己判断で自宅待機を続けるのは避けてください。
連絡時に伝えるとよい情報(メモ用)
- 妊娠週数(わからなければ出産予定日)
- いつから、どのくらいの量が出ているか(大量/少量が続く)
- 色(透明/白っぽい/黄色っぽい/緑色/血が混じるなど)
- におい(尿っぽいか、そうでないか)
- 胎動の有無、腹痛・発熱・出血の有無
病院からの指示が出たら、それに従って早めに受診してください。もし「大量出血」「強い腹痛」「へその緒が触れる・見える」などがあれば、ためらわず緊急対応を検討します。
清潔なタオルで羊水を拭き取る
破水した後はタオルで水分を拭き取り、清潔な下着や衣類にとりかえて、ナプキンをあてましょう。水分の流出が多いならタオルを腰に巻き、できるだけ安静にします。
車で移動し病院へ
病院にはタクシーを手配したり、家族に車を運転してもらったりして向かいましょう。なお、タクシー会社によっては破水時の対応が難しいケースもあります。そのため、「陣痛タクシー」のように、陣痛・破水など、出産時の対応ができるタクシー会社を事前に確認しておくのがおすすめです。
また、病院が近いからと歩いて行ったり、公共交通機関を利用したりするのも、危険なため控えましょう。
救急車は呼んでもいいの?
通常、破水の際に救急車を呼ぶ必要はありません。また、破水だと思ったら尿漏れだったなど、勘違いであるケースもあるため、できるだけタクシーなどを利用しましょう。
しかし、以下のように緊急性が高く、母子ともに危険が予想される状況では救急車の手配が必要です。
- ・破水だけでなく大量に出血している
- ・赤ちゃんの頭やへその緒が出ている
- ・激しい頭痛や腹痛があり動けない
なお、上記の状態を病院に伝えた場合、救急車を手配されるケースもあります。状態が思わしくないときは、必ず伝えましょう。
病院では検査や出産の準備をする
病院に到着したら、破水かどうか検査し、破水であれば、抗生剤の投与などで感染症を防ぎます。正期産であれば、陣痛が起こり出産となるケースがほとんどです。
陣痛がこなければ陣痛促進剤を使用する、前期破水であれば適切な処置を行うなど、母子の状況により対応方法は異なります。
よくある質問(FAQ)
Q1. 少量でも破水の可能性はありますか?
はい、あります。高位破水では一気に大量に出るのではなく、少量がチョロチョロと続くことがあります。自分の意思で止められない水分が繰り返し出る場合は、量が少なくても医療機関へ連絡してください。
Q2. 破水か尿漏れか分からない場合はどうすればいいですか?
迷った場合は医療機関に相談するのが基本です。尿漏れだったとしても問題はありません。破水を放置することのほうが感染リスクを高めます。
Q3. 破水したらシャワーで確認してもいいですか?
いいえ。破水後は子宮内が外界とつながりやすくなるため、感染リスクが高まります。シャワー・入浴・温水便座の使用は避けてください。
Q4. 破水したのに陣痛が来ません。大丈夫ですか?
破水直後に陣痛が始まらないことは珍しくありません。ただし、陣痛がなくても破水の管理は必要です。自己判断で様子を見続けず、必ず医療機関の指示を受けてください。
Q5. 破水すると「パン」と音がしますか?
音や衝撃を感じる方もいますが、感じない方もいます。音がしないからといって破水ではないとは言えません。出方や持続性で判断することが重要です。
Q6. 羊水が緑色だった場合は危険ですか?
緑色や濁りが強い場合は、胎便混濁の可能性があり、赤ちゃんの状態確認が必要になることがあります。すぐに医療機関へ連絡してください。
Q7. 夜中でも病院に電話していいのでしょうか?
はい。破水が疑われる場合は夜間や休日でも連絡してください。遠慮する必要はありません。医療機関では日常的に対応しています。
Q8. どんな場合に救急車を呼ぶべきですか?
大量出血、赤ちゃんの頭やへその緒が見える・触れる、強い腹痛や激しい頭痛で動けない場合は緊急性があります。医療機関の指示に従い、必要であれば救急要請を検討してください。
【まとめ】破水かも?迷ったら「連絡」が正解です
破水は「大量に出る」とは限りません。少量でも、止められない水分が続く場合は破水の可能性があります。
- シャワー・入浴はしない
- 清潔なナプキンを当てて状況を確認
- 夜間でも医療機関へ連絡
- 大量出血・強い痛み・胎動減少は緊急
「尿漏れだったら恥ずかしい」と迷う必要はありません。医療機関では日常的な相談です。
迷ったら、様子を見るより連絡を。
それが、赤ちゃんを守るいちばん安全な選択です。