目次
羊水検査陽性での中絶から次の妊娠へ
不安なあなたへ専門医が解説
📍 クイックナビゲーション
待望の妊娠から一転、クアトロ検査や羊水検査での陽性告知。中期中絶という心身ともに過酷なご経験をされたご夫婦の深い悲しみは、決して言葉で表現し尽くせるものではありません。「次も同じ結果になったら…」という恐怖から、次の妊娠に踏み出せずにいる方も多いことでしょう。臨床遺伝専門医として多くのご家族に伴走してきた立場から、医学的な事実と、早期に安心を得るための具体的な選択肢を丁寧にお伝えします。
Q. ダウン症とわかり中絶を経験しました。次も繰り返すのではと怖いです。
A. 多くの場合、反復リスクは上がりません。
ダウン症(21トリソミー)の約95%は、受精時の偶然の染色体の変化(新生突然変異)によるものであり、ご夫婦の遺伝的な体質に問題があるわけではありません。次の妊娠では9週から受けられる新型出生前診断(NIPT)を活用することで、極めて早期に高い精度の安心を得ることが可能です。
- ➤突然の宣告 → クアトロ検査陽性のパニックから確定診断(羊水検査)へ
- ➤中期中絶の過酷さ → 陣痛を伴う出産と心のダメージの理解
- ➤次への不安 → 染色体異常の反復リスクの正しい医学的知識
- ➤早期の安心 → 妊娠9週からのNIPTという具体的な次の一手と当院のサポート
1. クアトロ検査陽性の「その後」:突然の宣告から羊水検査へ
長く不妊治療を乗り越え、待ち望んだ妊娠。周囲の家族が次々と子どもを授かり、ようやく自分たちにも訪れた喜びは、まさに「天にも昇るような気持ち」だったことでしょう。しかし、妊娠16週頃に何気なく受けたクアトロ検査(母体血清マーカーテスト)の結果が、その幸せを一変させることがあります。
【医学的メカニズム】クアトロ検査は、母体の血液中の4つの成分(AFP、hCG、uE3、インヒビンA)の濃度と年齢などを掛け合わせて「確率」を出すスクリーニング検査です。「1/24」といった高い確率が出た場合、それが本当に染色体異常(ダウン症など)なのかを確認するためには、羊水検査などの「出生前の確定診断」に進む必要があります。
「偽陽性であってほしい」という祈りと、羊水検査への恐怖
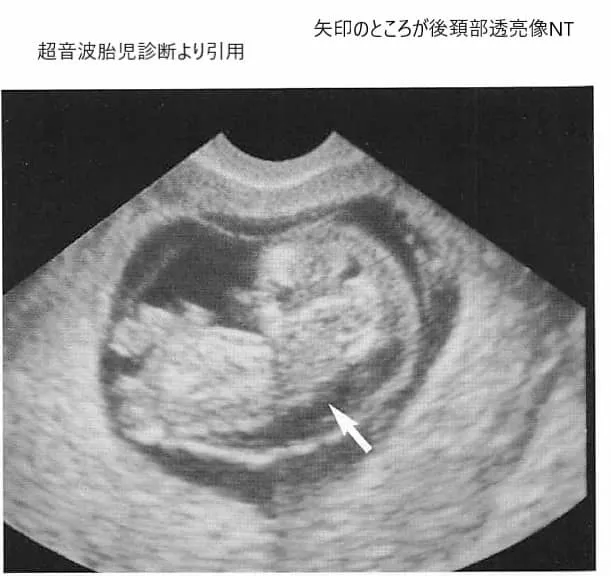
クアトロ検査で陽性となった後、ご夫婦は羊水検査が受けられる18週頃まで、生きた心地のしない日々を過ごします。クアトロ検査は確定診断ではないため「偽陽性」の可能性も残されています。そのため、エコー検査のたびに「胎児の首の後ろに浮腫(むくみ)はありませんか?」「心臓に異常はありませんか?」と医師の表情を窺い、ネットで必死に情報を検索する方が少なくありません。
そして迎える羊水検査。お腹に長い針を刺す恐怖と、ごくわずかとはいえ流産のリスク(約1/300)を抱えながら検査を受け、さらにGバンド法(染色体の数を調べる検査)やマイクロアレイ法などの結果が出るまで約2週間、文字通り針のむしろに座るような時間を過ごすことになります。
🔍 関連記事
2. 羊水検査での確定診断と、中期中絶という過酷なご経験
数週間後の羊水検査の結果が「ダウン症陽性」と確定したとき、ご夫婦は「産むか、諦めるか」という人生最大の決断を迫られます。倫理的な葛藤、上の子への影響、経済的な不安など、夫婦で涙を流しながら長い話し合いの末、中期中絶を選ばれるご夫婦もいらっしゃいます。
【医学的事実と母体への負担】日本の法律(母体保護法)において、人工妊娠中絶が可能な期間は「妊娠21週6日まで」と厳格に定められています。妊娠12週以降から21週6日までに行われる処置は「中期中絶」となり、初期のような手術ではなく、ラミナリア等で子宮口を広げ、陣痛促進剤を使用して「通常の出産と全く同じ方法」で赤ちゃんを分娩します。これは母体にとって計り知れない身体的・精神的ダメージを伴います。
産声のないお産と、置き去りにされる「心のケア」
中絶のために入院する病棟は、多くの場合、通常の産科病棟です。隣の部屋からは元気な赤ちゃんの泣き声や、出産を控えた幸せそうな妊婦さんの声が聞こえてきます。その中で、何時間も陣痛に耐え、自分から赤ちゃんの命を絶つための分娩を行うのです。
退院後も過酷な現実は続きます。赤ちゃんが亡くなっていても、母体は「出産した」と認識するため、胸が張り、母乳が出ることがあります。産声のないお産を終え、心のケア(グリーフケア)が十分に行われないまま、ただ事務的に退院手続きを済ませて産婦人科を後にしなければならないケースも少なくありません。「どうして私だけがこんな目に遭うの?」という絶望感は、決して一人で抱えきれるものではありません。
3. 「次も同じ結果になったら…」深い悲しみと反復リスクへの不安
退院後、水子供養などを経て少しずつ時間薬で心を落ち着かせようとしても、「私はもう健康な赤ちゃんを授かれないのでは?」「次もまたダウン症だったらどうしよう…」という恐怖がトラウマとなり、次の妊娠に踏み出せない方は非常に多いです。ここで、医学的な真実をお伝えします。
結論から言うと、一度ダウン症の赤ちゃんを妊娠したからといって、次もダウン症を繰り返す(反復する)確率は、多くの場合上がりません。
ダウン症の約95%は「標準型(21トリソミー)」と呼ばれ、精子や卵子が作られる過程での細胞分裂のエラー(新生突然変異)によって偶然起こります。ご夫婦のどちらかに遺伝的な原因があるわけではないため、次の妊娠で繰り返す確率は、年齢に応じた一般的な確率と同等です。ご両親のどちらかが保因者である「転座型ダウン症」は全体の数%に過ぎません。(※ご不安な場合は、ご夫婦の染色体検査(Gバンド法)を受けることで転座の有無を確認できます。)
父親の年齢と新生突然変異の関係
一般的に染色体異常は「母体の年齢」との関連がよく知られていますが、一方で「単一の遺伝子」に起こる新生突然変異においては、お母様ではなくお父様の年齢が上がることで精子の変異リスクが上昇する疾患が多数存在します。(軟骨無形成症や、重度な合併症を伴う症候性自閉症の原因となる遺伝子変異など)。
精子は毎日細胞分裂を繰り返して作られるため、加齢とともにDNAのコピーミス(変異)が蓄積しやすくなるためです。

(父親由来の遺伝子変異が子へ伝わるイメージ)
🔍 関連記事
4. 早期に安心を得るために。妊娠9週から受けられる新型出生前診断(NIPT)
「またあの辛い経験をするのは耐えられない」と悩まれるご夫婦へ、私たち臨床遺伝専門医がご提案できる強力な選択肢があります。それが、妊娠9週という極めて早期から受けられる新型出生前診断(NIPT)です。
【早期検査の絶大なメリット】16週のクアトロ検査を待ち、18週で羊水検査をし、20週で中期中絶をする…というスケジュールの遅さが、母体を身体的・精神的に追い詰めます。NIPTなら9週で採血のみで受検でき、流産リスクもゼロです。早期に赤ちゃんの染色体異常の可能性を知ることで、落ち着いてその後の準備を進めることができます。万が一の場合でも、早期に診断がつけば初期中絶(日帰り手術など)の選択肢も生まれ、母体への負担を劇的に抑えることができます。
5. 圧倒的な検査精度と、ミネルバクリニックのサポート体制
当院では、一般的な「3つのトリソミー(13, 18, 21番)」だけを調べる検査にとどまらず、より広範囲の異常を非常に高い精度で検出するプランを提供しています。当院で採用しているCOATE法(SNP法とターゲット法の融合)を用いた「NEWプレミアムプラン」や「ダイヤモンドプラン」は、従来は偽陽性が多かった「微細欠失」においても、陽性的中率が >99.9% という極めて高い精度を誇ります。
- ➤NEWプレミアムプラン:常染色体トリソミー(6種: 13, 15, 16, 18, 21, 22)、性染色体異数性(4種: 45,X / 47,XXX / 47,XXY / 47,XYY)、微細欠失(12領域: 1p36, 4p16, 22q11.2ディジョージ症候群など)をカバーします。微細欠失の積算リスクは約1/1000です。※同じ領域でコピー数が増える「重複」も検出されることがあり、その意味づけは遺伝カウンセリングで詳しく説明します。
- ➤ダイヤモンドプラン:上記プレミアムの全範囲に加え、前述した父親の高齢化に伴う「単一遺伝子疾患(56遺伝子)」まで網羅します。(※積算リスクは約1/600ですが、当院では1/60人の方が陽性となっています。重度の合併症を伴う症候性自閉症の原因遺伝子も多数含みます)
⚠️ 重要:追加費用を心配させない「トリプルリスクヘッジ」の制度
NIPTで陽性となり、確定診断(羊水検査・絨毛検査)に進む場合、当院では互助会(8,000円・強制加入)により、羊水検査費用が上限なしで全額補助されます。過去の辛い経験から「もしまた陽性だったら、確定検査の費用負担が…」と金銭的な不安を抱えるご夫婦を、徹底的にお守りする制度です。また、再検査が必要と分かったのに流産して検体を提出できなかった時のための「安心結果保証制度(6,000円・強制加入)」も備えています。
よくある質問(FAQ)
🏥 不安を、ひとりで抱えないために
過去の辛いご経験から、次の妊娠に恐怖を感じるのは当然です。
私たちは正確性と心の安全を最優先に、あなたが納得のいく「正解」を見つけるサポートをいたします。