目次
- 1 ダウン症エコー指摘されない確率と所見22
- 1.1 1. ダウン症(21トリソミー)とは
- 1.2 2. エコーでダウン症が指摘されない確率と理由
- 1.3 3. 妊娠週数別:ダウン症の特徴が見えるタイミング
- 1.4 4. ダウン症のエコー所見22選|画像と詳細解説
- 1.4.1 1. 項部透過像(NT肥厚)
- 1.4.2 2. 単一臍帯動脈(SUA)
- 1.4.3 3. 鼻骨低形成・欠損
- 1.4.4 4. 心奇形(心内膜床欠損など)
- 1.4.5 5. 十二指腸閉鎖(Double Bubble Sign)
- 1.4.6 6. 四肢短縮(大腿骨・上腕骨)
- 1.4.7 7. 脈絡叢嚢胞(CPC)
- 1.4.8 8. 口唇裂・口蓋裂
- 1.4.9 9. 巨舌症(大きな舌)
- 1.4.10 10. 小耳症(しょうじしょう)・低位耳(ていいじ)
- 1.4.11 11. 嚢胞性(のうほうせい)ヒグローマ
- 1.4.12 12. 肺低形成(はいていけいせい)
- 1.4.13 13. 胎児胸水(たいじきょうすい)
- 1.4.14 14. 食道閉鎖(しょくどうへいさ)
- 1.4.15 15. 高輝度腸管像(こうきどちょうかんぞう)
- 1.4.16 16. 臍帯ヘルニア(さいたいへるにあ)
- 1.4.17 17. 停留精巣(ていりゅうせいそう)
- 1.4.18 18. 非免疫性胎児水腫(ひめんえきせいたいじすいしゅ)
- 1.4.19 19. 軽度脳室拡大(けいどのうしつかくだい)
- 1.4.20 20. 心腔内輝点(しんくうないきてん:EIF)
- 1.4.21 21. 軽度腎盂拡大(けいどじんうかくたい)
- 1.4.22 22. サンダルギャップ
- 1.5 5. 4Dエコーならダウン症がわかる?
- 1.6 6. エコー検査とNIPTの比較|確実な検査を求める方へ
- 1.7 よくある質問(FAQ)
- 1.8 参考文献
ダウン症エコー指摘されない確率と所見22
Q. ダウン症はエコー検査で確実にわかりますか?
A. いいえ、エコー検査だけではダウン症を確実に診断することはできません。
ミネルバクリニックでNIPT陽性後に確定した方の9割以上はエコーで異常を指摘されませんでした。エコーはあくまで「形態(かたち)」を見る検査であり、「染色体そのもの」を診断するものではないためです。
- ➤エコーの限界:NIPT陽性確定者の90%以上がエコーで「順調」と言われている現実
- ➤指摘されない理由:妊婦健診は「発育確認」が主目的であり、微細な異常を探す検査ではない
- ➤特徴的な所見22選:NT肥厚、鼻骨低形成に加え、単一臍帯動脈やサンダルギャップ等
- ➤妊娠週数別の変化:12週のNTから中期以降の心奇形・消化器異常まで時期で異なる
- ➤より確実な検査:NIPTなら妊娠6週から検出率99%以上で検査可能
\ エコーだけの判断に不安がある方へ /
1. ダウン症(21トリソミー)とは
ダウン症候群(21トリソミー)とは、通常2本1組である第21番染色体が3本存在することで、身体的・知的発達に様々な特徴が現れる先天性の疾患です。染色体異常の中では最も頻度が高く、約700〜800人に1人の割合で発生します。
💡 医学用語解説:染色体(せんしょくたい)
人間の設計図(遺伝情報)が詰まった構造物です。通常は23対(計46本)ありますが、そのうちの特定の番号が1本多い状態を「トリソミー」と呼びます。
ダウン症の赤ちゃんには、心臓や消化器の疾患、特有の顔貌などの「形態的特徴」を伴うことが多いため、エコー検査が重要なスクリーニング手段となります。しかし、そのすべてがエコーで判別できるわけではありません。
2. エコーでダウン症が指摘されない確率と理由
【結論】 エコーだけでダウン症を否定することは不可能です。ミネルバクリニックのデータでは、NIPT陽性後にダウン症が確定した方の9割以上が、妊婦健診のエコーで「異常なし」とされていました。
なぜこれほどまでに「見逃し」が起こるのでしょうか。それには医学的な理由があります。
- ➤目的の違い:通常の健診エコーは「生存・発育」の確認であり、微細な「異常探し」ではない
- ➤ソフトマーカーの不確実性:ダウン症特有の所見(ソフトマーカー)は健常児にも見られることが多い
- ➤時期の制約:はっきりした奇形が現れるのは妊娠中期以降が多く、初期では判断が難しい
- ➤母体年齢の盲点:ダウン症児の8割は35歳未満のママから生まれており、油断が生じやすい
3. 妊娠週数別:ダウン症の特徴が見えるタイミング
ダウン症のエコー所見は、妊娠週数によって見えるものが大きく変わります。いつ、何に注目すべきかを解説します。
| 妊娠週数 | 注目されるエコー所見 | 発見確率(胎児ドック) |
|---|---|---|
| 11〜13週(初期) | NT(首のむくみ)、鼻骨の有無、静脈管血流 | 約50〜70% |
| 18〜22週(中期) | 心奇形、鼻骨短縮、単一臍帯動脈、十二指腸閉鎖 | 約60〜80% |
| 23週以降(後期) | 発育遅延、手足の短縮、羊水過多 | 約70〜80% |
4. ダウン症のエコー所見22選|画像と詳細解説
胎児ドックなどの精密検査で確認される、具体的な22の所見を解説します。これらは複数が合わさることでダウン症の疑いが強まりますが、単独では確定診断にはなりません。
💡 医学用語解説:ソフトマーカー
エコーで確認できる微細な特徴のこと。染色体異常がない胎児にも見られることがありますが、染色体異常がある場合に高い頻度で出現する「手がかり」となる所見です。
1. 項部透過像(NT肥厚)
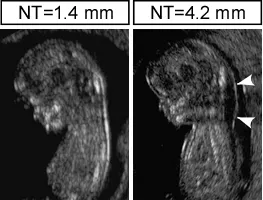
妊娠11〜13週に見られる赤ちゃんの首の後ろのむくみです。一般的に3mm以上で染色体異常のリスクが高まるとされます。
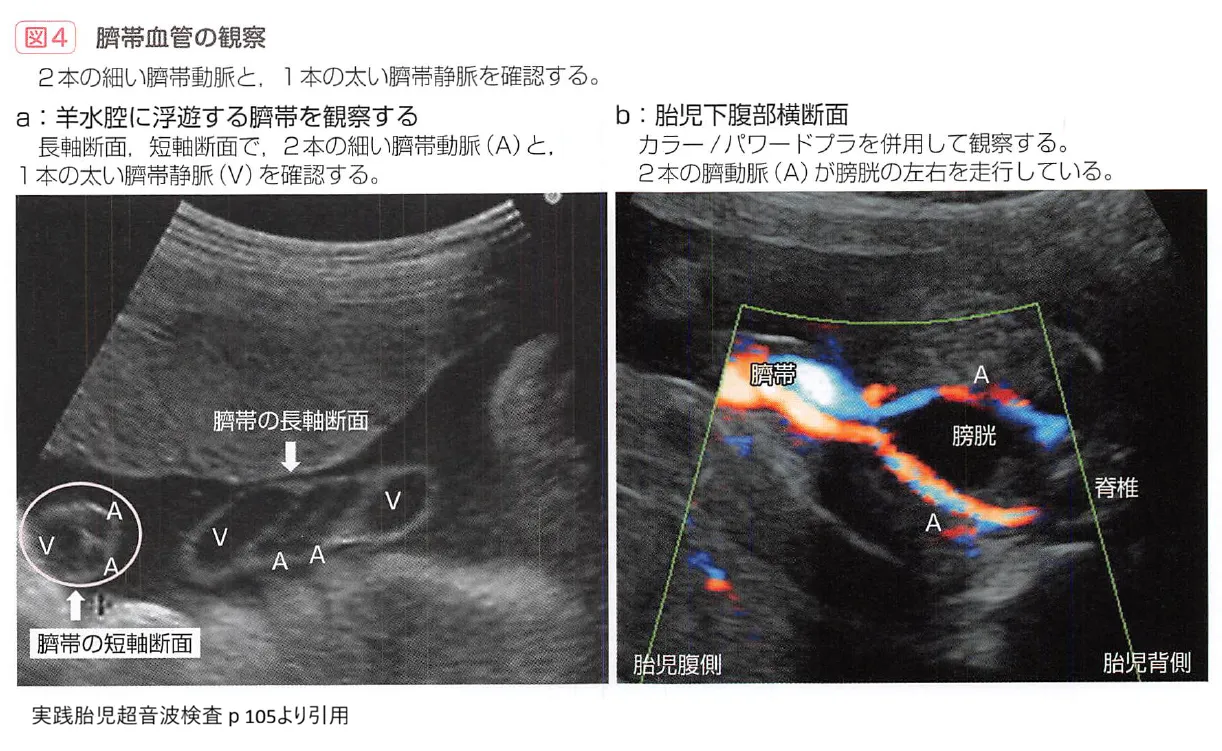
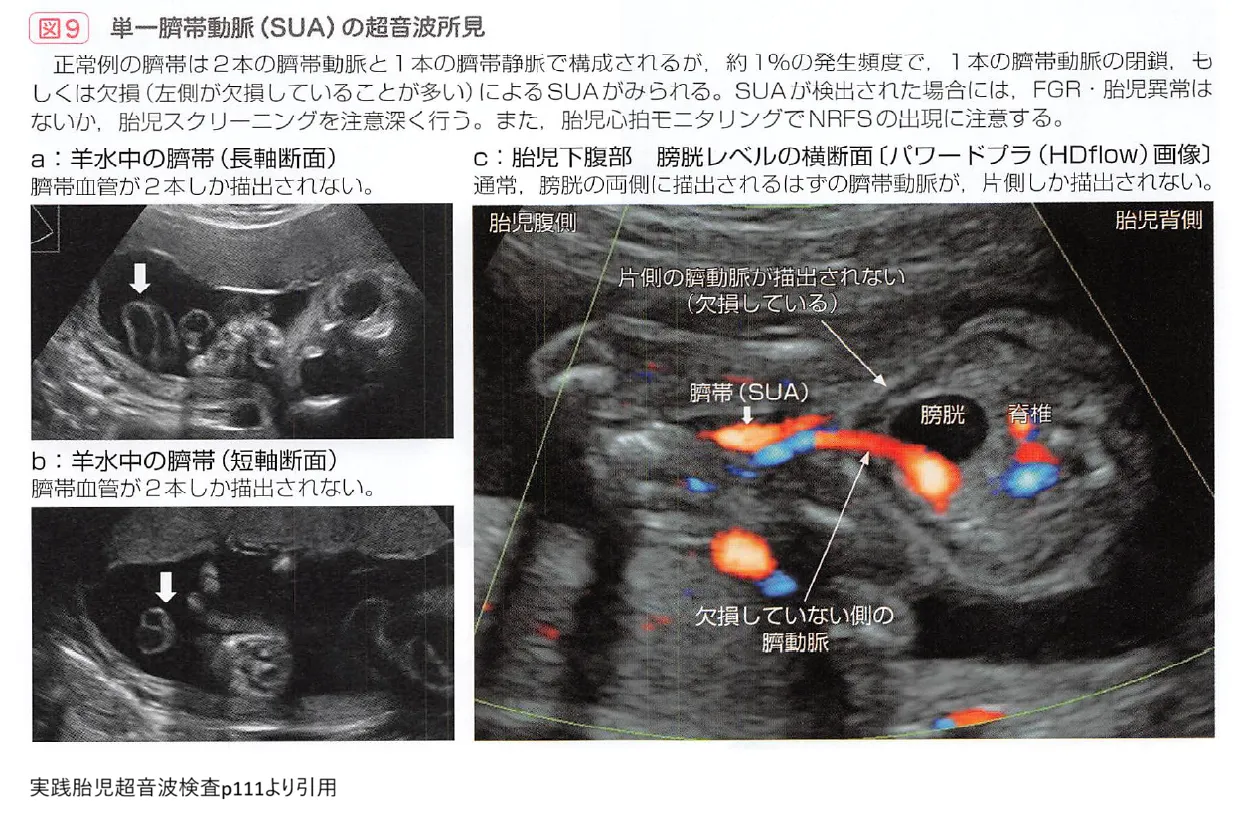
2. 単一臍帯動脈(SUA)
通常、へその緒には2本の動脈と1本の静脈がありますが、動脈が1本しかない状態を指します。ダウン症を含む染色体異常や、心臓・腎臓の奇形を合併するリスクが上昇します。
3. 鼻骨低形成・欠損
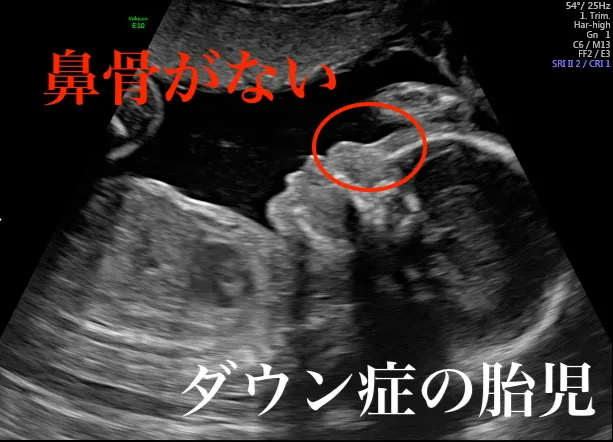
ダウン症児は顔立ちが平坦で鼻が低いため、エコーで鼻の骨が確認できなかったり、短かったりすることがあります。中期以降により鮮明に判別されます。
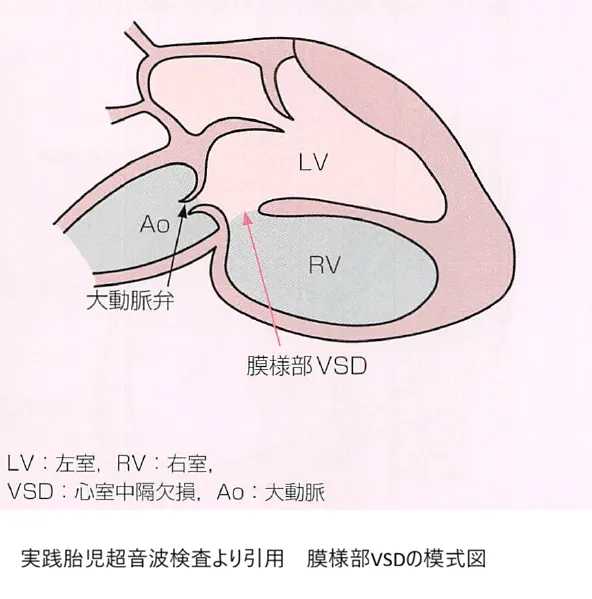
4. 心奇形(心内膜床欠損など)
ダウン症児の約50%に心臓の奇形が見られます。特に心内膜床欠損症(房室中隔欠損)や心室中隔欠損は、ダウン症に非常に特徴的な合併症です。
5. 十二指腸閉鎖(Double Bubble Sign)
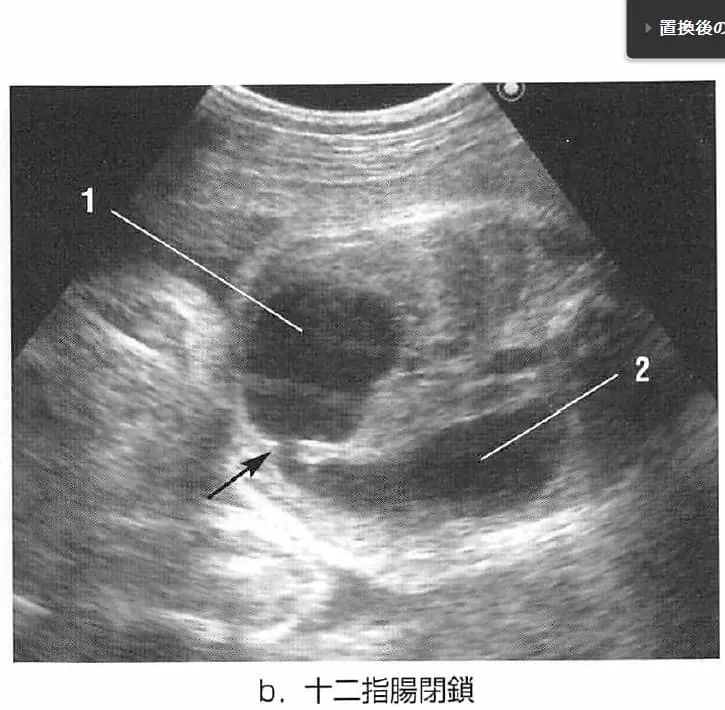
腸の一部が塞がっている状態で、胃と十二指腸に空気がたまり2つの泡(ダブルバブル)のように見えます。ダウン症児の約30%にみられる強力なサインです。
6. 四肢短縮(大腿骨・上腕骨)
ダウン症の赤ちゃんは、頭の大きさに対して腕の骨(上腕骨:HL)や太ももの骨(大腿骨:FL)が短くなる傾向があります。主に骨の成長が評価しやすくなる妊娠中期(18〜22週頃)の精密エコーで注目されます。
💡 どれくらい短縮するの?
エコーを見て明らかに異常だとわかるほど極端に短いわけではありません。週数の平均値と比べて「数ミリ〜1、2週分程度短い」というわずかな差(基準値の5パーセンタイル未満など)であることが大半です。
注意したいのは、手足の長さは両親の骨格(遺伝)の影響を大きく受けるという点です。特に日本人は欧米人と比べて元々大腿骨が短めに出やすいため、単に「パパやママに似て少し足が短めなだけの健康な赤ちゃん」であるケースも珍しくありません。そのため、この所見単独でダウン症と判断されることはなく、他のソフトマーカーと組み合わせて総合的に評価されます。
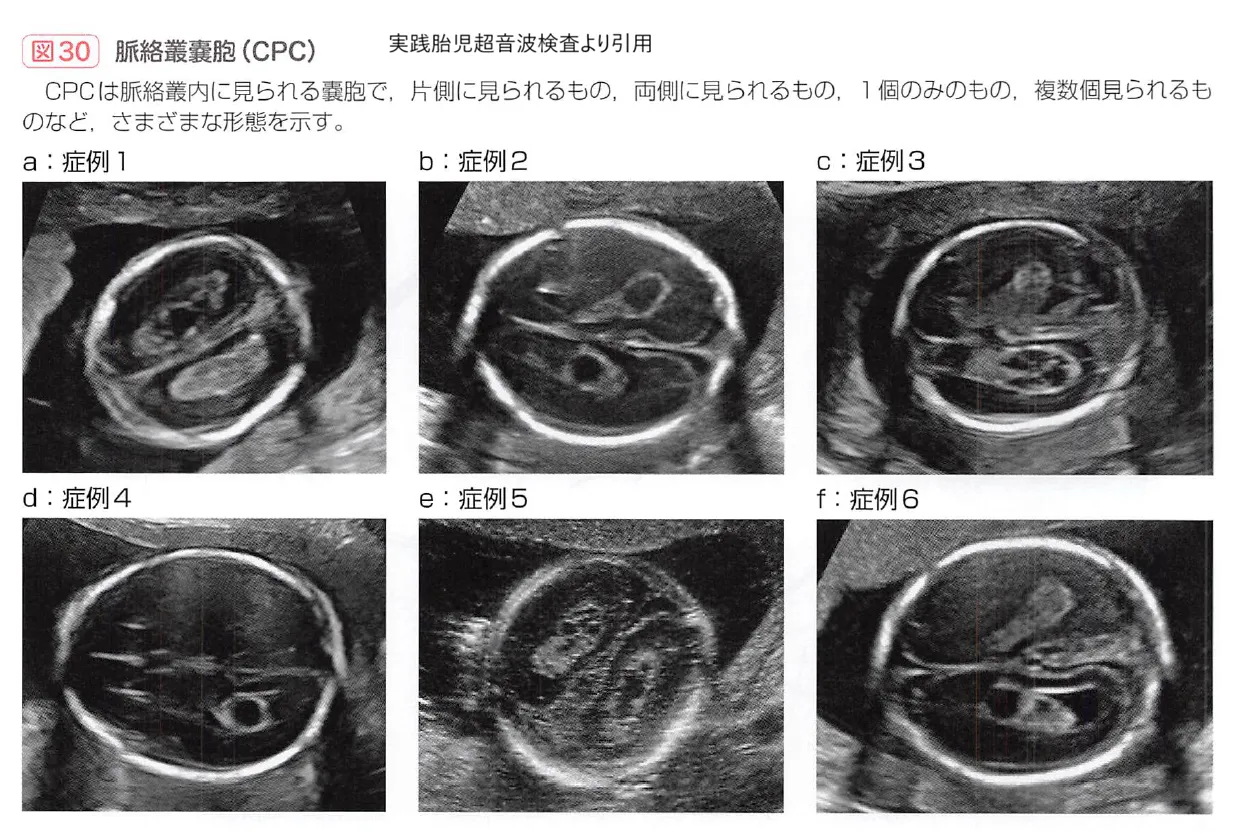
7. 脈絡叢嚢胞(CPC)
胎児の脳内に見られる小さな「水たまり(嚢胞)」のことです。主に妊娠中期(18〜22週頃)のエコー検査で発見されることがあります。
💡 医学用語解説:脈絡叢(みゃくらくそう)とは
脳の中にある「脳脊髄液(脳や脊髄を守るための水分)」を作り出す組織のことです。ここに一時的に液体がたまって水風船のようになったものが脈絡叢嚢胞です。脳の奇形や腫瘍ではないため、これ自体が赤ちゃんの知能や発達に直接的な悪影響を与えるものではありません。
ではなぜ注目されるかというと、染色体異常の「ソフトマーカー」の一つとして数えられるからです。特に18トリソミー(エドワーズ症候群)の胎児で多く見られますが、21トリソミー(ダウン症)の場合でも、見られない胎児に比べてリスクが約2倍に高まるとされています。
ただし、他の部位(心臓や手足など)に異常がない「単独のCPC」であれば、健康な赤ちゃんにも1〜2%の確率で見られます。また、その多くは脳の成長とともに妊娠後期(28週頃)までに自然に吸収されて消えていくため、過度に心配しすぎる必要のないケースも多々あります。
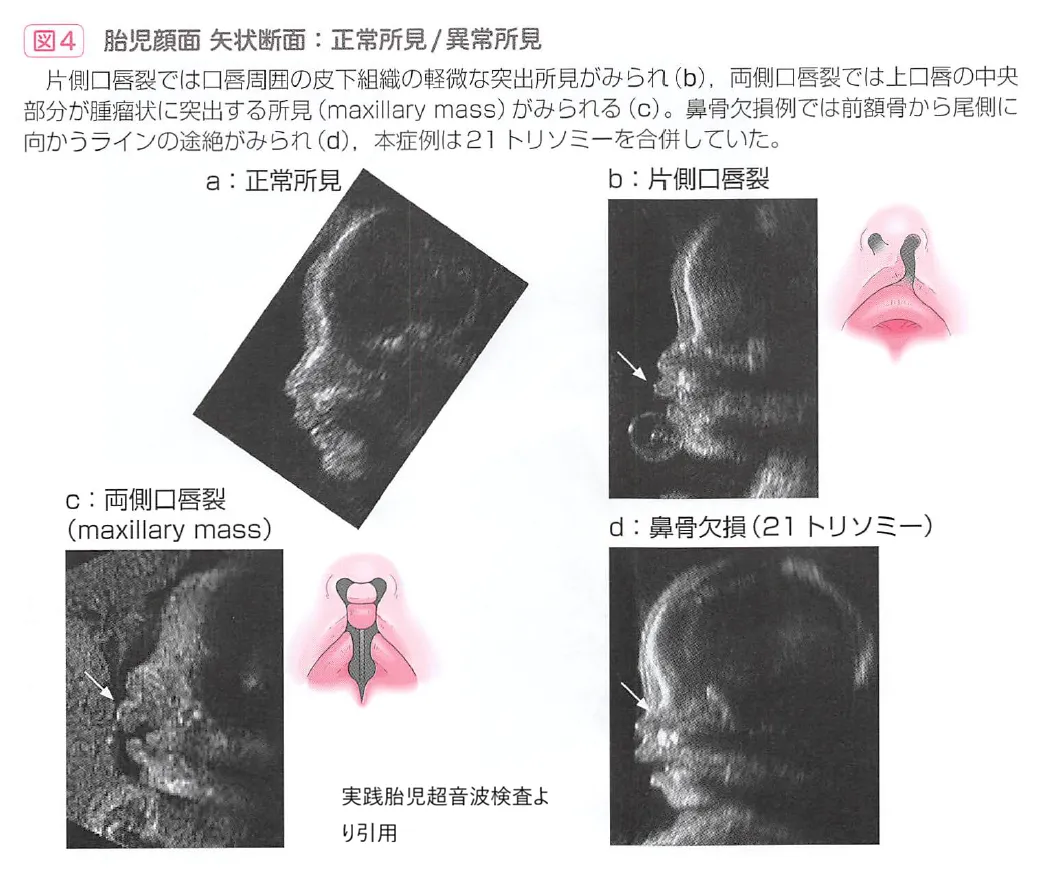
8. 口唇裂・口蓋裂
お顔の形成過程で、唇や上あごが完全にくっつかずに割れたままになる状態です。ダウン症の赤ちゃんの約2%に合併すると報告されています。
💡 医学用語解説:口唇裂と口蓋裂の違い
- 口唇裂(こうしんれつ):上唇(うわくちびる)の一部が裂けている状態です。お顔を正面から見るエコーで確認しやすくなります。
- 口蓋裂(こうがいれつ):お口の中の天井部分(口蓋)が塞がらず、鼻の空間と繋がってしまっている状態です。外見からはわかりにくいため、上の画像のように横顔のシルエット(矢状断)などの精密な顔面エコーで、上あごの骨のラインを確認して発見されます。
これらは染色体異常がない場合でも起こり得る形態異常ですが、エコーで発見された場合は、上の画像で示されているような「鼻骨の欠損」など他の所見が合併していないか、より慎重に観察が行われます。
9. 巨舌症(大きな舌)
舌が通常よりも大きく、お口の中に収まらずに外へ突き出ている状態(舌突出)がエコーで確認されることがあります。お顔の骨格や筋肉の発達が評価しやすくなる、妊娠14〜26週頃から確認が可能になります。
💡 なぜダウン症の赤ちゃんは舌が出やすいの?
- 筋肉の緊張低下:ダウン症の赤ちゃんは全身の筋肉が柔らかいという特徴があり、口周りや舌の筋肉も緩みやすいため、舌が自然と前に出やすくなります。
- お口の空間が狭い:あごの骨の発達がゆっくりでお口の中の空間が相対的に狭いため、舌そのものが巨大というよりも「お口に対して舌が大きい(相対的巨舌)」ことで外に押し出されているケースも多くあります。
※元気な赤ちゃんでも羊水を飲むタイミングなどで一時的に舌を出すことはありますが、エコー検査中に「常に舌が出たままになっているか」が重要なチェックポイントとなります。
10. 小耳症(しょうじしょう)・低位耳(ていいじ)
耳の形が通常より小さかったり(小耳症)、耳のついている位置が通常より低かったり(低位耳)する状態です。精密な胎児エコーにおいて、外耳の長さが週数ごとの基準値の0.8倍以下の場合は、染色体異常のリスクが高まるとされています。
💡 なぜ通常のエコーでは指摘されにくいのか?
実のところ、胎児の「耳の形や大きさ」をエコーで正確に測ることは非常に困難です。赤ちゃんがちょうど横を向いてくれないと耳全体は描出できませんし、通常の妊婦健診のエコーは「内臓の成長や心拍」の確認が最優先です。そのため、耳のミリ単位のサイズまで詳細にスクリーニングされることは稀であり、見逃されやすい部位の筆頭とも言えます。
ダウン症の赤ちゃんは、お顔全体が平坦で小さめな骨格をしている傾向があるため、耳も相対的に小さく、少し低い位置につきやすいという特徴があります。
ただし、耳の形や大きさはご両親からの遺伝(個性)も大きく影響する部分です。そのため、「耳が小さい=必ずしも異常」と即座に判断されるわけではなく、心臓の所見など他のソフトマーカーと合わせて、総合的に慎重な評価が行われます。
11. 嚢胞性(のうほうせい)ヒグローマ
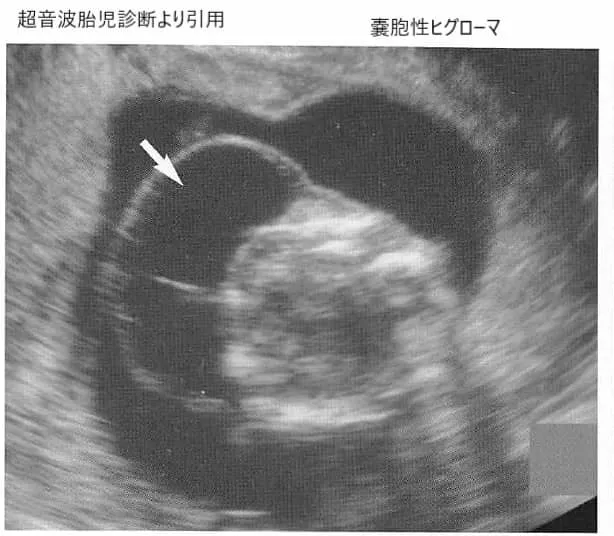
胎児の首の周りや後ろにできる、リンパ管の異常な発達による嚢胞(水のたまり)です。妊娠初期のエコー検査で見つかることが多く、NT肥厚よりも深刻な浮腫(むくみ)として扱われます。報告により異なりますが、約40〜60%の症例でダウン症などの染色体異常と関連しているとされています。
💡 医学用語解説:嚢胞性ヒグローマとNT(首のむくみ)の違い
NT(Nuchal Translucency):妊娠初期に全ての胎児に一時的に見られる、首の後ろの皮下の液体の貯留(むくみ)です。
嚢胞性ヒグローマ:リンパ管の形成不全により、リンパ液が特定の場所にたまって袋状の嚢胞を形成したものです。NTよりもむくみが強く、首の後ろだけでなく首全体や胴体まで広がることもあります。
嚢胞性ヒグローマが確認された場合、染色体異常だけでなく、心臓などの形態異常を合併しているリスクも高まるため、NIPTや羊水検査などの詳細な検査が推奨されます。
その後の予後は、染色体異常の有無、嚢胞の大きさ、他の合併症(特に胎児水腫と呼ばれる、全身にむくみが広がる状態)があるかどうかによって大きく異なります。染色体異常がない「単独の嚢胞性ヒグローマ」の場合、妊娠が進むにつれて嚢胞が自然に消失し、健康な赤ちゃんが生まれるケースもあります。
しかし、予後不良となるケースも少なくないため、嚢胞性ヒグローマが見つかった際は、専門医による慎重な経過観察とカウンセリングが非常に重要となります。ネットの情報だけで判断せず、主治医とよく相談するようにしてください。
12. 肺低形成(はいていけいせい)
お腹の赤ちゃんの肺の成長が不十分で、正常な大きさに達していない状態です。主に妊娠中期から後期にかけての精密エコー検査で、お腹の大きさに比べて胸周りが極端に小さいこと(胸郭過小)や、肺の容積を計測することなどで疑われます。
💡 なぜ染色体異常で肺が育ちにくくなるの?
染色体の異常が直接的に肺の成長を止めるというよりは、他の合併症による「二次的な影響」であることが大半です。例えば、胸に水がたまる症状(胎児胸水)や心臓の大きな奇形によって胸のスペースが圧迫されたり、羊水が極端に少ない状態(羊水過少)が続いたりすることで、肺が膨らんで成長するための物理的な場所が奪われてしまうことが主な原因となります。
肺低形成は、出生後の赤ちゃんの自発呼吸に直結するため、非常に慎重な管理が求められる重篤な所見です。エコーでこの状態が疑われた場合は、原因となっている別の奇形(心疾患や腎臓の異常など)が隠れていないか、全身のより詳細なスクリーニングと染色体検査の検討が行われます。
13. 胎児胸水(たいじきょうすい)
お腹の赤ちゃんの胸腔(肺と胸壁の間のスペース)に、異常に水(胸水)がたまっている状態です。エコー検査では、本来なら肺や心臓と密着しているはずの胸の空間に、黒く抜けた「水たまりの層」として確認されます。
💡 なぜ胸水がたまるの?染色体異常との関係
ダウン症の赤ちゃんに胸水が見られる場合、その背景には「心臓の奇形(心疾患)」や「リンパ管の形成異常」が隠れていることが多くあります。心臓の働きが弱いことで全身の血液や水分の循環が滞り、胸に水が漏れ出してしまうのです。また、これは全身が激しくむくむ「胎児水腫(たいじすいしゅ)」という極めて重篤な状態の初期サインである可能性もあります。
胸水が大量にたまると、前述の「12. 肺低形成」を引き起こし、出生後の赤ちゃんの呼吸に重大な支障をきたします。そのため胸水が発見された場合は、たまった水の量、心臓の構造、全身のむくみの有無などをエコーで注意深く観察し、必要に応じてNIPTや羊水検査などの詳細な検査が検討されます。
14. 食道閉鎖(しょくどうへいさ)
口から胃へとつながる管である「食道」が、途中で途切れてしまっている先天的な形態異常です。細い食道そのものをエコーの画像で直接確認することは非常に難しいため、主に「胃の見え方」や「羊水の量」といった間接的なサインから異常が疑われます。
💡 なぜ「胃が見えない」「羊水が多い」ことで気づくの?
お腹の中の元気な赤ちゃんは、常に羊水をゴクゴクと飲んで、おしっこをして…という循環を繰り返しています。しかし、食道が途中で塞がっていると、飲んだ羊水が胃に届きません。
そのため、エコーで見ると「通常なら黒く写るはずの胃泡(いほう:胃の中にたまった水分)が小さすぎる、あるいは見えない」という状態になります。さらに、赤ちゃんが羊水を飲み込んで処理できないため、行き場を失った羊水がお母さんの子宮内にどんどんたまってしまい、「羊水過多(ようすいかた)」を引き起こすのです。
羊水過多や胃泡が見えない(小さい)という所見があった場合、ダウン症(21トリソミー)や18トリソミーなどの染色体異常が隠れている可能性を考慮します。他の部位(特に心臓など)に合併症がないかさらに慎重なスクリーニングを行い、必要に応じてNIPTや羊水検査などの詳しい検査が検討されます。
15. 高輝度腸管像(こうきどちょうかんぞう)
超音波(エコー)検査において、赤ちゃんの腸の一部が「周囲の骨と同じくらい真っ白に(明るく)光って見える」状態を指します。主に妊娠中期(15週〜20週頃)のスクリーニングで確認されることが多い所見です。
💡 なぜ腸が骨のように白く写るの?
エコー検査では、通常、水分は「黒く」、骨のように硬くて密度の高いものは「白く」反射して写ります。
ダウン症の赤ちゃんは腸の動き(ぜん動運動)がゆっくりであったり、腸内にたまる胎便(赤ちゃんのうんち)の水分が少なくドロドロと粘り気が強くなったりする傾向があります。その「密度の濃い便」がエコーの波を強く反射するため、まるで骨のように白く写し出されると考えられています。
これはダウン症候群の胎児の約1/4に見られるとされる重要な「ソフトマーカー」の一つです。しかし、出血によって羊水に混じった血液を赤ちゃんが飲み込んだ場合や、健康な赤ちゃんの発育過程でも一時的に見られることがあり、成長とともに自然に消失していくケースも少なくありません。
そのため、高輝度腸管像が単独で見つかっただけですぐに異常と決めつけることはせず、サイトメガロウイルスなどの感染症が隠れていないか、心臓など他の部位に所見がないかを慎重に確認しながら総合的に判断されます。
16. 臍帯ヘルニア(さいたいへるにあ)
お腹の赤ちゃんのへその緒(臍帯)の付け根部分から、腸や肝臓などの内臓の一部が体の外に飛び出してしまっている状態です。エコー検査では、おへそのあたりに薄い膜に包まれた「丸い膨らみ(腫瘤)」として確認されます。
💡 なぜ内臓が飛び出してしまうの?
実はお腹の赤ちゃんは、妊娠初期(8週〜10週頃)に一度、急激に成長する腸を一時的におへその外に出す「生理的臍帯ヘルニア」という正常な発達過程を通ります。通常は12週頃までにお腹の中のスペースが広がり、自然と正しい位置(お腹の中)に戻っていくのですが、何らかの理由でこのステップがうまくいかず、そのまま外に取り残されてしまった状態が病的な臍帯ヘルニアです。
この所見は、ダウン症(21トリソミー)だけでなく、18トリソミーや13トリソミーなど、他の染色体異常でも非常に高い頻度で合併することが知られている「強力なサイン」の一つです。
そのため、12週以降の精密なエコーで発見された場合は、心臓など他の部位に奇形がないかをくまなくチェックし、NIPTや羊水検査などの詳しい染色体検査が強く推奨されます。飛び出している臓器の種類(腸だけか、肝臓も含まれるか)や大きさによって、出生後の手術を含めた治療方針や予後が大きく変わってきます。
17. 停留精巣(ていりゅうせいそう)
お腹の赤ちゃんが男の子の場合、本来は所定の位置(陰嚢:いんのう)に収まるはずの「精巣」が、お腹の中や足の付け根にとどまって降りてこない状態です。主に妊娠後期の超音波(エコー)検査で、精巣が入るべき袋の中が空っぽであることから判別されます。
💡 なぜ精巣が降りてこないの?
男児の精巣は、最初は「お腹の中(腎臓の近く)」で作られます。そして成長とともに少しずつ下へ移動し、妊娠後期(28週〜32週頃)になってようやく陰嚢の中にストンと収まります。
しかし、ダウン症の赤ちゃん特有の「全身の筋肉の緊張の弱さ(筋肉が柔らかいこと)」やホルモンバランスなどの影響で、この移動のステップがゆっくりになったり、途中で止まってしまったりしやすいと考えられています。
停留精巣自体は、染色体異常が全くない元気な男の子(特に予定日より早く生まれた赤ちゃん)でも数%の割合で生じる、比較的よく見られる疾患です。出生後に自然に降りてくるケースも多く、もし降りてこなくても適切な時期に小児外科で小手術を行えば治療が可能です。
しかし、エコー検査において「他のソフトマーカー(心奇形や手足の短縮など)」と一緒に停留精巣が確認された場合は、ダウン症や18トリソミーといった染色体異常が背景にないか、より注意深く全身をスクリーニングする重要な手がかりとなります。
18. 非免疫性胎児水腫(ひめんえきせいたいじすいしゅ)
お腹の赤ちゃんの全身に極端なむくみ(浮腫)が広がり、皮膚の下だけでなく、胸やお腹、心臓の周りなどに大量の水分がたまってしまう非常に重篤な状態です。エコー検査では、赤ちゃんの体の輪郭のさらに外側に、分厚く黒い透けた層(液体のたまり)として確認されます。
💡 なぜ全身がむくんでしまうの?(非免疫性とは)
胎児水腫には、母子の血液型不適合(Rh不適合など)で起こる「免疫性」と、それ以外が原因の「非免疫性」があります。現代の産科医療では免疫性の予防が進んでいるため、発生するケースの大半がこの「非免疫性」です。
ダウン症などの染色体異常が原因となる場合、心臓の大きな奇形による「心機能の低下(心不全)」や、血液・リンパ液を全身にうまく巡らせる機能の形成不全が引き金となり、処理しきれなくなった水分が体中に溢れ出してパンパンに膨れ上がってしまいます。
特に、妊娠初期から中期(18週頃まで)の早い段階で非免疫性胎児水腫が発見された場合、ダウン症(21トリソミー)やターナー症候群など、何らかの染色体異常が背景に隠れている可能性が非常に高いとされています。また、パルボウイルス(リンゴ病)などの感染症が原因で引き起こされることもあります。
残念ながら、胎児水腫はお腹の赤ちゃんの命に関わる極めて危険なサインです。発見された場合は、直ちに高度な専門医療施設での詳細なエコー検査や原因検索(NIPTや羊水検査など)が行われ、今後の非常に慎重な妊娠管理について主治医と話し合うことになります。
19. 軽度脳室拡大(けいどのうしつかくだい)
赤ちゃんの脳の中には「脳脊髄液(のうせきずいえき)」という透明な液体で満たされた空間(側脳室:そくのうしつ)があります。通常、この空間の幅は10mm未満ですが、エコー検査で10mm〜15mm程度の軽度な広がりが確認された状態を「軽度脳室拡大」と呼びます。
💡 なぜ脳室が広がって見えるの?
脳を守るための液体(脳脊髄液)が作られる量と、吸収されていく量のバランスがわずかに崩れたり、液体の通り道が少しだけ狭かったりすることで、お部屋に液体が通常よりも多くたまって水風船のように膨らんでいる状態です。脳の細胞そのものが破壊されているわけではありません。
ダウン症(21トリソミー)の赤ちゃんの約5%にこの所見が認められるため、染色体異常のソフトマーカーの一つとして数えられます。しかし、染色体異常が全くない健康な赤ちゃん(特に男の子)にも数%の割合で見られる比較的ありふれた変化であり、妊娠週数が進むにつれて自然に縮小し、正常範囲に戻るケースも多々あります。
そのため、軽度脳室拡大が単独で見つかっただけで直ちに「重篤な異常がある」と慌てる必要はありません。ただし、サイトメガロウイルスなどの母子感染が原因である場合や、他の微細な奇形が合併している可能性もあるため、脳の構造や全身の入念なエコーチェックを行い、必要に応じてNIPTなどの検査を検討しながら慎重に経過を観察します。
20. 心腔内輝点(しんくうないきてん:EIF)
胎児の心臓(主に左心室)の中に、骨と同じくらい白くキラキラと光る小さな点が見える所見です。英語の「Echogenic Intracardiac Focus」の頭文字をとって「EIF」とも呼ばれます。妊娠中期の超音波(エコー)検査でしばしば指摘されます。
💡 心臓の病気なの?なぜ光って見えるの?
この白い点は、心臓の筋肉の一部(乳頭筋など)にカルシウムが少しだけ沈着してエコーを強く反射しているものであり、心臓の奇形(穴が開いているなど)や病気ではありません。心臓のポンプ機能や働き自体には全く悪影響を与えないため、これがあるからといって出生後に心疾患になるわけではありません。
ダウン症(21トリソミー)の赤ちゃんで見られる確率が少し高いため、ソフトマーカーの一つに数えられています。しかし、実は日本人を含むアジア人では非常に頻度が高く、染色体異常が全くない健康な赤ちゃんの約10人に1人(10%前後)に見られるごくありふれた所見です。
そのため、エコーでこの「光る点」だけが単独で見つかり、他の部位(首のむくみ、手足の短縮、明らかな心奇形など)に一切異常がない場合は、染色体異常のリスクはほとんど上がらないと考えられています。健診で指摘されても、過度に心配する必要はありません。
21. 軽度腎盂拡大(けいどじんうかくたい)
腎臓で作られたおしっこ(尿)が一時的にたまる「腎盂(じんう)」というお部屋が、通常よりも少し広く伸びてしまっている状態です。妊娠中期の精密エコーで、ここが数ミリ(目安として4〜5mm以上)広がっている場合に指摘されます。
💡 なぜ腎盂が広がるの?
お腹の赤ちゃんは、羊水を飲んで自分でおしっこを作り、それを外に出すことで羊水の量を保っています。しかし、腎臓から膀胱へつながる管(尿管)がまだ細かったり、おしっこの流れが少しゆっくりだったりすると、上流にある「腎盂」に一時的におしっこが渋滞してたまり、水風船のように膨らんで見えることがあります。
ダウン症(21トリソミー)の胎児によく見られる代表的な「ソフトマーカー」の一つとして知られていますが、実は染色体異常が全くない健康な赤ちゃん(特に男の子)にも比較的高い頻度(約1〜2%)で見られる、ごくありふれた所見でもあります。
他に心臓の奇形などの異常が一切なく「腎盂拡大だけ(単独所見)」であった場合、ダウン症である確率はそこまで高く跳ね上がるわけではありません。多くの場合、成長とともにおしっこの通り道が発達して自然に治るか、生まれてから小児科で経過観察をするだけで問題なく過ごせるケースがほとんどですので、この所見だけでパニックになる必要はありません。
22. サンダルギャップ
お腹の赤ちゃんの足の親指(第1趾)と人差し指(第2趾)の間が、通常よりも不自然に広く開いている状態を指します。まるでビーチサンダルの鼻緒が当たる部分のように見えることから、この名前が付けられました。主に妊娠中期以降の精密エコーで、足の骨の並びを観察した際に指摘されることがあります。
💡 なぜ足の指が開くの?
ダウン症の赤ちゃんに見られる特有の「筋肉の柔らかさ(筋緊張低下)」や、骨の発達が少しゆっくりであることなどが関係していると考えられています。骨と骨をつなぐ関節や靭帯が緩いため、自然と指の間が開きやすくなるのです。
この所見はダウン症(21トリソミー)の赤ちゃんに比較的よく見られる身体的特徴(ソフトマーカー)の一つです。しかし、実は染色体異常が全くない健康な赤ちゃんでも、単なる「個性」や「骨格の遺伝」として足の指が少し離れていることは決して珍しくありません。
そのため、エコーで「足の指が開いているね」と言われただけでダウン症と確定するわけではありません。心臓の奇形や首のむくみ(NT)など、他の重要なサインが一緒に見られないかどうかが、総合的にリスクを評価する上で最も重要なポイントになります。
5. 4Dエコーならダウン症がわかる?
【結論】 4Dエコーは立体動画のため「リアルな表情」は見えますが、診断の精度を飛躍的に高めるものではありません。内臓の異常(心奇形など)を見るには、従来の2Dエコーの方が適しています。
4Dエコーのメリット
- ➤顔の立体的な特徴(平坦さ、鼻の低さ)が見やすい
- ➤指の形状(短指、斜指)を確認しやすい
- ➤赤ちゃんの表情がわかるので家族が安心できる
4Dエコーの限界
- ➤染色体異常の確定診断はできない
- ➤内臓の微細な構造は2Dエコーに劣る
- ➤羊水量や胎児の向きで見え方が左右される
6. エコー検査とNIPTの比較|確実な検査を求める方へ
より早期に、高い精度で安心を得たい方にはNIPT(新型出生前診断)が最適です。エコーとの主な違いは以下の通りです。
| 項目 | エコー検査(胎児ドック) | NIPT |
|---|---|---|
| 検査時期 | 妊娠11週以降 | 妊娠6週〜 |
| ダウン症検出率 | 約50〜80% | 99.9%以上 |
| 検査方法 | 超音波でかたちを観察 | 採血のみ(リスクなし) |
| わかること | 形態異常・奇形 | 染色体異常(遺伝情報) |
- ➤世界最新の次世代NIPT技術(COATE法)を独占採用
- ➤妊娠6週から検査可能(臨床研究として)
- ➤臨床遺伝専門医による直接カウンセリング
- ➤陽性時の確定検査(羊水検査・絨毛検査)も院内で完結
よくある質問(FAQ)
🏥 まとめとご案内
ダウン症のエコー所見は、あくまでスクリーニングの「ヒント」に過ぎません。
ネットの情報で不安を募らせるよりも、専門的な知識を持つ医師のカウンセリングを受けてみませんか?
ミネルバクリニックでは、臨床遺伝専門医があなたのご不安に直接向き合います。
参考文献
- [1] Nicolaides KH. Nuchal translucency and other first-trimester sonographic markers of chromosomal abnormalities. Am J Obstet Gynecol. [PubMed]
- [2] Bromley B, et al. The genetic sonogram: a method of risk assessment for Down syndrome in the second trimester. J Ultrasound Med. [PubMed]
- [3] The Fetal Medicine Foundation. First trimester screening for trisomy 21. [Official Site]
- [4] American College of Obstetricians and Gynecologists (ACOG). Screening for Fetal Chromosomal Abnormalities. [ACOG Guidance]
- [5] Persico N, et al. Nasal bone in fetuses with trisomy 21 at 11-13 weeks of gestation. Ultrasound Obstet Gynecol. [PubMed]