目次
- 1 ダウン症以外の染色体異常とは?種類や確率、NIPTでわかる病気を専門医が解説
- 1.1 1. ダウン症だけじゃない?NIPTでわかる「ダウン症以外の染色体異常」
- 1.2 2. 高齢妊娠で不安な方へ:年齢と発生確率の本当の関係
- 1.3 3. 基本検査では見えない「微小欠失」と「性染色体異常」
- 1.4 4. 父親の年齢と「新生突然変異(単一遺伝子疾患)」のリスク
- 1.5 5. どこまで調べるべきか?認証施設の限界と、ミネルバの真実
- 1.6 6. ミネルバクリニックのNIPTプランと独自の「トリプルリスクヘッジ」
- 1.7 7. 診断の確定は「出生前」に:羊水検査とCMA
- 1.8 8. 専門医からのメッセージ:不安を一人で抱え込まないでください
- 1.9 よくある質問(FAQ)
- 1.10 関連記事
- 1.11 参考文献
ダウン症以外の染色体異常とは?
種類や確率、NIPTでわかる病気を専門医が解説
📍 クイックナビゲーション
NIPT(新型出生前診断)といえば「ダウン症(21トリソミー)を調べる検査」というイメージが強いかもしれません。
しかし、実際の診療現場では、ダウン症以外の染色体異常によって、赤ちゃんが重篤な合併症を抱えたり、お腹の中で亡くなってしまったりするケースが数多く存在します。「ダウン症以外にも病気があるなら、全部調べたほうがいいの?」と迷うお母様に向けて、臨床遺伝専門医がわかりやすく解説します。
Q. NIPTではダウン症以外の病気もわかりますか?調べるべきでしょうか?
A. はい、プランによっては多くの疾患がわかります。
ダウン症以外の常染色体トリソミー(13番や18番など)や、年齢に関係なく起こる微小欠失、性染色体異常などがあります。「知らずに出産して後悔したくない」とお考えであれば、全染色体をカバーする検査をご検討いただく意義は非常に大きいです。
- ➤ダウン症以外の疾患 → 18トリソミー、13トリソミーなどの特徴と予後
- ➤年齢別の確率 → 母親の年齢で上がるリスクと、関係なく起こるリスク
- ➤父親の年齢の影響 → 1/600で起こる単一遺伝子疾患(新生突然変異)
- ➤認証施設の限界 → なぜ基本検査(3種類)しか教えてくれないのか
- ➤当院の全染色体検査 → >99.9%の精度を誇るCOATE法と手厚いサポート体制
1. ダウン症だけじゃない?NIPTでわかる「ダウン症以外の染色体異常」
ヒトの細胞には通常46本(23対)の染色体が存在します。このうち、1番から22番までの常染色体が、細胞分裂(減数分裂)の際にうまく分かれず、2本であるべきところが3本になってしまう状態を「トリソミー」と呼びます。
【結論】ダウン症(21トリソミー)以外に頻度が高いものとして、18トリソミー(エドワーズ症候群)と13トリソミー(パトウ症候群)があります。これらはダウン症よりも予後が非常に厳しく、重篤な合併症を伴うことが多い疾患です。
18トリソミー(エドワーズ症候群)
18番目の染色体が3本になる疾患です。心疾患などの重い合併症を持ち、多くが自然流産に至ります。
無事に生まれてきても、半数以上の赤ちゃんが生後1週間以内に亡くなり、1歳まで生存できる割合は10%未満と言われています。
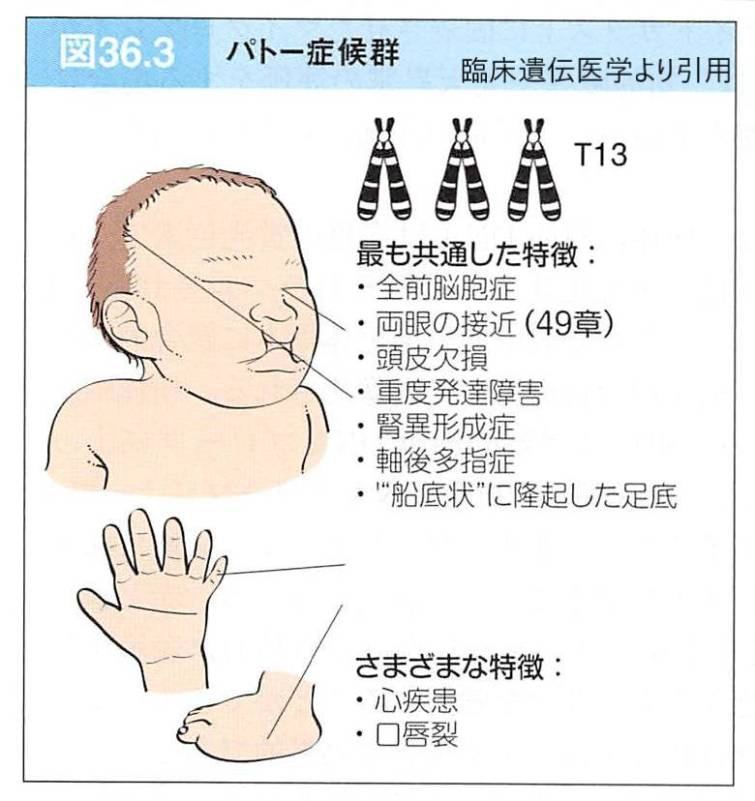
13トリソミー(パトウ症候群)
13番目の染色体が3本になる疾患です。脳の発育不良や口唇裂・口蓋裂など、顔面にも多くの特徴が現れます。
18トリソミー同様に予後は厳しく、小児の80%は生後1ヶ月以内に亡くなることが多く、根本的な治療法は現在のところ存在しません。
「ダウン症だけ調べておけば大丈夫」という誤解
遺伝カウンセリングの現場で、「NIPTは受けたけれど、ダウン症しか気にしていなかった。エコーで別の異常が見つかって初めて、他の病気の怖さを知った」と涙を流すお母様が数多くいらっしゃいます。
「知らなくてよかった」と思う方もいれば、「知らずに産んで、十分な心の準備や医療体制が整えられなかったことを後悔している」という方もいます。私たちは、患者様が「何も知らされずに選択肢を奪われる」ことを何よりも防ぎたいと考えています。
2. 高齢妊娠で不安な方へ:年齢と発生確率の本当の関係
「高齢出産だから確率が高いんですよね?」というご質問をよくお受けします。このメカニズムを正しく知ることで、無用な恐怖を少しでも減らしていただければと思います。
【結論】ダウン症(21)、エドワーズ症候群(18)、パトウ症候群(13)などの「常染色体の数の異常」は、お母様の年齢が上がるにつれて発生確率が高くなることが医学的に分かっています。これは、卵子が作られる過程での染色体の不分離が、加齢に伴って起こりやすくなるためです。
3. 基本検査では見えない「微小欠失」と「性染色体異常」
年齢で確率が上がるトリソミーに対し、「お母様の年齢にあまり関係なく、誰にでも一定の確率で起こる」染色体の病気があります。それが「微小欠失(びしょうけっしつ)」と「性染色体異常」です。
染色体の「数」の異常ではなく、染色体の一部が「ちぎれて無くなってしまう(構造異常)」状態です。微小欠失の積算リスクは約1/1000と決して低くありません。代表的なものに、ディジョージ症候群(22q11.2欠失症候群)や、1p36欠失症候群などがあり、発達の遅れや心疾患などを伴います。
性染色体異常(ターナー症候群、クラインフェルター症候群など)
性別を決定するX・Y染色体の数に異常がある状態です。女児に起こるターナー症候群(Xが1本足りない)や、男児に起こるクラインフェルター症候群(Xが1本多い)などがあります。
これらは、重篤な知的障害を持たないケースも多く、成人後の不妊治療の検査で初めて発覚することもあるなど、症状のグラデーションが非常に広いのが特徴です。性分化疾患(DSD)などのご不安に対しては、臨床遺伝専門医がその子の人生に寄り添い、丁寧な遺伝カウンセリングを行います。
4. 父親の年齢と「新生突然変異(単一遺伝子疾患)」のリスク
妊娠のリスクとなると、どうしても「母親の年齢」ばかりがクローズアップされがちです。しかし、実は父親の年齢が高くなることでリスクが上昇する疾患もあります。それが「新生突然変異(しんせいとつぜんへんい)」による単一遺伝子疾患です。

(父親由来の遺伝子変異が子へ伝わるイメージ)
精子が作られる際のコピーミスによって、親にはない遺伝子の変異が赤ちゃんに生じることがあります。
ミネルバクリニックのダイヤモンドプランで検査できる56遺伝子(ASXL1, BRAF, CBL, CD96など)は、積算リスクが1/600にものぼり、当院では実際に1/60人の方が陽性となっています。これらは、行動・知的発達に重い影響を及ぼす「重度の合併症を伴う症候性自閉症」の原因となるものが多数含まれています。
【結論】ダウン症(1位)だけでなく、ヌーナン症候群(2位)、ディジョージ症候群(3位)のすべてを網羅できるのは、当院の「ダイヤモンドプラン」のみです。「お父様が高齢である」というご不安にも、私たちはしっかりとした検査でお応えします。
5. どこまで調べるべきか?認証施設の限界と、ミネルバの真実
ここで、多くの妊婦さんが直面する大きな壁があります。
「全部調べたい」と願っても、大学病院などの「認証施設」では、13、18、21番の3種類のトリソミー(基本検査)しか調べられないというルールの縛りがあるのです。
💡 NIPTの検査手法のちがい(非常に重要)
- ➤COATE法(当院採用):SNP法とターゲット法を融合させた次世代の技術。微細欠失や遺伝子変異の精度は >99.9% に達します。
- ➤ターゲット法:読みたい箇所を深く読む技術。「3つのトリソミーしか分からない」と誤解されがちですが、設定次第で多様な領域を正確に測定可能です。
- ➤SNP法:母体と胎児のDNAを正確に識別できるため、全胞状奇胎、三倍体、バニシングツインの判定が可能です。
- ➤ワイドゲノム法(他院で多い全染色体検査):広く浅く読むため、胎盤モザイク(CPM)の影響を受けやすく、7番染色体などに偽陽性が多発します。微細欠失の感度も低めです。
ミネルバクリニックは、あえて「非認証施設」という立場をとっています。それは、「患者様が本当に知りたい情報を、世界最高水準の精度で、制限なく提供する」ためです。
6. ミネルバクリニックのNIPTプランと独自の「トリプルリスクヘッジ」
当院では、患者様のご希望に合わせて複数のプランをご用意しています。どのプランを選ぶかはご家族で話し合ってお決めください。
- ➤スーパーNIPT:13, 18, 21番に加え、性染色体異数性や微細欠失もカバー(第3世代NIPT)
- ➤NEWプレミアムプラン(COATE法):常染色体トリソミー(6種)、性染色体異数性(4種)、微細欠失(12領域)を網羅
- ➤ダイヤモンドプラン(COATE法):上記プレミアムの全範囲に加え、単一遺伝子(56遺伝子)まで網羅。当院で最も人気があります。
当院独自のトリプルリスクヘッジ
NIPTは「結果が2日で出る」といった手軽さばかりがもてはやされますが、私たちは「生涯に関わる検査だからこそ、正確性と結果が出た後のケアが最重要」だと考えています。
1. 金銭的リスクヘッジ:互助会制度
当院でNIPTを受検される方には、互助会(8,000円)にご加入いただいております。これにより、万が一陽性だった場合の羊水検査費用が全額補助(上限なし)されます。
2. 時間的リスクヘッジ:迅速な結果と早期NIPT
2025年6月より、院内での羊水・絨毛検査が可能となります。多くは3日以内(マイクロアレイは約2週)に結果をお返しできます。また、妊娠6〜8週の早期NIPT(臨床研究)も実施しています。
3. 心理的リスクヘッジ:たらい回しにしない院内完結
陽性後に「ご自身で羊水検査ができる病院を探してください」と突き放されることはありません。院内ですべて完結し、転院による不安な時間を最小限に抑えます。
7. 診断の確定は「出生前」に:羊水検査とCMA
NIPTはあくまで「スクリーニング検査(可能性の有無を調べるもの)」です。NIPTで陽性となった場合、または超音波検査で構造異常が疑われた場合には、出生前の確定診断である「羊水検査」や「絨毛検査」が必要になります。
【注意】出産後に血液で行う検査(CMA等)は「出生後の確定診断」です。出生前診断と出生後診断は、目的も医療介入のタイミングも異なります。「NIPTを受けたから確定だ」と誤解したまま中絶という取り返しのつかない選択をしないよう、必ず出生前の確定検査を受けてください。
なお、羊水検査において従来のGバンド法では、染色体の「微小欠失」は細かすぎて検出が困難です。Gバンド法では検出できない微小欠失を確定診断するためには、マイクロアレイ染色体検査(CMA)を用います(※学会指針では原則として超音波での構造異常がある場合などが対象となります)。
インプリンティング異常などが疑われる場合は、CMAではなく「メチル化解析」を第一選択とし、原因精査としてCMAを用いるなど、専門的なアルゴリズムに則って診断を進めます。
8. 専門医からのメッセージ:不安を一人で抱え込まないでください
ダウン症以外の染色体異常について、多くの情報を一度にお伝えしました。怖い病名がたくさん並んで、不安になってしまったかもしれません。
ですが、私たちがこれらの疾患を事前に調べるのは、決して「異常を見つけて排除するため」ではありません。
万が一、赤ちゃんが疾患を持って生まれてくると分かった場合、適切な医療機関でお産を迎え、生まれてすぐに最善の治療を開始するための「準備」をするためです。そして、何よりご家族が心づもりをするための猶予時間を作るためです。
ミネルバクリニックでは、本気で受検を検討する患者様へ責任ある医療を提供し続けるため、お一人につき1.5時間の十分な枠を確保し、事前に専用動画で仕組みをご理解いただいた上でお越しいただいています。最新の産婦人科エコーで赤ちゃんの状態をしっかり確認してから、検査に進みます。
ネットの膨大な情報に疲れてしまったら、どうか一人で抱え込まないでください。臨床遺伝専門医として、あなたと赤ちゃんの未来にとって最善の「正解」を一緒に探すお手伝いをさせていただきます。
よくある質問(FAQ)
🏥 不安を、ひとりで抱えないために
年齢のこと、これからのこと、ひとりで検索して怯えるのはもうやめませんか。
私たちは正確性と心の安全を最優先に、次の一手を一緒に整理します。
関連記事
参考文献
- [1] ACOG. Screening for Fetal Chromosomal Abnormalities. Practice Bulletin No. 226. [ACOG]
- [2] ACMG. cfDNA screening(NIPT)に関するガイダンス・立場表明。 [ACMG]
- [3] ISPD. cfDNA Screening Position Statement. [ISPD]
- [4] 厚生労働省「NIPT等の出生前検査に関する専門委員会報告書」 [公式サイト]
- [5] 日本産科婦人科学会「母体血を用いた出生前遺伝学的検査(NIPT)に関する指針(改訂)」 [PDF]
- [6] Paternal age effect on de novo mutations and single-gene disorders. [PubMed]