目次
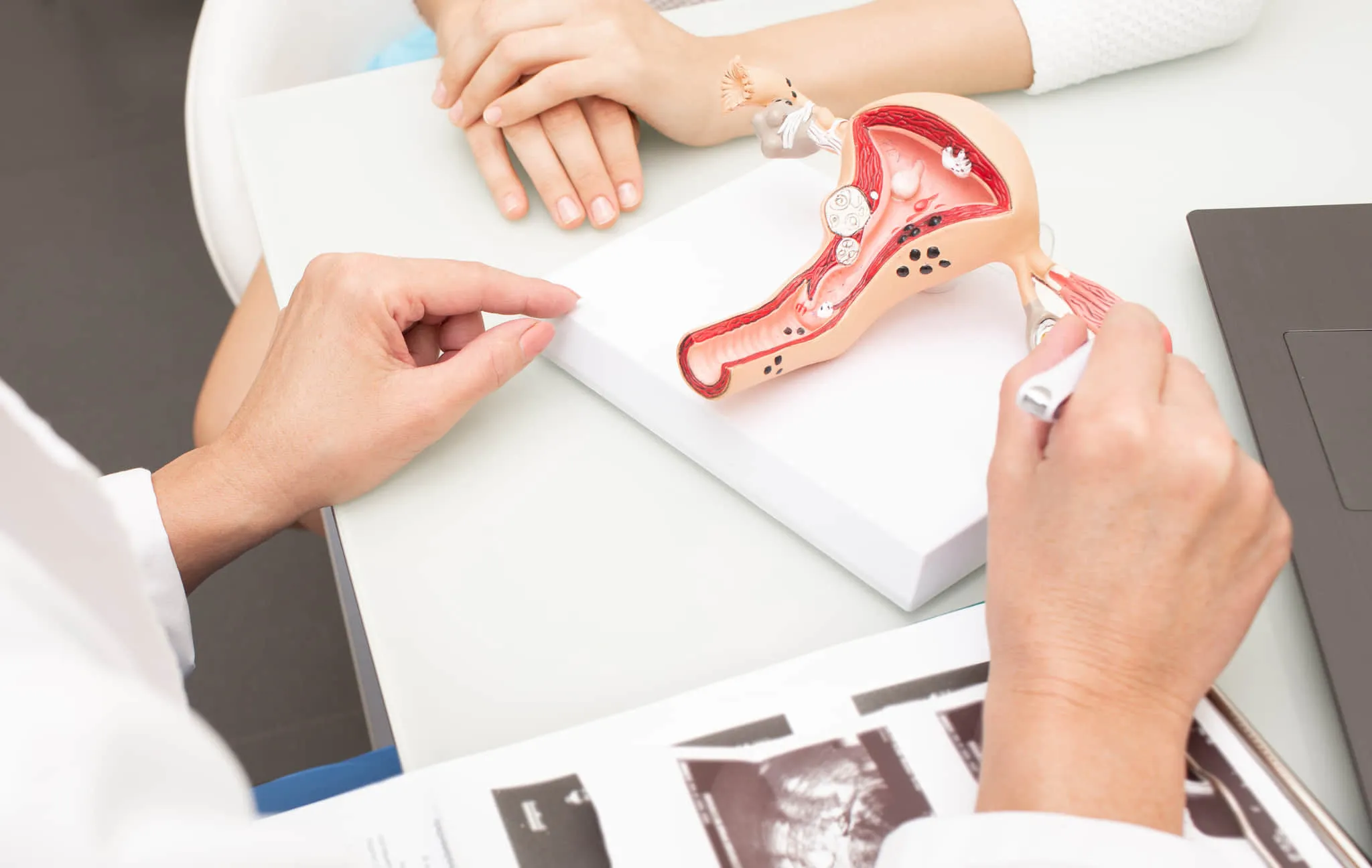
医学的には身体に害のない良性の腫瘍から、自覚症状がなく見つけることが難しい悪性のがんまで、子宮を摘出しなければならない理由となる女性特有の病気は様々あります。
ひと言で子宮摘出と言っても、実は病状や患者さんの希望で術式も異なります。
どんな病気がどこまで進行すると子宮摘出になるのか、摘出したい理由は病気以外にもあるのか、どんな術式があるのかなど、子宮摘出に関して幅広く解説します。
子宮を摘出する術式と費用・入院期間など
子宮を摘出するためのアプローチ方法は、腹部からと膣からの2通りがあります。
子宮付属器と呼ばれる、いわゆる卵巣や卵管など、子宮以外の生殖器は、病気の進行具合などによって、必要に応じ、一緒に摘出するか温存するかで選択が分かれます。
その選択によって、手術の難易度やかかる時間も変わってきます。
まずは、どんな手術が選択されても以下のような術前検査を行い、臓器をひとつ摘出するという大きな手術のために準備をします。
- 心電図検査
- 胸部レントゲン撮影
- 呼吸機能検査
- 腫瘍マーカーなどの血液検査
- 尿検査
- 超音波検査
- MRI
そして、病気が主な理由となる場合の手術は保険適用であり、高額療養費制度の対象となります。
開腹手術
腹部を10cm以上切開して、子宮を摘出する開腹手術は、どの医療機関でも実施されています。
縦切開と横切開の2通りあり、どのような状態の病巣を摘出するかによって選択されますが、通常、がんは縦切開になります。
様々な検査をして手術に臨んでも、実際に手術してみないと判明しない病状があり、腹腔鏡手術や膣式手術で施術していても、途中から開腹手術に変更しなければならない場合もあります。
その観点から考えると、開腹手術は入院期間は10日間前後、仕事復帰に時間がかかる、身体にダメージが大きく傷跡も残るというデメリットがある術式になりますが、病状がどのような状態でも対応でき、手術時間も短いという、安全で確実な術式といえます。
腹腔鏡手術
腹腔鏡手術は内視鏡手術ともいい、腹部に4箇所ほど、5~12mm程度の小さな穴を開け、そこから鉗子やスコープ(腹腔鏡)を入れて、内部が映し出されたモニターを見ながら病巣を摘出する手術です。
あらかじめお腹の中には二酸化炭素ガスを注入して膨らませ、手術を行う場所を広く作ってから施術します。
穴は小さくても切除術なので、全身麻酔で行われます。
高度な技術が必要な術式のため、開腹手術よりも時間がかかったり、まれに尿管損傷を発生したり、ガスが血管内に入り込み肩の辺りが若干痛むガス閉塞を起こしたりするデメリットがあります。
しかし、傷あとも少なく、術後の痛みやダメージが少ない上、入院期間は原則4泊5日、仕事復帰までの期間も短く済むというメリットは大きいです。
膣式手術
膣式手術の場合は文字通り、膣から行われる手術で、子宮を目視できるところまで引き出して、切除も縫合も膣から行えるので「切らない手術」となります。
術後7日程度で退院が可能で傷も残らず回復も早いですが、視野の狭い状態での術式ということで高い技術が必要であり、手術には時間がかかります。
そして、膣式手術のみだと癒着や病巣の大きさなどで対応できない場合があるので、腹腔鏡手術と組み合わせて行われるケースもあります。
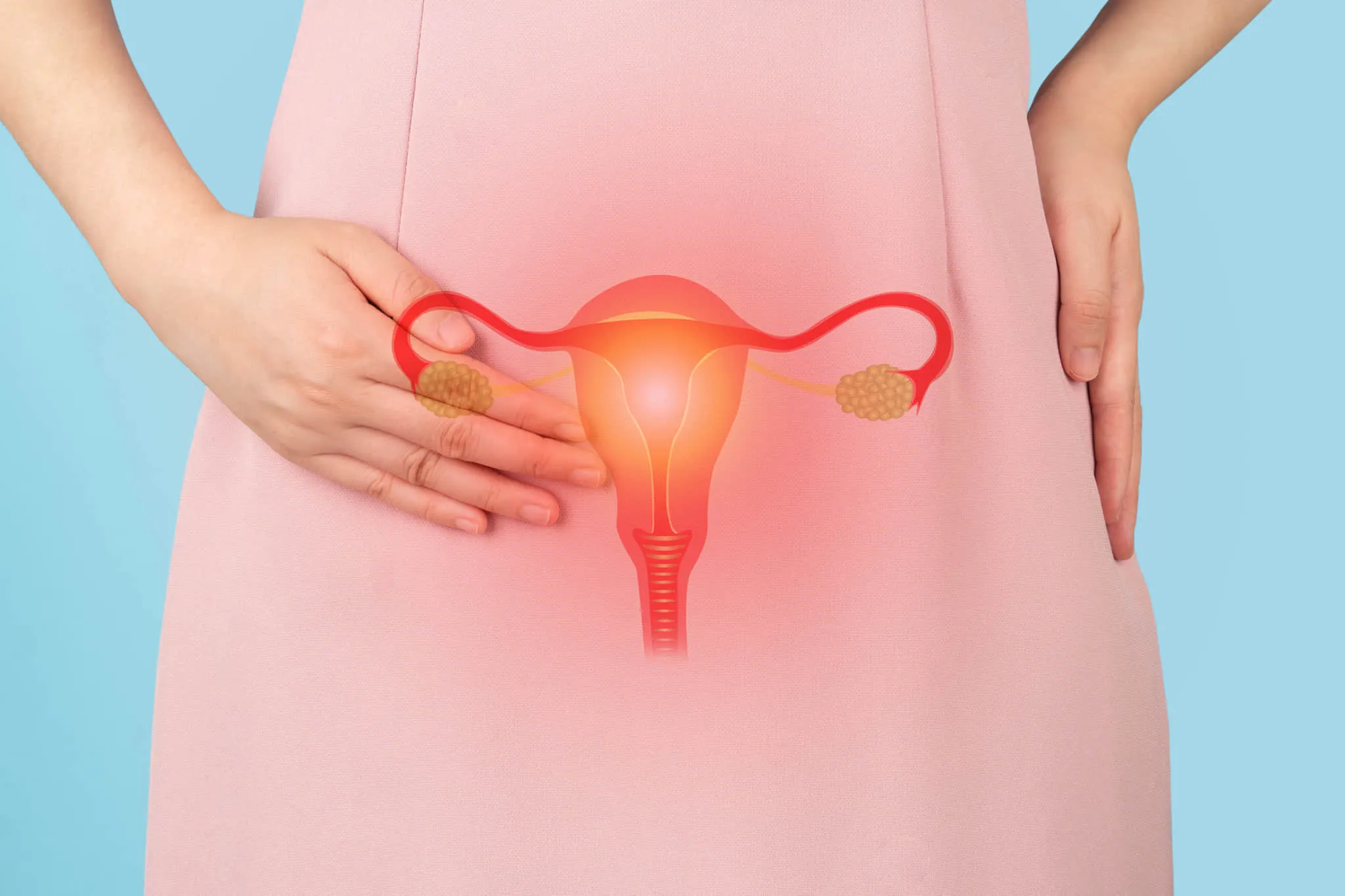
子宮の摘出が必要な理由
子宮摘出の術式は様々ありますが、それでは、子宮摘出が必要な理由の方には、どんなものがあるのでしょうか?
病気
子宮自体が病気になったり、病気が子宮の存在を脅かしたりと、女性特有の臓器である子宮が影響を受ける病気はさまざまあります。
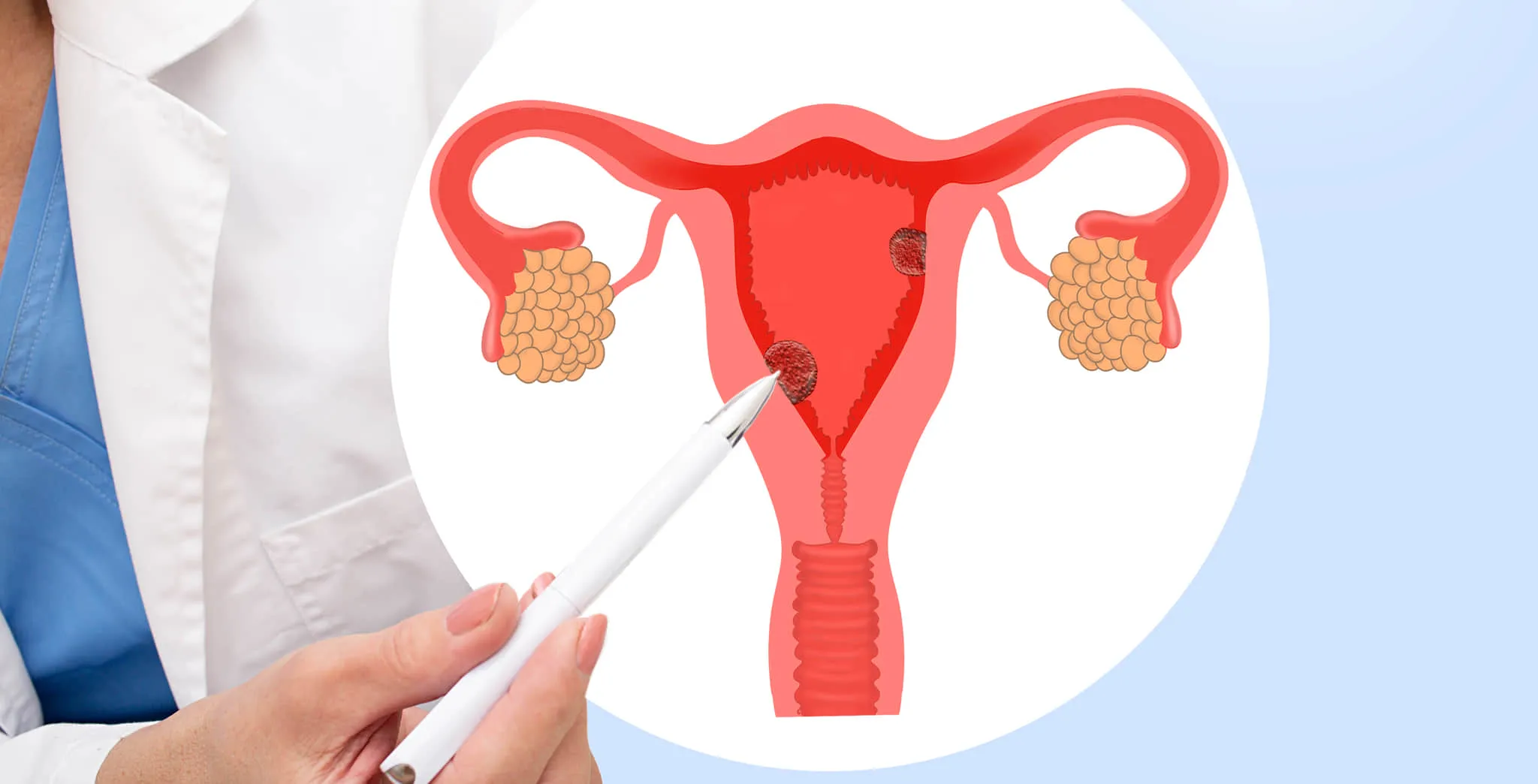
がん
女性の生殖器が罹るがんには、子宮体がん、子宮頸がん、卵巣がん、子宮肉腫などがあります。
病状の進行具合や疾患によって、子宮のみならず付属器や周辺臓器、大腸やリンパ節など、広範囲にわたって切除が必要で、開腹手術の選択が一番適切な場合もあります。
初期の子宮体がんにおいて、転移を食い止めるため周りのリンパ節も一緒に取り除く場合(骨盤リンパ節郭清)などには、腹腔鏡手術が選択されることもあります。
良性疾患
子宮筋腫や卵巣嚢腫などの良性腫瘍でも、子宮に癒着していたり、筋腫のある子宮が500gを超えたり、妊娠を望まない方の子宮内膜症などは、根治治療として子宮を摘出する場合があります。
大きさによっては、ホルモン治療などであらかじめ腫瘍を小さくしてから、腹腔鏡手術で摘出するという方法もあります。
子宮亜全摘という、子宮頸部は残して、子宮体部のみ摘出するという手術方法もあります。
メリットとしては、手術による尿管・膀胱損傷を起こしにくい、術後の性交障害が起こりにくい、費用が安価で難易度が低いと言われていますが、卵巣が残る為、腫瘍の再発や卵巣がんになる可能性はなくならないので、健診が必要です。
女性特有の病気
女性特有の病気は他にも、
- 子宮筋層に子宮内膜ができてしまう子宮腺筋
- 上記以外の場所に子宮内膜ができてしまう子宮内膜症
- 過度の生理痛・経血過多による貧血
- 骨盤内の臓器が下がり、膣から出てきてしまう骨盤臓器脱
などがあります。
子宮腺筋、子宮内膜症などは、月経中の不快症状の緩和について、薬物などでの管理が難しい場合がありますが、子宮摘出はもっとも効果のある治療法です。
子宮内膜症等に罹患していない場合でも、生理痛が酷い場合や、月経時の出血が多すぎて貧血を引き起こす場合、妊娠を希望しないのであれば子宮摘出で対応する場合もあります。
骨盤臓器脱については、尿漏れや排尿しにくいといった症状や便秘などを引き起こし、重度になると歩行が困難になったり、擦れて出血したりと問題が起き、重力によって落ちてくるため放っておくと悪化します。
子宮摘出は、妊娠を今後希望しない、年齢的に閉経までまだ時間があるなど、本人の事情によって選択されることで病気の根治が可能になります。
ライフスタイルなどの悩み
健康だけど子宮を摘出したい、という方もいらっしゃいます。
子供が欲しくない、産みたくないという方や、LGBT(性的少数者・セクシャルマイノリティ)などで妊娠を望めなかったり希望しない場合、Xジェンダーである場合など、子宮がない方が精神的に健やかにいられる方もいらっしゃいます。
心と体の性別を一致させたいと希望している性同一性障害の場合、診断書が必要になりますが、性別適合手術の中で子宮摘出手術が選択できます。
病気が原因での手術には変わりありませんが、保険診療と保険外診療を併用して行うことが認められていないため、既にホルモン療法を保険外診療で行っている患者さんに関しては、子宮摘出手術となると実費となります。
性別適合手術についてはこちらもご参考ください。
子宮摘出後の注意点
子宮という臓器がひとつなくなった身体と共に生活していくことになるのですが、手術直後の変化に加えて、通常の生活にだんだん戻っていく中の身体の変化と、うまく付き合っていかなければいけません。
手術直後
子宮全摘出直後は、医師と共に気を付けてみていかなければいけない術後の経過があります。
手術直後は術後感染といって、今まで無菌状態だった腹腔内に外部からの接触があったということで、菌が侵入し感染症を引き起こす恐れがあります。
抗生剤を投与することで対処できますが、医療機関によっては、術前から投与して予防するという対策を取るところもあります。
その他にも、開腹手術に多く見られる、術後に腸の運動が停止する腸管麻痺や、膀胱などに多い他臓器の損傷による経過の観察、妊娠・出産を担う女性の体の特徴として引き起こされやすい血栓など、頻繁に見られる症例ではないですが、術後に起き得る問題は様々あります。
入院期間を延長する、点滴などの処置が行われるなど、それぞれ対処法があるので、医師の指示に従って、経過を観察します。
退院後も、痛みや出血が続く場合がありますので、安静にして休息を取る期間が必要です。
通常の生活に戻ってからの過ごし方
子宮摘出後の生活について、術前よりもやはり変化があります。
子宮筋腫などの良性疾患で子宮を摘出した場合、骨盤神経やリンパ節、周辺組織の摘出などがないので、排尿や性機能の後遺症はほとんどなく、むしろ手術前に苛まれていた月経時の不快な症状がなくなるため、安心して快適な生活を送ることができます。
子宮摘出の際に卵巣を残した場合、その能力がやや低下しホルモンバランスが乱れる場合はホルモン治療が、がんなどで子宮摘出した場合はその後も抗がん剤治療が行われることもあります。
性行為については、子宮を取ったからと言って女性でなくなるものでは全くないので、術後どのくらいで可能になるのかは人それぞれ、症例それぞれですが、判断を誤ると痛みや出血がある場合もあるので、医師や看護師ときちんと相談しながら進めると良いでしょう。
職場復帰についても急ぎ過ぎたり、体調が良くなったからといって医療機関から足が遠のくのではなく、受診や検診を重ねて、予後を大切に過ごしましょう。
まとめ
子宮摘出に至る病気や悩みなど、そして、術式や術後の注意点などを、ひと通り解説しましたが、いかがでしたか?
妊娠や性行為については、パートナーである相手方にも思う処があるかもしれませんので、子宮摘出後の受診の際に一緒に話を聞いてもらうのもいいと思います。
そして、再発の可能性がある病気が原因での子宮摘出の場合は、定期的に健診や受診をきちんと続け、どんな場合でも早期発見できるよう、心がけることが一番大切なことです。
臓器の摘出と言っても、最低限の出血量と痛みで手術ができる時代なので、気になる場合は怖がらずに、まずは婦人科受診をお願いします。