卵巣周期(ovariancycle)とは?
女性は思春期になると、毎月規則正しい月経を経験するようになりますが、この周期を卵巣周期とよび、視床下部のホルモンによる支配を受けています。
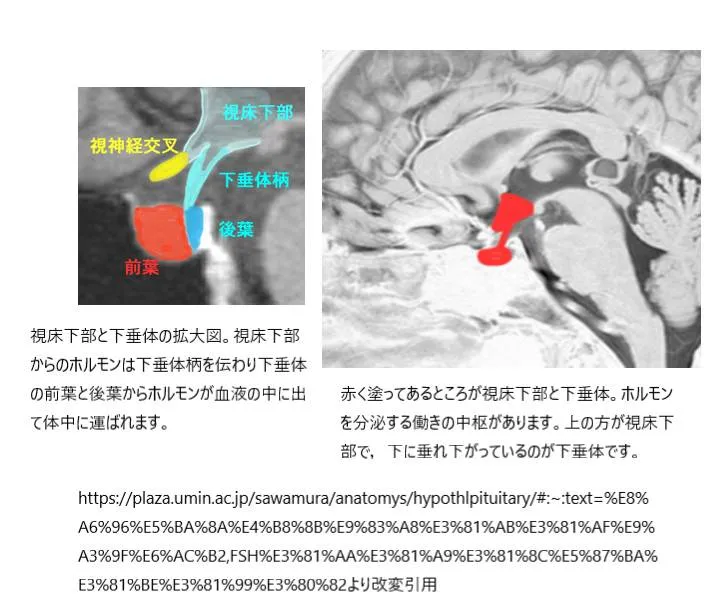
視床下部から産生される性腺刺激ホルモン放出ホルモン(gonadotropin-releasing hormone: GnRH)が下垂体前葉細胞に作用して、性腺刺激ホルモン(gonadotropin)を分泌させます。
これらの性腺刺激ホルモン、つまり卵胞刺激ホルモン(follicle stimulating hormone : FSH)と黄体化ホルモンLuteinizing hormone : LH)は、卵巣の周則的変化を惹起して制御しています。
各卵巣周期の初めに、15~20個の原始卵胞がFSHの影響を受けて発育を始めます。
FSHは原始卵胞から一次卵胞胞期への発達を促進するのに必須ではありませんが、これがないと一次卵胞は死んでしまいます。こうしてFSHは連続的に形成される一次卵胞の供給源から15~20個の細胞を救出しています。
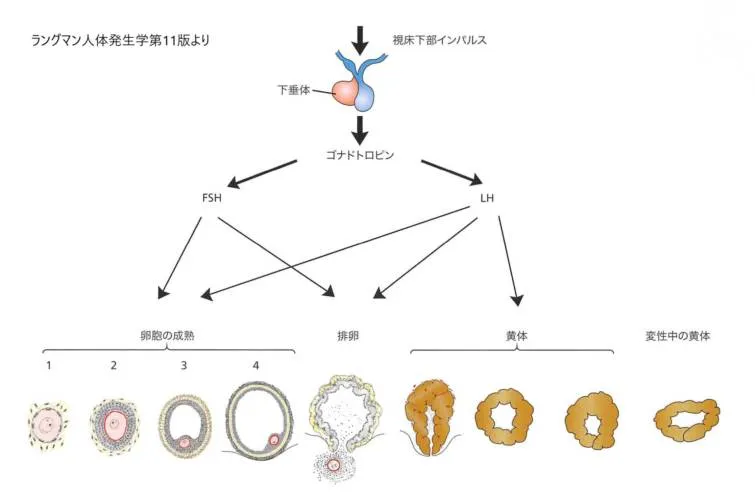
卵巣周期を制御する視床下部と下垂体の役割を示す模式図です。
視床下部からのGnRHの影響下をうけ、下垂体はFSHとLHを産生します。
卵胞はFSHによって大きくなりFSHとLHによって成熟いたします。
LHの急に増えてその濃度が高まると排卵が起こります。
LHは黄体の発達も促進します。
1:原始卵胞
2:一次卵胞
3:二次卵胞
4:成熟卵胞(グラーフ卵胞)
通常、これらの卵胞のうち1個だけが発育し、ただ1個の卵子が放出されて、他は退化し閉鎖卵胞となります。
次の周期には別の卵胞群が発育を始め、またl個の卵胞のみが成熟する、という同じ過程を繰り返す結果、殆どの卵胞は完熟することなく退化いたします。
閉鎖卵胞になると、卵子とこれを囲む卵胞細胞は退化し、結合組織に置換されて閉鎖体となります。
FSHは卵子をとりかこむ卵胞細胞、顆粒層細胞の成熟も刺激します。
これらの制胞の地殖はトランスフォーミング増殖因子β(transforming growth factor-β :TGFβ )の一種である増殖・分化因子9(growth and differentiation factor-9)を介しています。
内卵胞膜細胞と顆粒層細胞は協力してエストロゲンを産生します。
内卵胞膜細胞はアンドロステンジオン(androstenedione)とテストステロン(testosterone)を産生し、顆粒層細胞はこれらのホルモンをエストロン(estrone)と17βエストラジオール(17β-estradiol)に転換します。
エス卜ロゲン産生の結果、
1.子宮内膜が卵胞期、つまり増殖期に移行
2.精子が通過しやすいように子宮顕官粘液の粘度を下げる
3.下垂体を刺激してLHを分泌させる
という効果が引き起こされます。
また、月経周期の中頃に、LHの急激な増加(LH surge LHサージ)があります。下の月経周期とホルモンの関係のイメージでは、赤い線がLHになっていて、この急激な立ち上がりがLHサージです。
LHサージは
1.成熟促進因子の濃度を上昇させて卵子の第一減数分裂を終わらせて第二減数分裂を始めさせる
2.卵胞間質細胞によるプロゲステロンの産生(黄体化luteinization)を刺激
3.卵胞の破裂と排卵を誘発
ということにつながります。
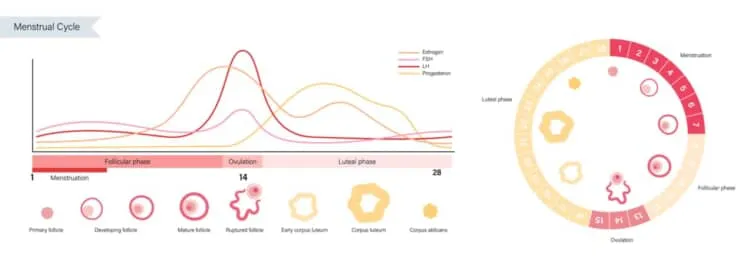
排卵
排卵直前に、胞状卵胞(二次卵胞)FSHとLHの影響で急激に大きくなり、直径25mmの成熟卵胞(グラーフ卵胞)になります。胞状卵胞の発育が最終期を迎えると同時にLHサージがおこり、一次卵母細胞が第一減数分裂を完了して、卵胞は排卵前成熟卵胞期に入ります。
第二減数分裂も始まりますが、排卵のほぼ3時間前に卵母細胞は分裂中期で休止します。
この間に、卵巣の表面が局所的にふくらみ始め、その頂点に血管を欠く斑点(卵胞斑stigma)が出現します。
LHの濃度が高まると、コラゲナーゼ活性が上昇し、卵胞を取り囲む膠原繊維が分解されます。
LHサージに反応してプロスタグランジン濃度も高まり、これが卵胞壁の局所的な筋収縮を起こします。
このような収縮が卵子を押し出し、排卵が起こります。
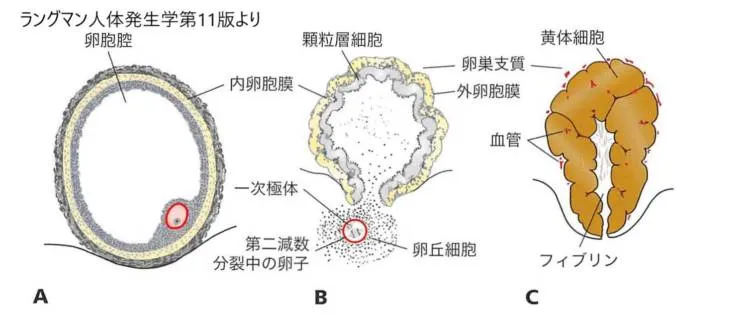
A: 卵巣表面に膨出した成熟卵胞
B: 排卵。第二減数分裂中の卵子は卵丘細胞とともに卵巣から放出される。虚脱した卵胞の内側に残存する卵胞細胞は黄体細胞に分化する。
C: 黄体。顆粒層細胞と内卵胞膜細胞の肥大と脂質蓄積で膨大した黄体。卵胞の残りの腔はフィプリンで満たされる。
卵子は卵丘域から、その周囲の顆粒層細胞とともにちぎれて押し出され、排卵ovulationがおこり、卵巣外に漂います。
一緒に押し出された卵丘細胞の一部は透明帯の周囲に再配列し、放線冠を形成します。
黄体
排卵に続いて、破裂した卵胞壁に残っている顆粒層細胞は、内卵胞膜からの細胞とともに血管の侵入を受けます。LHの影響を受け、これらの細胞は黄色の色素を生じるため黄体細胞に変化し、黄体を形成してエストロゲンとプ口ゲステ口ンを分泌します。
プロゲステロンは、いくらかのエストロゲンとともに、胚子の着床に備えて子宮粘膜を妊娠前期(分泌期)に変化させます。
卵子の輸送
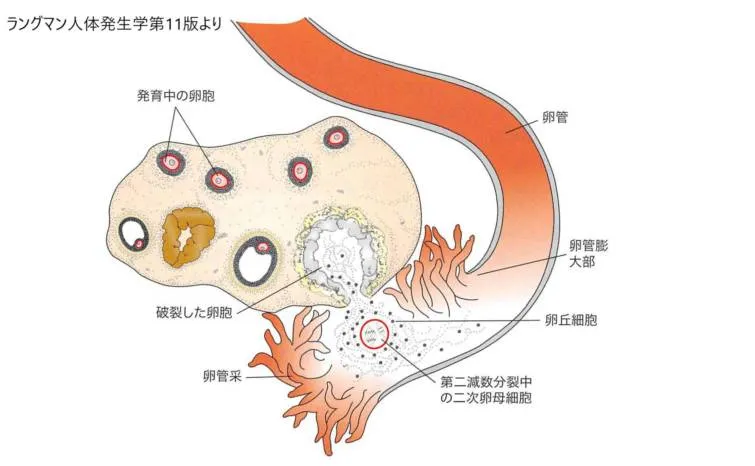
排卵の直前、卵管采は卵巣の表面を覆い始め、 卵管は律動的収縮を開始します。一部の卵丘の細胞、すなわち顆粒層細胞で囲まれた卵子は、卵管采の掃くような運動と卵管上皮の線毛運動によって卵管内に取り込まれ、その後、卵丘細胞の細胞質突起が収縮して透明帯からはずれて卵丘細胞は卵子との接触を失います。卵子はいったん卵管内に取り込まれると、卵管壁の筋の蠕動運動的な収縮と粘膜上皮線毛により子宮腔に向かつて送られます。
ヒトでは、受精卵は子宮腔にほぼ3~4日で到達します。
白体
受精が起こらない場合には、黄体は排卵後約9日で最も発育し、卵巣の表面から黄色みを帯びたふくらみとして容易に区別されます。
その後、黄体は黄体細胞の融解によって縮小し、白体とよばれる線維性瘢痕となります。そうすると黄体ホルモンの分泌も減少し、月経出血を促します。
卵子が受精すると、発生中の胚子の栄養膜から分泌されるヒト純毛性ゴナドト口ピン(human chorionic gonadotropin:hCG)により黄体の退化は妨げられ、黄体がそのまま発育を続けて妊娠黄体となります。
妊娠第3か月末までに、この妊娠黄体前体は卵巣全体の1/3~1/2の大きさに達し、黄体細胞は第4か月末までプロゲステロンを分泌し統けますが、その後、徐々に退化します。胎盤の栄養まく部分から分泌されるプロゲステロンで妊娠を維持するのに十分となるためです。妊娠第4か月以前に妊娠黄体を除去すると流産がおこります。
受精が起こらない場合の子宮粘膜の変化
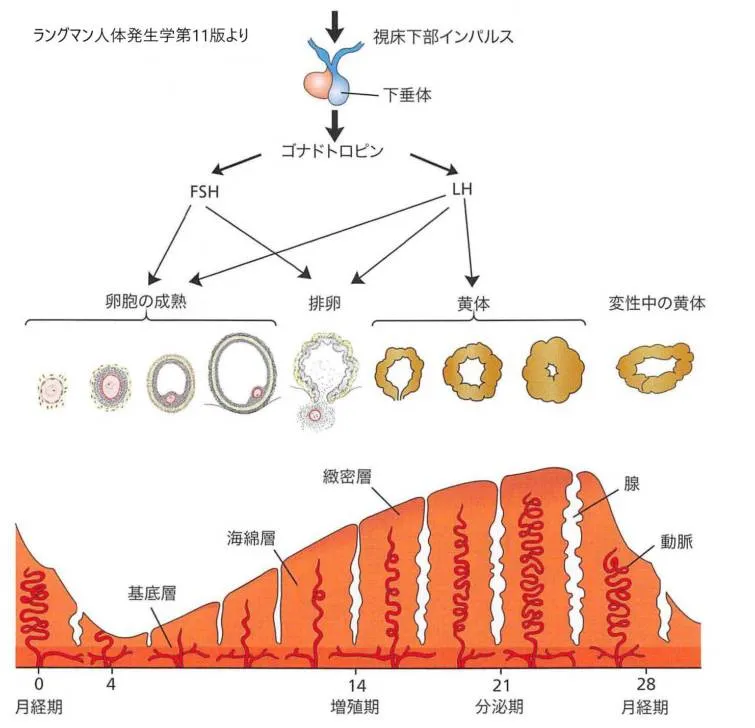
月経周期中に受精が起こらなかった場合に子宮粘膜(子宮内膜)に起こる変化と卵巣の変化を経時的に表した模式図です。
受精が起こらない場合は、子宮粘膜は薄くなったり厚みを増して着床に備えたり、剥がれ落ちて薄くなったりを繰り返します。