目次
不妊治療にはさまざまな方法がありますが、中でも妊娠する確率が高いと言われているのが体外受精です。
体外受精そのものの歴史は古いですが、令和4年4月より基本的な不妊治療が保険適用になったことから、今後はさらに不妊の悩みを解消する選択肢のひとつとして重宝されると予想されます。
一方で、体外受精の対象者や具体的な流れがよく分からないという方も少なくありません。
そこで今回は、体外受精の基礎知識や対象者、大まかな流れ、成功率について、わかりやすく解説します。
体外受精とは?
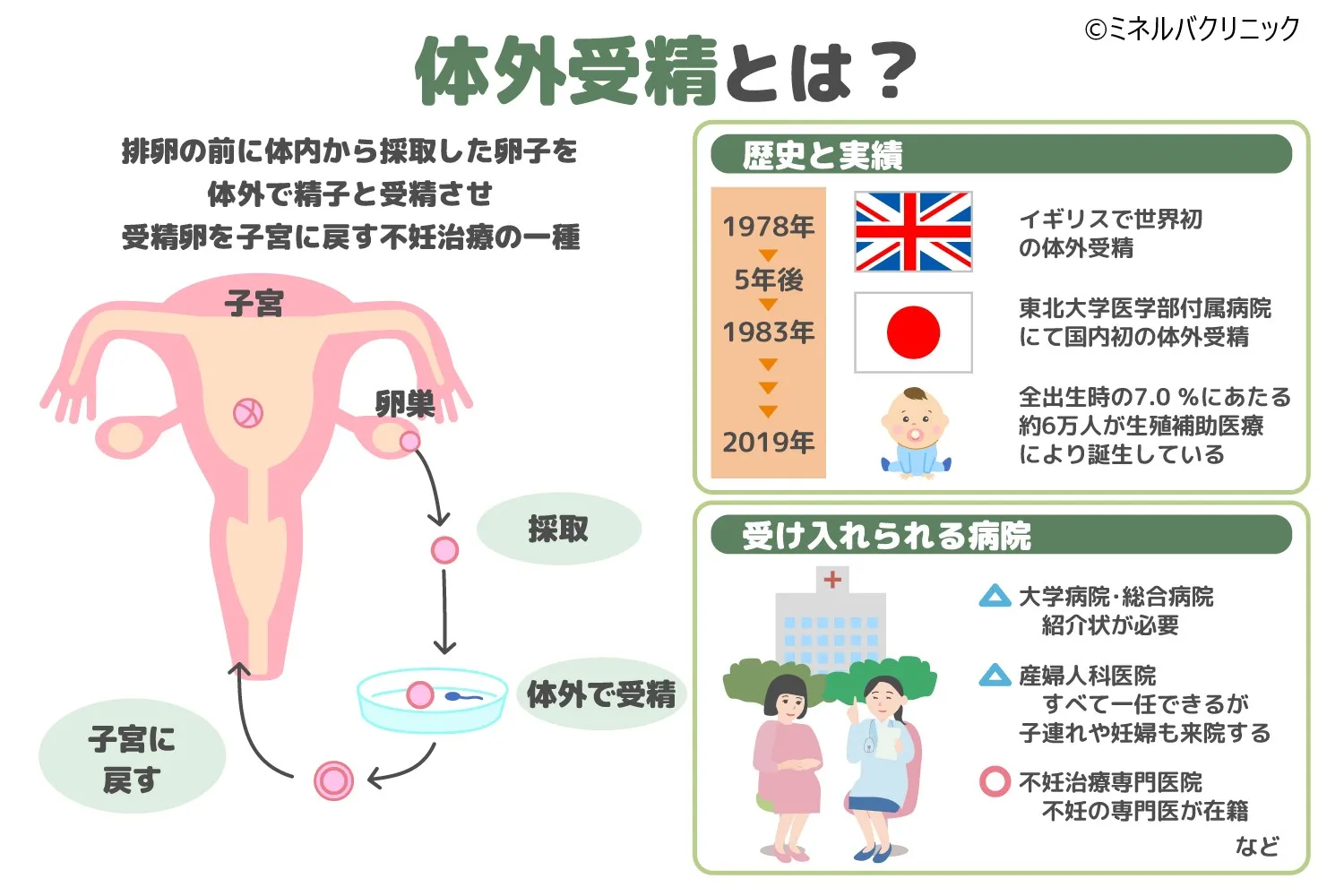
体外受精とは、排卵の前に体内から採取した卵子を体外で精子と受精させ、受精卵を子宮に戻す不妊治療の一種です。
通常、卵巣から排卵された卵子は、卵管内で精子と出会って受精し、成長しながら子宮に向かって移動していきます。
子宮に到達した受精卵が子宮内膜に着床すれば妊娠が成立しますが、不妊に悩む方は精子と卵子が自然に受精しなかったり、受精卵がうまく育たなかったりして、なかなか妊娠することができません。
体外受精では、人工的な手段で卵子と精子の受精および受精卵の成長をサポートすることで、妊娠の確率向上を目指します。
体外受精を行うと、受精に至るまでの以下のリスクをカットできるため、自然妊娠よりも成功率が飛躍的にアップすると言われています。
- ・精子が子宮に入れるか
- ・排卵が起こるか
- ・卵子が卵管采にピックアップされるか
- ・受精できるか
- ・着床できるか
- ・精子が受精に必要な数、運動率を有しているか
体外受精の歴史と実績
体外受精による世界初の子供が誕生したのは1978年のイギリスで、約2,600gの女の子が帝王切開で分娩されました。
日本ではその5年後、1983年に東北大学医学部付属病院にて国内初の体外受精児が誕生しています。
その後、体外受精による妊娠・出産は年々増加しており、2019年の統計では全出生時の7.0%にあたる約6万人の子が、体外受精を含む生殖補助医療によって生まれています。[注1]
[注1]厚生労働省「不妊治療と仕事との両立サポートハンドブック~不妊治療を受ける方と職場で支える上司、同僚の皆さんのために~」P1
www.mhlw.go.jp/bunya/koyoukintou/pamphlet/dl/30l.pdf
体外受精を受けられる病院
体外受精を受けられる病院は大学病院、総合病院、産婦人科医院、不妊治療専門医院などがあります。
大学病院や総合病院は産婦人科以外の診療科や部門もあるため、もし不妊の原因が糖尿病や甲状腺疾患などにあった場合、それぞれの専門科と連携して治療できるところが特徴です。
ただ、大学病院や総合病院は紹介状が必要な場合が多く、容易に受診することはできません。
また、ひとりの医師が複数の科を兼任している場合もあり、力量に差が生じる可能性があります。
産婦人科医院の場合、不妊治療から妊娠、出産に至るまでのプロセスをすべて一任できるところが特徴です。
担当医も決まっており、最初から最後まで安心して相談できるのは大きな利点です。
一方で、産婦人科医院には妊婦さんや子連れの方も多く来院するので、不妊に悩む方は辛い思いをするかもしれません。
不妊治療専門医院は、不妊の専門医が在籍しており、体外受精の設備もしっかり整っているところが利点です。
また、来院される方は全員不妊に悩む人なので、産婦人科医院よりも心の負担が軽減されるのも大きな特徴でしょう。
難点として、不妊治療専門医院は一般的な産婦人科医院に比べると数が少ないため、選択肢が限られるところです。
どの機関で体外受精を受けるかは個人の自由ですので、それぞれのメリット・デメリットをよく理解した上で慎重に検討しましょう。
体外受精の対象者
なかなか自然妊娠できないからと言って、直ちに体外受精を行うわけではありません。
体外受精は一般的に、体内での受精が難しいと考えられる方のみが対象となります。
ここでは体外受精の主な対象者を4つに分けて紹介します。
卵管性不妊
卵管性不妊とは、卵巣と子宮を結ぶ卵管に発生した何らかの異常を原因とした不妊のことです。
卵巣側の卵管には漏斗部という部分があり、その先端は扇状の卵管采になっています。
通常はそこから卵が取り込まれますが、細菌感染などを起こると卵管は簡単に細くなったり(卵管狭窄)、ふさがったり(卵管閉鎖)して、受精が困難になってしまいます。
問題部位を手術で押し広げれば自然妊娠が可能になるケースもありますが、卵管が周囲の臓器と癒着して動かない場合は体外受精を行うことになります。
男性不妊症
男性不妊症とは、男性側が自然妊娠に必要な精子の数または運動率の条件を満たしていないことが原因で起こる不妊です。
WHOは、精液検査において、精子濃度が1,500万/ml以上、総運動率が40%を基準値として定めています。[注2]
精液の性状は日によって異なりますが、繰り返し検査しても基準値を下回る場合、体内での自然妊娠は難しいとみなされ、体外受精を検討することになります。
[注2]一般社団法人 日本生殖医学会「Q7.不妊症の検査はどこで、どんなことをするのですか?」
www.jsrm.or.jp/public/funinsho_qa07.html
免疫性不妊
免疫性不妊とは、妊娠を妨げる抗体ができてしまう不妊のことです。
女性の場合は精子の運動性や受精能力を損なう抗体が、男性の場合は精子と結び付いてその働きを阻害する抗体が、それぞれできることがあります。
これらの抗体が存在すると自然妊娠の確率が低下するため、体外受精が適用されます。
その他
ここまで紹介した不妊は検査の過程で発見できますが、中にはいろいろ検査をしたけれど原因がわからない不妊というのも存在します。
原因不明の不妊には具体的な解決策がないため、タイミング療法や人工授精を行っても妊娠できなかった場合は、体外受精を検討することになります。
体外受精の流れ
体外受精を行う際の基本的な流れをご説明します。
1.卵巣刺激(排卵誘発)
成熟させた卵子をより多く採取するため、ホルモン剤を投与して卵巣を刺激します。
ホルモン剤や投与方法には複数の種類があるため、卵巣の状態や患者さんの希望に合わせて適切な組み合わせを決定します。
たとえば、低刺激の方法ではホルモン経口薬を使用しますが、中刺激や高刺激の方法に比べると成長する卵は少なくなります。
逆に、中刺激や高刺激の方法は育つ卵の数が多くなる一方、ホルモン剤を注射で投与する必要があるため、患者さんにかかる負担は大きくなります。
同じ方法でも、一回あたりの量や投与のタイミングを変えることによって、患者さんひとりひとりに合った方法で卵巣を刺激させられます。
なお、卵巣刺激は生理開始3日目~10日目頃を目途に、1週間前後行います。
2.採卵
採卵とは、排卵の直前に卵巣から卵子を取り出す手術のことです。
経膣エコーで膣内の様子を観察しながら卵胞に針を刺し、吸引して採卵します。
開腹手術は伴わないので、腹部に傷が残る心配はありませんし、採卵手術は静脈麻酔を施した上で施術するので、痛みもほとんど感じません。
採卵した卵胞は直ちに顕微鏡下で観察し、卵子が見つかったら培養液中に回収します。
3.受精
体外受精は採卵した当日に行われます。
あらかじめ自宅または採精室にて採取した精子の中から、特に運動性の高い精子のみをピックアップし、卵子と精子を受精させます。
受精方法には、シャーレの上で卵子と精子を出会わせる方法と、顕微鏡下で極細のガラス管を用いて卵子に精子を注入させる方法の2パターンがあります。
後者は精液所見が不良な男性不妊や、シャーレを使った受精で受精卵を得られなかった場合などに行われます。
4.胚培養
体外受精させた受精卵は専用の培養液で培養します。
培養を行う理由は、自然妊娠と極力同じ状態を作るためです。
自然妊娠の場合、受精卵は約5日後に子宮に移動し、着床する流れになるため、体外受精でも受精から5日間は培養し、妊娠できる力が備わっているかどうかを見極めます。
この間、人工的な操作は一切加えませんが、培養の状況は医師や看護師から説明してもらったり、メールなどで報告を受けたりすることができます。
5.胚移植
着床可能な状態まで育った受精卵を、タイミングを見計らって子宮に戻します。
胚移植のパターンは大きく分けて4つあります。
- 1.新鮮初期胚移植:受精2~3日目の胚をそのまま移植する
- 2.新鮮胚盤胞移植:受精5日目の胚をそのまま移植する
- 3.凍結初期胚移植:一度凍結させた受精2~3日目の胚を移植する
- 4.凍結胚盤胞移植:一度凍結させた受精5日目の胚を移植する
3と4は採卵とは別の周期に移植するため、着用しやすい子宮環境を整えられることから、1、2によりも妊娠率が高いと言われています。
6.妊娠判定
胚移植から約11~12日後に採血し、血中に含まれるhCGホルモンの値によって妊娠判定を行います。
体外受精の成功率
体外受精の成功率は、患者さんの年齢や採用した方法などによって異なります。
公益社団法人 日本産科婦人科学会が実施している調査によると、2020年に行われた体外受精の成功率(移植あたり生産率)は新鮮胚を用いた方法では14.7%、凍結胚を用いた方法では25.5%となっています。[注3]
1回目で成功する確率は低めですが、一般的には2回、3回と回数を重ねていくことで成功率がアップしていきます。
[注3]公益社団法人 日本産科婦人科学会「2020年体外受精・胚移植等の臨床実施成績」P13、14
www.jsog.or.jp/activity/art/2020data_202208.pdf
【まとめ】体外受精は不妊の悩みを解決する最も有効な治療のひとつ
体外受精は、体内での自然妊娠が難しい場合に行われる最もポピュラーな不妊治療のひとつです。
排卵直前の卵を採取し、精子と受精させて培養してから子宮に戻すため、そもそも排卵が起こるのか、受精や着床ができるのかといったリスクを丸ごとカットできます。
体外受精は、卵管性不妊や男性不妊、免疫性不妊、その他原因不明の不妊と診断された場合に検討されます。そのため子供を望んでいるのになかなか妊娠できないという方は、一度医療機関で相談してみましょう。
体外受精は大学病院や総合病院のほか、産婦人科医院や不妊治療専門医院などで行われていますので、自分のニーズや通院のしやすさなどを基準に適切な医療機関を受診することが大切です。






