(更新日:2026/05/09)
この記事の監修:仲田洋美(臨床遺伝専門医)
のべ10万人以上のご家族の意思決定に伴走。2025年国際誌『Global Woman Leader』表紙抜擢、Medical Care Review APAC 2025表紙抜擢。出生前診断・臨床遺伝の専門家。
お子様の未来を守る、一生に一度の検査。 ─ 拡大版保因者スクリーニング
お子様を授かるという人生の大きな選択は、ご夫婦お二人の遺伝情報が、新しい命のなかで初めて一つに重なる瞬間でもあります。お父様が知らずにお持ちの変異と、お母様が知らずにお持ちの変異 ── 偶然それらが同じ遺伝子に重なったとき、健康なご両親お二人から、お子様にだけ疾患が引き継がれることがあります。だからこそ私たちは、保因者検査を単なる「検査」ではなく、ご夫婦のこれからの家族計画に責任をもって伴走する仕事だと考えています。
ファミリーセーフティ プラスは、ミネルバクリニックがご用意する拡大版保因者スクリーニングです。 女性787遺伝子・男性714遺伝子をスクリーニングし、米国医学遺伝学会(ACMG)が2021年に標準推奨として定めた「Tier 3 113遺伝子」を完全網羅。米国産婦人科学会(ACOG)が全女性に推奨し、米国の体外受精クリニックでは事実上必須となっている遺伝子検査を、日本の医療現場でご提供しています。
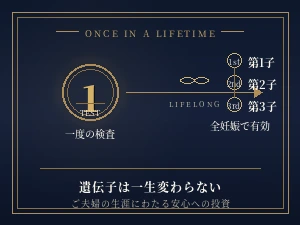
このプランの本質は、項目数の多さでも、価格の話でもありません。ご夫婦の遺伝子は生涯変わらないため、一度受ければ生涯有効。2人目・3人目のお子様にもそのまま使える、一生に一度の検査 であるということ。後悔を減らしたい、見落としたくない、最善を尽くしたい。そう願うご夫婦のために、私たちはこのプランを設計しました。
【ご案内】 本オプションは、当院でNIPT検査をお受けいただく方を対象としたNIPTオプション専用プラン です。ファミリーセーフティ プラスのみの単独でのご受検は承っておりません。あらかじめご了承ください。
ファミリーセーフティ プラスとは ─ ご夫婦の血液から、両親自身の遺伝子を調べる検査
ファミリーセーフティ プラスは、ご夫婦お二人それぞれの血液から、両親自身の遺伝子を調べる「保因者検査(キャリアスクリーニング)」です。NIPTが赤ちゃんのDNAを調べる検査であるのに対し、本検査はご両親お二人の遺伝子を直接、深く調べる検査 です。
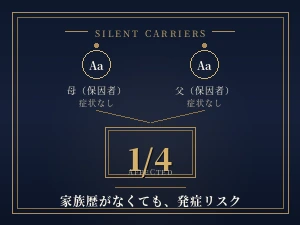
常染色体劣性(潜性)遺伝性疾患は、両親が「健康な保因者」であっても、お子様に発症することがあります。家族歴がなくても、ご夫婦のお二人がたまたま同じ遺伝子の保因者であった場合、お子様の発症確率は1/4です。X連鎖性疾患は、お母様が保因者である場合、男児の50%が発症します。
保因者であることは普段の生活では何の症状もないため、検査を受けて初めてわかります。「健康なご両親から、なぜか重い疾患のあるお子様が生まれる」 ── このメカニズムを、妊娠前または妊娠中に把握できる のが、ファミリーセーフティ プラスです。
本検査は、女性787遺伝子・男性714遺伝子の保因者スクリーニング。米国医学遺伝学会(ACMG)が2021年に標準推奨として定めた「Tier 3 113遺伝子」を完全網羅した上で、さらに広範囲の劣性疾患を調べることができる、拡大版保因者検査です。
「うちは家族歴がないから大丈夫」は、もう通用しません
近年、有名YouTuberご夫婦が、極めて稀な遺伝性疾患のあるお子様の闘病とご逝去を公表され、保因者検査の重要性を社会に発信してくださったことが、大きな反響を呼びました。ご夫婦は、お子様の闘病中に、ご自身たち二人ともが同じ劣性遺伝子変異の保因者であることを知られたといいます。「もし妊娠する前に、自分たちが同じ遺伝子の保因者だと知ることができていたら、もう少し違う選択肢があったかもしれない」 ── ご自身の言葉で発信されたメッセージから、私たち医療者は多くのことを教えていただきました。
常染色体劣性遺伝性疾患の多くは、家族歴のないご夫婦のお子様にこそ、突然発症します。 なぜなら、保因者であってもご本人には症状が出ないため、何世代にもわたって家系内で気づかれずに受け継がれているからです。両親の双方がたまたま同じ遺伝子の保因者であって初めて、お子様で発症が表に出ます。
米国の人口疫学データによれば、すべての人は平均して2〜3個の常染色体劣性疾患の病的変異を保因しているとされます。ご自身がどの遺伝子の保因者であるかは、検査を受けて初めてわかります。「家族歴がない」ということは、「リスクがない」という意味ではない のです。
NIPTでは検出できない、しかし重要な疾患群
NIPTで赤ちゃんの劣性遺伝性疾患を一部調べることができる検査も存在します。しかし、ここには重大な技術的限界があります。NIPTで赤ちゃんの血液から検出できるのは、ごく限られた塩基が1つだけ置換した「点突然変異」のみ なのです。
劣性疾患の原因となる変異には、点突然変異だけでなく、より大きく複雑なタイプが多数存在します。これらのタイプの変異は、NIPTで赤ちゃんの血液を調べても捉えられません。
一方、ファミリーセーフティ プラスはご夫婦の血液から両親自身の遺伝子を直接調べる検査 です。そのため、点突然変異だけでなく、大規模欠失・重複、リピート伸長、インバージョン、偽遺伝子問題まで、あらゆる変異タイプを検出できます。
NIPTでは検出困難な4つの変異タイプ
① 大規模なエクソン欠失・重複 脊髄性筋萎縮症(SMA)はSMN1遺伝子のエクソン欠失型変異が大半、デュシェンヌ型筋ジストロフィー(DMD)も大規模欠失・重複が変異の主体 。NIPTでは検出困難。
② リピート伸長異常 脆弱X症候群(FMR1)のCGGリピート伸長、フリードライヒ運動失調症のGAAリピート伸長 などが代表例。NIPTの技術では原理的に捉えられません。
③ 遺伝子インバージョン(逆位) 重症型血友病AはF8遺伝子のインバージョンが原因 。NIPTでは検出困難。
④ 偽遺伝子との分離が必要な疾患 ゴーシェ病(GBA/GBAP1)、先天性副腎皮質過形成症(CAH/CYP21A2) などが該当。NIPTでは検出困難。
これらは決して稀な疾患ではありません。SMAは保因者頻度が約50人に1人、脆弱X症候群のプレミューテーション保因者は女性の約150〜200人に1人。頻度の高い、しかし重要な遺伝性疾患の多くが、NIPTでは技術的に検出できない のです。
NIPTで検出困難な、頻度の高い重要疾患
※表は左右にスクロールして確認することができます。
これらの重要疾患群を、NIPTという「胎児ダイレクト検査」だけで完全にカバーすることはできません。 ご両親の保因者検査を併用することで、初めて、これらの疾患のリスクを正確に評価できるのです。
脆弱X症候群と低AMH ─ 体外受精・低AMH女性に特に重要な理由
体外受精(IVF)を予定されている方、原因不明の低AMHを指摘された方には、ファミリーセーフティ プラスが特に重要な意味を持ちます。鍵となるのが、脆弱X症候群(Fragile X Syndrome)の前変異(プレミューテーション)保因者 の存在です。
FMR1プレミューテーションがもたらす、二重のリスク
脆弱X症候群はX染色体上のFMR1遺伝子における、CGG(3塩基)の繰り返し配列が異常に長く伸びることで発症する、遺伝性知的障害の最大の原因疾患です。CGG繰り返し回数が55〜200回の範囲にある女性を「プレミューテーション保因者」と呼び、約150〜200人に1人 という高い頻度で存在します。
プレミューテーション保因者の女性には、二重のリスクがあります。
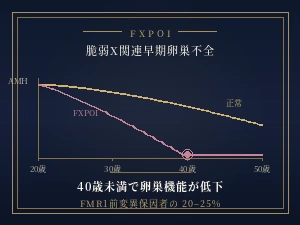
第一のリスクは、ご自身の卵巣機能への影響。 プレミューテーション領域から作られるFMR1のRNAやタンパク質には、卵巣に対する毒性があると報告されています。これにより、抗ミュラー管ホルモン(AMH)が早期から低下し、卵巣機能が早く落ちていきます ── これを脆弱X関連早期卵巣不全(FXPOI:Fragile X-associated Primary Ovarian Insufficiency)と呼びます。プレミューテーション保因者の女性のうち、約20〜25%がFXPOIを発症するとされています。
第二のリスクは、お子様への変異伝達。 プレミューテーションのCGG繰り返し配列は極めて不安定で、母から子へ受け継がれる際の卵子形成過程で、繰り返し回数がさらに伸びることがあります。200回を超えると「フルミューテーション」となり、お子様は脆弱X症候群を発症します。母親のCGG繰り返し回数が90回を超える場合、ほぼ100%の確率でフルミューテーションへ伸長することが知られています。
米国産婦人科学会・米国生殖医学会の推奨
米国産婦人科学会(ACOG)と米国生殖医学会(ASRM)の両学会が、原因不明の卵巣機能不全や低AMHを認める女性に対して、FMR1遺伝子検査を推奨しています。
低AMH女性に検査を提供する意義は、二つあります。
1. 卵巣機能低下の原因究明
2. 次世代への罹患リスクの回避(最も重要) 着床前診断(PGT-M)や妊娠初期の確定検査 といった重要な選択肢を提示することができます。
米国産婦人科学会(ACOG)の世界基準 ─ なぜ全女性に推奨されているのか
米国産婦人科学会(American College of Obstetricians and Gynecologists:ACOG)は、2017年に「Committee Opinion 690 / 691」を発表し、以下を明確に推奨しました。
すべての妊娠中または妊娠を計画している女性 に、保因者検査を提供すること民族・人種・家族歴に関わらず、全員に提供すべき
理想的には妊娠前(プレコンセプション) に受検すべき
この推奨は2020年に再確認され、現在も米国の標準診療として運用されています。とくに体外受精クリニックでは、保因者検査を受けていないと治療を受け付けてもらえない という運用が、事実上のスタンダードとなっています。
2021年には米国医学遺伝学会(American College of Medical Genetics and Genomics:ACMG)が、より具体的な「Tier 3 113遺伝子パネル」を発表(Gregg AR et al. Genet Med 2021;23:1793-1806)。97常染色体劣性疾患+16X連鎖性疾患の合計113遺伝子 を、人種・民族を問わずすべての妊娠希望者・妊娠中の方に推奨しています。
— INFOBOX —
ACMG Tier 3 とは ─ 米国医学遺伝学会の標準推奨パネル
米国医学遺伝学会(ACMG)は2021年、保因者検査の対象遺伝子について、人口疫学データベース(gnomAD)に基づく4段階のティア分類を発表しました(Gregg AR et al. Genet Med 2021;23:1793-1806)。これは、米国の専門学会として初めて、人種・民族を問わず全女性に対する保因者検査の標準パネル を示した、画期的な position statement です。
Tier 1(基本層)
嚢胞性線維症(CFTR)・脊髄性筋萎縮症(SMN1)の2遺伝子。従来から人種を問わず全女性に提供されてきた最低限のパネル。
Tier 2(拡張層)
人口頻度1/100以上の常染色体劣性疾患を加えたパネル。従来は民族別に選別が必要だった疾患群を含む。
★ Tier 3(標準推奨層・本検査の核)
人口頻度1/200以上、または中等度以上の重篤性をもつ97常染色体劣性疾患+16X連鎖性疾患=合計113遺伝子 。人種・民族・家族歴を問わず、すべての妊娠希望者・妊娠中の方への提供をACMGが推奨 。米国の専門学会として、X連鎖性疾患を含む大規模パネルを初めて標準として位置づけた、歴史的な転換点です。
Tier 4(拡大層)
Tier 3を超える拡大パネル(数百〜700遺伝子規模)。より広範な疾患カバレッジが得られる。
— CARRIER DETECTION RATE —
大規模臨床研究(n=約33万人)における保因者検出率の比較:
◆ Tier 1(2遺伝子): 8.42% (約12人に1人)
◆ Tier 3(113遺伝子): 50.76%(約2人に1人)
◆ Tier 4(拡大版): 最大77.52% (約4人に3人)
Tier 1 から Tier 3 へ拡大することで、保因者の検出率は約6倍に向上 します。
— FAMILY SAFETY PLUS —
ファミリーセーフティ プラスは、Tier 3 の113遺伝子を完全網羅 した上で、女性787遺伝子・男性714遺伝子というTier 4 拡大版パネル でご提供します。米国の最新標準と、その先の包括性を、両立しています。
ファミリーセーフティ プラスは、このACMG Tier 3 113遺伝子を完全網羅した上で、女性787遺伝子・男性714遺伝子という拡大版で運用されています。米国の最新ガイドラインに準拠した、世界基準の保因者検査 を、日本の医療現場でご提供しています。
「一生に一度の検査」 ─ 経済的にも、最も合理的な選択
ファミリーセーフティ プラスの大きな特徴は、「ご夫婦の遺伝子は生涯変わらない」という、ごく当たり前の事実に立脚した経済性 です。
遺伝子検査は、一度受ければその結果は生涯有効 です。なぜなら、ご夫婦の遺伝情報は加齢や生活習慣によって変化するものではないからです。
2人目・3人目のお子様にも、そのまま使えます ── 一度の検査結果が、すべての妊娠で有効次回以降のNIPT受検時に、保因者検査の追加は不要 ── 妊娠ごとに繰り返し受ける必要がありません長期的に見て、最も経済的な選択 ── 妊娠ごとに胎児ダイレクト検査を受けるよりも、トータルコストが抑えられますPGT-Mや出生前診断との連携が容易 ── ご夫婦の保因者状況がわかっていれば、次の妊娠で必要な検査を最短ルートで設計できます
とくに、これから複数のお子様を望まれるご夫婦、不妊治療中のご夫婦、PGT-Mを検討されているご夫婦 にとって、ファミリーセーフティ プラスは長期的な家族計画の基礎情報となる検査です。
検査基盤とアノテーション能力 ─ 検査の本当の価値はここにある
ファミリーセーフティ プラスは、米国NASDAQ上場の遺伝子検査専業企業(業界トップクラス) と連携して実施されます。CLIA認証(米国臨床検査室改善修正法)およびCAP認証(米国病理学会)を取得した、米国の最高水準ラボです。
遺伝子検査の本当の価値は、機械の性能ではなく、「アノテーション」の質 にあります。アノテーションとは、見つかった変異が病気を引き起こすものなのか、それとも病気とは関係のない個人差に過ぎないのかを判断する作業です。
世界の検査会社による「VUSの読み解き能力」の決定的な差
世界の遺伝学者・臨床医は、米国NIHが運営するClinVarという公的データベースで変異の意味を共有しています。ClinVarは変異を以下の5段階で分類しています。
Pathogenic (病的)Likely Pathogenic (病的の可能性が高い)VUS:Variant of Uncertain Significance (意義不明)Likely Benign (非病的の可能性が高い)Benign (非病的)
スクリーニング検査の報告書には、ACMGの公式ガイドラインに基づき、PathogenicとLikely Pathogenicの2つだけが報告されます。 VUSは、原則として報告されません。これは、スクリーニング検査が健康なご夫婦にお受けいただく検査であり、曖昧な情報をお返しすることでご夫婦に不必要な不安を与えないためです。
ここに、検査会社のアノテーション能力の決定的な差が現れます。ClinVarで「VUS」と分類されている変異を、最新の機能解析論文を読み解いて「Likely Pathogenic」に正しく格上げできる検査会社と、ClinVarをそのまま転記してVUSのまま見落とす検査会社では、ご家族の元に届く情報がまったく違ってくる のです。
ABCD1遺伝子の「VUS→Likely Pathogenic」格上げ ─ 当院の実例から
当院で実際にあった事例をご紹介します(症例の詳細は匿名化しています)。
あるご夫婦が、妊娠前に当院で拡大型保因者検査 をお受けになりました。奥様の検査結果に、X染色体上のABCD1遺伝子に変異が見つかりました。ABCD1遺伝子はX連鎖性副腎白質ジストロフィー という、男児が発症する深刻な進行性の神経変性疾患の原因遺伝子です。
ところが、奥様に見つかった変異はClinVarでは「VUS、意義不明」と分類されていた のです。世界の遺伝学者たちが、データ不足で結論を出せていない変異でした。
ここで、検査会社のアノテーション・チームの真価が発揮されました。最新のタンパク質機能解析論文を徹底的に読み込み、「ABCD1遺伝子 のこの位置にこの変異があると、ペルオキシソーム膜輸送機能が失われる」 ことを論文ベースで解析。ACMGガイドラインに照らし合わせ、Likely Pathogenicと判定する根拠とともに、報告書に明記されていました。
もしこの検査会社のアノテーション・チームが、ClinVarのVUS分類のまま報告していたら ── 報告書には「該当所見なし」と記載されていた可能性があります。ご夫婦は、奥様がABCD1の病的変異の保因者である事実を知らないまま妊娠を進められ、男児であるお子様の遺伝子検査が必要であると気づくことなく、出産を迎えていたかもしれません。
このご夫婦が当院の保因者検査を受けようと決断されたきっかけは、先述の有名YouTuberご夫妻のファンであった奥様が、ご夫妻が公表されたお話に深く心を動かされたから でした。「もし妊娠する前に、自分たちが同じ遺伝子の保因者だと知ることができていたら ──」というあのメッセージが、奥様の心に強く残り、ご自身も検査を受けようと決意されたといいます。お一組のご夫妻の勇気ある発信が、別のご家族の命を守る決断へとつながった ── 医療者として、深く胸を打たれる出来事でした。
奥様とお話を進めるうちに、重要なご家族歴が浮かび上がってきました。奥様の血縁にあたる男児が2歳のときに「筋ジストロフィー」と診断され、亡くなっていた こと。さらに、祖母が60歳を過ぎてから「多発性硬化症」と診断され、進行性の歩行障害を抱えていらした こと。当時はまだ副腎白質ジストロフィー(ALD) という疾患概念が現在ほど確立されておらず、ご家族のいずれもALDとは診断されていませんでした。そのため、ご夫婦はそもそも「家族歴がある」ということ自体を認識されておられませんでした。
そして妊娠が成立した後、当院ではセグレゲーションスタディ(分離解析)として、奥様のお母様にも遺伝子検査をお受けいただきました。結果、お母様も同じABCD1遺伝子変異をお持ちでした 。これにより、変異が母方系統で受け継がれてきたX連鎖性遺伝のパターンが遺伝学的に裏付けられ、奥様ご自身の病的変異の保因が確定診断されました。同時に、お母様ご自身もABCD1変異の保有者として、今後の健康管理上きわめて重要な情報を得られることとなりました。
近年、ALD女性キャリアに関する医学的理解は大きく書き換えられています。 かつて教科書には「女性キャリアは無症状」と記載されていましたが、現在ではABCD1遺伝子変異を持つ女性の約80%以上が、生涯のうちに進行性の脊髄症(AMN様病態)を発症することが明らかになっています 。具体的には、痙性歩行・下肢のしびれ・膀胱直腸障害などが、閉経後・60歳前後から徐々に現れます。多発性硬化症と誤診されてきた中高年女性のなかに、実はALDが含まれていたケースが、世界中で報告されています。奥様の祖母のお話は、まさにこの新しい医学的理解を裏付けるご経験でした。
世界最高水準のアノテーションを持つ検査会社が、機能解析論文を読み解きLikely Pathogenicに格上げしてくれた ── だからこそ、ご夫婦はリスクを知ることができ、当院の絨毛検査でお子様の安全を確認することができました。同時に、奥様ご自身、お母様、そして祖母の世代へと受け継がれてきたABCD1変異の物語が、初めて医学的に明らかになり、それぞれの世代に応じた今後の健康管理の指針が得られました。これは、機械でDNAを読み取る能力の話ではありません。報告書を作成するチームの、学術的な深さ、粘り強さ、誠実さの差 です。
もしも、世界最高水準のアノテーション技術を持つ会社が検査を担当していなかったら、せっかく検査しても見逃され、男児のお子様が疾患をもってお生まれになっていたかもしれない。そう思うと、「検査を受けていたのにどうして?」と悲しむご夫妻のご様子が想像され、背筋が凍ります。
ダイヤモンドプランと同じ検査会社 ─ 一貫した解釈基準
ファミリーセーフティ プラスは、当院のダイヤモンドプラン と同じ検査会社が解析しています。
これにより、妊娠前の保因者検査と、妊娠中のNIPT単一遺伝子疾患検査が、同じ検査会社の同じアノテーション基準で行われる 体制となります。ご夫婦の妊娠前から妊娠中、そして必要なら確定検査まで、検査の精度と解釈の一貫性が保証されます。これは、検査会社をまたいで運用するクリニックでは実現できない、当院の強みのひとつです。
こんなご夫婦に、ファミリーセーフティ プラスをご検討いただきたい
妊娠を計画中のご夫婦 ── プレコンセプション(妊娠前)検査として、最も意義の高いタイミング妊娠中で、より包括的な遺伝情報を希望される方 ── NIPTでは捉えきれない劣性疾患のリスクまで把握しておきたい方体外受精(IVF)を受ける予定のご夫婦 ── 米国IVFクリニックの世界基準に準じた事前検査としてAMH値が低いと指摘された方 ── FMR1プレミューテーションを含むFXPOIのリスク評価として血縁関係のあるご夫婦 ── 共通祖先からの劣性遺伝子変異の可能性を評価ご家族・ご親族に遺伝性疾患の既往がある方 ── 家系内で受け継がれている可能性のある変異の評価既に遺伝性疾患のあるお子様をお持ちで、次のお子様を計画されている方 ── 次の妊娠での再発リスク評価これから複数のお子様を望まれるご夫婦 ── 一生に一度の検査として、長期的な家族計画の基礎に「家族歴がないから大丈夫」と思っているご夫婦 ── まさに家族歴のない方こそ、保因者検査の意義が最も大きい
検査内容詳細
検査の構成
※表は左右にスクロールして確認することができます。
代表的な検査対象疾患カテゴリ
血液疾患: サラセミア(α・β)、鎌状赤血球症、血友病A・B、フォンヴィレブランド病、ファンコニ貧血ほか
代謝性疾患: フェニルケトン尿症(PKU)、ガラクトース血症、メープルシロップ尿症、ゴーシェ病、テイ・サックス病、ニーマン・ピック病、ムコ多糖症、ポンペ病ほか
神経・筋疾患: 脊髄性筋萎縮症(SMA)、デュシェンヌ型筋ジストロフィー、フリードライヒ運動失調症、脆弱X症候群(FMR1) ほか
免疫・呼吸器関連: 嚢胞性線維症(CF)、副腎白質ジストロフィー(ALD)、副腎皮質過形成症(CAH)、重症複合免疫不全症(SCID)ほか
聴覚・視覚関連: 先天性難聴(GJB2/コネキシン26関連)、アッシャー症候群、レーバー先天黒内障ほか
骨格・結合組織関連: 骨形成不全症(劣性型)、軟骨無形成症の一部、エーラス・ダンロス症候群(劣性型)ほか
そのほか: 合計700以上の遺伝子による劣性疾患を網羅
※全787遺伝子・714遺伝子の詳細リストは、ご来院時の遺伝カウンセリングにてご提示します。
検査の特徴 ─ あらゆる変異タイプを検出
ご夫婦の血液から両親自身の遺伝子を直接調べる検査であるため、点突然変異だけでなく、大規模欠失・重複、リピート伸長、インバージョン、偽遺伝子問題まで、あらゆる変異タイプを検出 できます。
点突然変異 ── 一般的な変異タイプ大規模なエクソン欠失・重複 ── SMA、DMD、CFの大規模変異などリピート伸長異常 ── 脆弱X症候群(FMR1)、フリードライヒ運動失調症など遺伝子インバージョン ── 重症型血友病A(F8インバージョン)など偽遺伝子との分離解析 ── ゴーシェ病、副腎皮質過形成症など
検査の流れ
① 遺伝カウンセリング(ご夫婦)
② 採血(ご夫婦お二人)
③ 検体送付・解析
④ 結果説明・遺伝カウンセリング
よくあるご質問
妊娠していなくても受けられますか?
はい、受けていただけます。むしろ妊娠前(プレコンセプション)に受けるのが最も理想的です。妊娠前にご夫婦の保因者状況がわかっていれば、PGT-M(着床前診断)を含めた、より幅広い選択肢を持って妊娠を計画できます。米国産婦人科学会(ACOG)も、理想的には妊娠前の受検を推奨しています。
NIPTとどう違うのですか?
NIPTは赤ちゃんのDNAを調べる検査、ファミリーセーフティ プラスはご夫婦お二人の遺伝子を調べる保因者検査です。NIPTで赤ちゃんから検出できる劣性疾患の変異は「点突然変異」のみに限られますが、保因者検査ではご両親の血液から両親自身の遺伝子を直接調べるため、大規模欠失・リピート伸長・インバージョン・偽遺伝子問題まで、あらゆる変異タイプを検出できます。SMA・脆弱X症候群・デュシェンヌ型筋ジストロフィーなど、頻度の高い重要疾患の多くは、ご両親の保因者検査でなければ正確に評価できません。
家族歴がなくても、検査を受ける意味はありますか?
むしろ家族歴のない方こそ、保因者検査の意義が大きいといえます。常染色体劣性疾患は、保因者であってもご本人には症状が出ないため、何世代にもわたって家系内で気づかれずに受け継がれます。家族歴がなくても、ご夫婦のお二人がたまたま同じ遺伝子の保因者であった場合、お子様の発症確率は1/4。米国の人口疫学データでは、すべての人は平均して2〜3個の常染色体劣性疾患の病的変異を保因しているとされています。
結果が陽性だった場合はどうなりますか?
ご夫婦のどちらか一方だけが保因者であった場合、お子様への発症リスクは原則ありません(X連鎖性疾患では男児発症のリスクあり)。ご夫婦のお二人が同じ遺伝子の保因者であった場合、お子様の発症確率は1/4となります。この場合、PGT-M(着床前遺伝子検査)、妊娠初期の絨毛検査、出生後の早期診断・治療準備など、複数の選択肢があります。当院では、結果が陽性だった場合の遺伝カウンセリングと、確定検査・PGT-M連携施設のご紹介まで、責任をもって伴走いたします。
一度受ければ、次の妊娠にも有効ですか?
はい、有効です。ご夫婦の遺伝子は生涯変わらないため、検査結果は生涯有効です。2人目・3人目のお子様にもそのまま使え、次回以降のNIPT受検時に保因者検査を追加する必要もありません。これが「一生に一度の検査」と呼ばれる理由です。
体外受精の前に受けるべきですか?
米国の体外受精クリニックでは、保因者検査を受けていないと治療を受け付けてもらえないという運用が、事実上のスタンダードとなっています。日本の生殖医療ではまだ義務化されていませんが、米国産婦人科学会(ACOG)・米国生殖医学会(ASRM)の世界基準に準じれば、体外受精前の保因者検査は強く推奨されます。とくにPGT-M(着床前診断)を視野に入れる場合は、ご夫婦の保因者状況の把握が前提となります。
AMHが低い場合に受ける意義はありますか?
原因不明の低AMHを指摘されている方には、FMR1プレミューテーション(脆弱X症候群の前変異保因者)の可能性を評価する意義があります。プレミューテーション保因者の女性は、卵巣機能低下(FXPOI)を発症しやすく、これが低AMHの原因となっていることがあります。米国産婦人科学会・米国生殖医学会の両学会も、原因不明の卵巣機能不全や低AMHを認める女性に対して、FMR1遺伝子検査を推奨しています。低AMHの原因究明と、お子様への変異伝達リスクの両面で、検査の意義は非常に高いといえます。
検査結果はどのくらいで出ますか?
検体到着後、約3〜4週間で結果が出ます。結果は臨床遺伝専門医による遺伝カウンセリングと併せてお伝えします。陽性所見があった場合は、お子様への影響、確定検査の選択肢、今後の家族計画への影響まで、ご夫婦のお気持ちに寄り添いながらご説明します。
NIPTと同時に受けられますか?
はい、同時受検が可能です。NIPTとセットでお受けいただく場合、遺伝カウンセリング料はNIPT本体に内包されるため別途必要なく、セット価格による特別パッケージが適用されます。同日採血が可能ですので、ご夫婦の負担も最小限です。詳しくは下記の検査費用セクションをご覧ください。
ファミリーセーフティ プラス単独で受けることはできますか?
申し訳ございませんが、本オプションは当院でNIPT検査をお受けいただく方を対象としたNIPTオプション専用プランです。ファミリーセーフティ プラスのみの単独でのご受検は承っておりません。NIPTのご予約と併せてお申し込みください。
夫婦のうち、どちらか一方だけ受けることはできますか?
原則として、ご夫婦お二人での受検をお願いしています。なぜなら、保因者検査の本来の目的は「ご夫婦のお二人が同じ遺伝子の保因者であるかどうか」を評価することにあり、片方のみの結果ではお子様への発症リスク評価としては不十分となるからです。お二人で受検していただくことで、初めて意味のある結果が得られます。
検査結果はプライバシーは守られますか?
はい、検査結果はご夫婦のプライバシー情報として厳重に管理されます。第三者へ結果が開示されることはありません。ご家族・ご親族への結果共有は、ご夫婦ご自身のご判断にお任せしています。なお、家系内に同様のリスクをお持ちの方がいらっしゃる可能性がある場合、遺伝カウンセリングのなかで、ご親族への情報共有のあり方についてもご相談に応じます。
検査費用
— FAMILY SAFETY PLUS —
ファミリーセーフティ プラス
女性787・男性714遺伝子の拡大版保因者スクリーニング
お子様の未来を守る、一生に一度の検査
— NIPT OPTION ONLY —
本プランは、当院でNIPT検査をお受けいただく方への専用オプション です。単独でのご受検は承っておりません。
— NIPT Option Price (Couple) —
NIPTオプション価格 ご夫婦2名
¥330,000 (税込)
NIPT検査をお受けいただくご夫婦への、特別パッケージ価格。
— SPECIAL VALUE —
想定単価でご夫婦お一人ずつ受検された場合:合計 ¥506,000(税込)
NIPTオプション専用価格として ¥176,000相当 の特別価格
— What’s Included —
◆ ACMG Tier 3 113遺伝子完全網羅
◆ 夫婦組み合わせ評価
◆ あらゆる変異タイプを検出
◆ 一生に一度・生涯有効
付随費用について
結果作成手数料:3,300円(税込)
翻訳料金:5,500円(税込)
NIPTセット時は遺伝カウンセリング料はサービス(NIPT本体に内包)
本検査は自由診療となり、健康保険適用外です
— ONCE IN A LIFETIME —
「一生に一度の検査」という経済性
ご夫婦の遺伝子は生涯変わらないため、一度の検査結果は生涯有効 です。2人目・3人目のお子様にもそのまま使え、次回以降のNIPT受検時に保因者検査を追加する必要もありません。妊娠ごとに繰り返し受ける検査ではなく、「ご夫婦のために、ご家族の未来のために、一度だけ」 ── これがファミリーセーフティ プラスの本質です。
— PROTECTING YOUR CHILD’S FUTURE —
「もし妊娠する前に保因者だと知ることができていたら ──」
本オプションのご利用には、NIPT検査のご予約が必須となります
検査をお受けいただく前に ─ 必ずご確認ください
本検査はスクリーニング検査であり、確定診断ではありません。 陽性結果が出た場合は、ご夫婦の組み合わせ評価および遺伝カウンセリングのうえ、必要に応じて追加検査をご案内します。自由診療となり、保険適用外です。 本検査は将来発症する疾患すべてを予測するものではありません。 検査対象は、現代医学で保因者スクリーニング可能な範囲(女性787遺伝子・男性714遺伝子)に限られます。検査結果の解釈は、臨床遺伝専門医による遺伝カウンセリングと併せて行います。 結果のみのご返却ではなく、結果の意味と次のステップまでを含めてお伝えします。スクリーニング検査の性質上、報告対象はPathogenic(病的)およびLikely Pathogenic(病的の可能性が高い)変異に限られます。 VUS(意義不明)は原則として報告しないという、ACMG国際ガイドラインに準拠した運用です。ご夫婦のお二人の検査結果を組み合わせて評価します。 片方のみの受検は、お子様への発症リスク評価としては不十分となります。
— ALL NIPT PLANS & OPTIONS —
ミネルバクリニックのNIPT全プラン・オプション
ご夫婦のご希望に最適なプランを、こちらからご比較いただけます
— THE FIVE PLANS —
— THE OPTION —
FAMILY SAFETY PLUS ファミリーセーフティ プラス 女性787・男性714遺伝子の拡大版保因者スクリーニング(NIPTオプション) ▼ 現在のページ
この記事の監修・執筆者:仲田 洋美
(臨床遺伝専門医/がん薬物療法専門医/総合内科専門医)
ミネルバクリニック院長。1995年に医師免許を取得 後、
臨床遺伝学・内科学・腫瘍学を軸に診療を続けてきました。
のべ10万人以上のご家族の意思決定と向き合ってきた臨床遺伝専門医 です。
出生前診断(NIPT・確定検査・遺伝カウンセリング)においては、
検査結果の数値そのものだけでなく、
「結果をどう受け止め、どう生きるか」までを医療の責任と捉え、
一貫した遺伝カウンセリングと医学的支援を行っています。
ハイティーンの時期にベルギーで過ごし、
日本人として異文化の中で生活した経験があります。
価値観や宗教観、医療への向き合い方が国や文化によって異なることを体感しました。
この経験は現在の診療においても、
「医学的に正しいこと」と「その人にとって受け止められること」の両立を考える姿勢の基盤となっています。
また、初めての妊娠・出産で一卵性双生児を妊娠し、
36週6日で一人を死産した経験があります。
その出来事は、妊娠・出産が女性の心身に与える影響の大きさ、
そして「トラウマ」となり得る体験の重みを深く考える契機となりました。
現在は、女性を妊娠・出産のトラウマから守る医療を使命の一つとし、
出生前診断や遺伝カウンセリングに取り組んでいます。
出生前診断は単なる検査ではなく、
家族の未来に関わる重要な意思決定です。
年齢や統計だけで判断するのではなく、
医学的根拠と心理的支援の両面から、
ご家族が後悔の少ない選択をできるよう伴走することを大切にしています。
日本人類遺伝学会認定 臨床遺伝専門医/日本内科学会認定 総合内科専門医/
日本臨床腫瘍学会認定 がん薬物療法専門医。
2025年には APAC地域における出生前検査分野のリーダーとして国際的評価を受け 、
複数の海外メディア・専門誌で特集掲載