目次
2番染色体異常とは?
症状や生存率・モザイクの可能性を臨床遺伝専門医が解説
📍 クイックナビゲーション
出生前診断や小児科の検査で「2番染色体に異常があるかもしれない」と告げられ、言葉を失っているご家族は少なくありません。2番染色体は人間のDNAの約8%を占める非常に大きな染色体であり、そこに生じる異常は、完全なトリソミーから微小な欠失まで多岐にわたります。本記事では、臨床遺伝専門医としての長年の経験と最新のゲノム知見に基づき、その症状や予後、そして向き合い方を網羅的に解説します。
Q. NIPTや絨毛検査で「2番染色体異常」の陽性が出ました。もう希望はありませんか?
A. まだ希望を捨てる段階ではありません。
2番染色体の異常が絨毛検査や安価なNIPT(ワイドゲノム法など)で出た場合、胎盤だけに異常細胞が偏っている「限局性胎盤モザイク(CPM)」の可能性が残されています。確定診断である羊水検査を行うことで、胎児自身は正常(二倍体)であることが確認されるケースが多々あります。
- ➤完全トリソミーとモザイク → 予後が全く異なる2つの状態
- ➤部分重複と微小欠失 → 欠けたり増えたりする場所で多様な症状が出るメカニズム
- ➤7歳までのエコー推奨 → 2q37欠失におけるウィルムス腫瘍への備え
- ➤検査の精度と限界 → 安価なNIPTの偽陽性問題と、高精度なCOATE法の違い
1. 2番染色体異常の全体像:完全トリソミーの厳しい現実
ヒトのゲノムにおいて2番目に大きい2番染色体は、約2億4300万塩基対という広大な領域を持ち、細胞内の全DNAの約8%を占めます。ここには人体の発生や神経ネットワークの構築に関わる1,200〜1,300の遺伝子が存在しています。この遺伝子量(gene dosage)のバランスが崩れると、深刻な発達上の障害や奇形をもたらします。
完全な2番染色体トリソミー(非モザイク型)
受精卵のすべての細胞で2番染色体が3本存在する「完全トリソミー」の場合、胎児の発生において極めて重篤な遺伝子量の不均衡を引き起こします。そのため、完全トリソミー2の大多数は妊娠初期に自然流産に至ります。
極めて稀に妊娠を継続し出生に至った場合であっても、多発奇形や重度の発育不全を伴い、生命予後は非常に厳しいとされています。これはご家族にとって計り知れない悲しみをもたらす事実ですが、細胞分裂の初期エラーに起因するものであり、ご両親のどちらかのせいではありません。
2. 絨毛検査と羊水検査の食い違い:限局性胎盤モザイク(CPM)の真実
臨床の現場で遭遇する頻度が比較的高いのが、「モザイク型トリソミー2」です。これは正常な細胞(46本)と異常な細胞(47本)が混在している状態です。ここで非常に重要なのが、「どこに異常細胞が存在しているか」です。
胎盤だけに異常が残る「限局性胎盤モザイク」
絨毛検査(CVS)では約2,000件に1件の割合で2番染色体のトリソミー細胞が検出されますが、羊水検査での検出率は約58,000件に1件と著しく低下します。この乖離は、「限局性胎盤モザイク(CPM)」によって説明されます。
絨毛検査で異常が検出された症例の少なくとも95%において、トリソミー細胞は胎盤組織にのみ局在しており、胎児自身の染色体は正常なのです。そのため、NIPTや絨毛検査で異常を指摘されても、確定診断である羊水検査を待つ必要があります。
ただし、CPMであってもリスクが完全にゼロになるわけではありません。胎盤に異常細胞が存在することで胎盤機能不全を引き起こし、重度の胎児発育不全(IUGR)に至るケースが約15%で観察されます。そのため、厳格な超音波モニタリングによる継続的な評価が不可欠です。
トリソミーレスキューと片親性ダイソミー(UPD2)
胎児が正常細胞を取り戻す際、「トリソミーレスキュー」という修復機構が働くことがあります。3本あった染色体から1本を脱落させて2本に戻すメカニズムです。しかし、この際に残った2本の染色体が「両方とも同じ親(母親のみ、あるいは父親のみ)」に由来してしまうことがあります。これを片親性ダイソミー(UPD)と呼びます。
2番染色体の場合、UPD2単独で特異的なインプリンティング疾患(プラダー・ウィリ症候群のようなもの)を引き起こすことはないとされていますが、片親が保因していた常染色体劣性(潜性)遺伝疾患が突然顕在化するリスクが伴います。
3. 2番染色体部分トリソミー(重複症候群)の臨床像
染色体の一部が過剰になる「部分トリソミー(重複)」は、重複した領域のサイズや含まれる遺伝子によって、患者様ごとに極めて多様な症状を呈します。
短腕(2p)重複:遠位トリソミー2p症候群
2番染色体短腕の末端領域が重複すると、特徴的な顔貌(前頭部突出、広い鼻梁など)や眼球突出、視神経低形成などの眼科的異常が高頻度で現れます。また、先天性心疾患や横隔膜ヘルニアなどの合併も報告されています。
特筆すべきは、2p重複の多くは親が持つ均衡型相互転座の不均衡型分離の結果として生じるという点です。つまり、2pの重複だけでなく、他の染色体の欠失を同時に伴うことが多く、症状がより複雑化する傾向があります。
長腕(2q)重複:多様な表現型と筋緊張低下
2q領域の重複では、新生児期から重度の筋緊張低下(フロッピーインファント)を示し、哺乳困難によって経鼻胃管栄養を必要とするケースが多く見られます。発達遅延は普遍的で、歩行を開始した後も広基性歩行(足を広く開いてバランスを取る歩き方)が観察されます。しかし、心疾患等に対して早期に適切な外科的・内科的介入を行えば、その後の成長は良好に推移する例も存在します。
🔍 関連記事
4. 2番染色体微小欠失症候群:失われた遺伝子が引き起こす影響
染色体の一部が微小に欠失することで特定の遺伝子が失われ、様々な症状を呈するのが微小欠失症候群です。
💡 用語解説:ハプロ不全(Haploinsufficiency)とは?
人間は父親と母親から1つずつ、合計2つの対立遺伝子(アレル)を受け継ぎます。微小欠失によってそのうちの「1つ」が失われただけで、正常なタンパク質の量が維持できなくなり疾患が発症するメカニズムを「ハプロ不全」と呼びます。
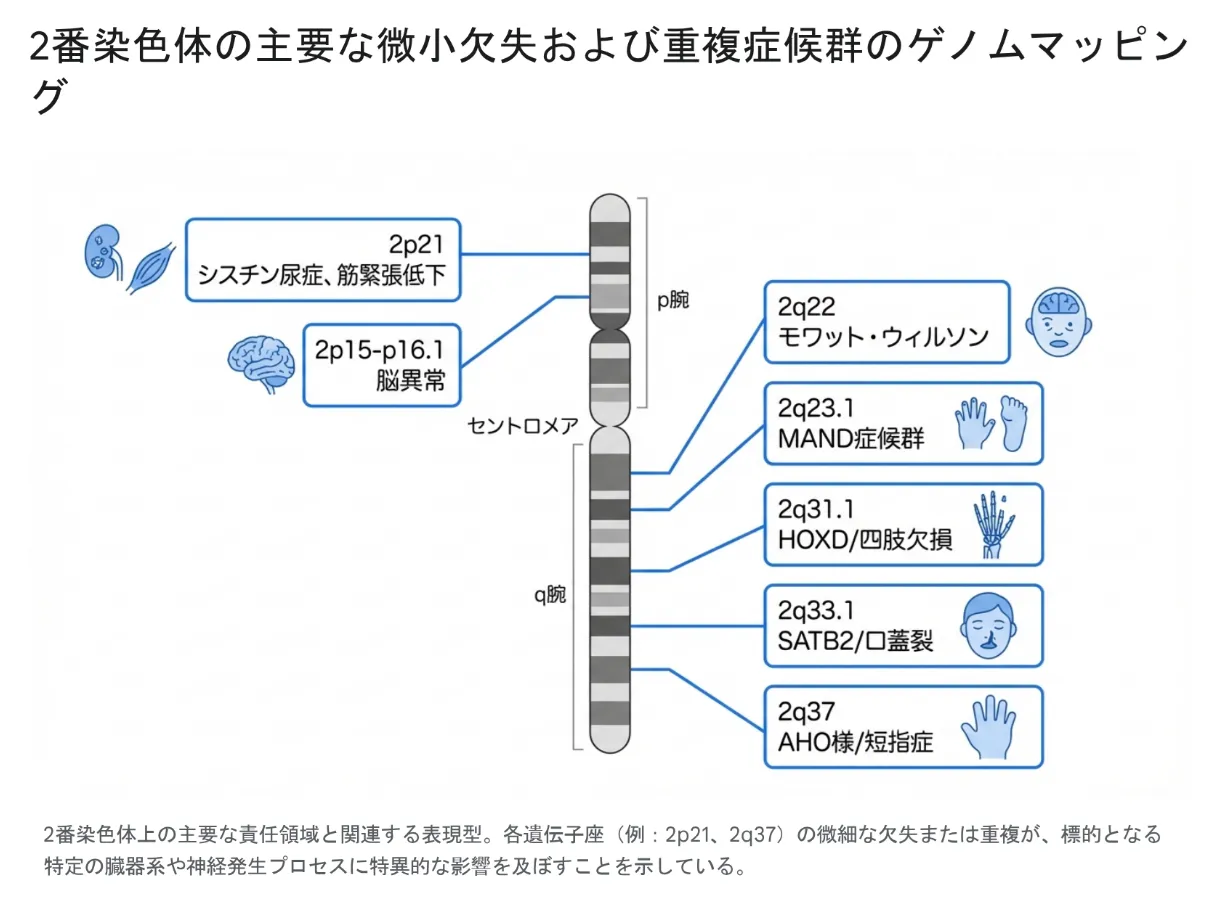
2p15-p16.1 微小欠失
『BCL11A』遺伝子等の喪失に関連し、発達遅延、自閉症的行動、厚脳回などの脳の構造異常、両側性の視神経萎縮などを特徴とする比較的近年確立された症候群です。
🔍 関連記事
2p21 微小欠失(低緊張・シスチン尿症症候群: HCS)
『SLC3A1』遺伝子と『PREPL』遺伝子の喪失により、重度の筋緊張低下、新生児期のてんかん、発達遅滞に加えて、早期からの腎結石(シスチン尿症)を引き起こす極めて稀な疾患です。呼吸鎖に影響が及ぶと重篤な乳酸アシドーシスを伴うこともあります。
🔍 関連記事
2q22 欠失(Mowat-Wilson症候群)
転写因子『ZEB2』遺伝子のハプロ不全により引き起こされます。中等度から重度の知的障害を伴いますが、他者の言葉を理解する受容言語は比較的保たれており、頻繁に笑顔を見せる「幸せそうな性格」が特徴です。約30〜43%の患者様でヒルシュスプルング病(先天性巨大結腸症)が合併するため、早期の外科的介入が必要です。
2q23.1 微小欠失(MAND: MBD5関連神経発達障害)
『MBD5』遺伝子の喪失による症候群で、重度の言語発達遅延と自閉症スペクトラム様の症状(常同運動や激しい気分のムラ)を示します。乳幼児期にアンジェルマン症候群などと臨床的に誤診されることが多い疾患です。
🔍 関連記事
2q24.3 微小欠失(ドラベ症候群スペクトラム)
ナトリウムチャネルをコードする『SCN1A』遺伝子などの喪失により、乳児期に発症する難治性のてんかん(熱性けいれん重積など)を引き起こします。早期に脳波検査を実施し、発作型に応じた適切な抗てんかん薬の導入を行うことが、神経学的予後の維持に直結します。
2q31.1 微小欠失(HOXD遺伝子と四肢形成異常)
四肢の発生プログラムを統括する『HOXD』遺伝子クラスターの喪失により、裂手裂足(ectrodactyly)、合指症、短指症などの重篤な骨格・形態異常が生じます。
2q33.1 微小欠失(SATB2関連/Glass症候群)
『SATB2』遺伝子のハプロ不全により、重度の発語障害(非言語的または数語のみ)、口蓋裂、巨大な切歯などの歯牙異常、そして著明な骨塩密度の低下をもたらします。
2q37 微小欠失(Albright遺伝性骨異栄養症様症候群)
『HDAC4』遺伝子の喪失に起因し、第3から第5指の異常な短縮や、加齢に伴う特異的な肥満への傾倒が見られます。ここで最も注意すべきは悪性腫瘍への備えです。2q37.1バンドの欠失を含む場合、ウィルムス腫瘍(小児腎がん)のリスクが有意に上昇するため、7歳まで3〜4ヶ月ごとの腎臓エコー検査が強く推奨されます。プロトコルに基づいたスクリーニングを継続することで、万が一の発症時も早期対応が可能となります。
🔍 関連記事
5. 最新の診断アプローチと、NIPTの精度の罠
過去の染色体検査はGバンド分染法(顕微鏡での観察)が主流でしたが、現在、小児科において原因不明の知的障害や多発奇形を調べる出生後の第一選択(ファーストティア)は「染色体マイクロアレイ検査(CMA)」へとシフトしています。CMAは顕微鏡では見えない微小な欠失や重複を網羅的に検出できます。
出生前のスクリーニング:ミネルバのNIPT(COATE法)
出生前の段階で微小欠失のリスクを調べる方法としてNIPT(非侵襲的出生前検査)がありますが、検査の「手法」によって精度が全く異なる点に注意が必要です。
日本の多くのクリニックで採用されている安価な「ワイドゲノム法」は、ゲノム全体を広く浅く読むため、前述した胎盤モザイク(CPM)の影響を強く受け、微細欠失の感度が低く偽陽性も多いのが実情です。
当院のNEWプレミアムプラン・ダイヤモンドプランで採用している「COATE法(SNP法とターゲット法の融合)」は、微細欠失の陽性的中率が99.9%を超える極めて高精度な検査です。微細欠失の積算リスクは約1/1000であり、ダウン症(1/700)と比較しても決して珍しいものではありません。

(父親由来の遺伝子変異が子へ伝わるイメージ)
さらに「ダイヤモンドプラン」では、常染色体トリソミー、性染色体異数性、12領域の微細欠失に加え、父親の加齢等に伴う精子の新生突然変異に起因する単一遺伝子疾患(56遺伝子)まで網羅しています。この中には、重度の合併症を伴う症候性自閉症の要因も含まれます。
🔍 関連記事
6. 陽性後の確定診断と、ミネルバのトリプルリスクヘッジ
NIPTはあくまでスクリーニング(非確定検査)であり、陽性判定が出た場合は、確定診断のために羊水検査や絨毛検査が必要です。Gバンド法では微小欠失は見逃されるリスクが高いため、超音波等で構造異常が疑われる場合は羊水を用いたCMA(マイクロアレイ)等も検討されます(※確定検査の実施方針はご家族の意思と医学的適応に基づいて中立的に決定されます)。
しかし現状として、非専門施設で陽性判定を受けた後、確定検査ができる病院を自力で探すよう突き放され、たらい回しにされて精神的にトラウマを抱えてしまう妊婦さんが後を絶ちません。
当院は非認証施設ですが、臨床遺伝専門医がカウンセリングから判定、陽性後のケア、そして確定診断まで一貫して行う「極めて稀有な医療機関」です。遺伝カウンセリング料金は検査費用に内包されており、陽性時や妊娠中の不安に対して何度でも無料で相談が可能です。
さらに、患者様の負担を最小限にする「トリプルリスクヘッジ」を徹底しています。
- ➤金銭的安心:強制加入の互助会(8,000円)により、陽性時の羊水検査費用が全額補助されます(上限なし)。
- ➤時間的安心:2025年6月より院内で羊水・絨毛検査を実施。Gバンドや迅速検査(QF-PCR)等の結果は多くの場合3日以内に返却されます。
- ➤心理的安心:院内で検査から確定診断、アフターケアまで完結するため、転院の手間や不安な待ち時間を最小限に抑えられます。
染色体異常は、決して誰かのせいではありません。ネットの情報だけで結論を急がず、まずは正しい診断と専門医のサポートを受けながら、「ご家族にとっての後悔のない道」を一緒に探していきましょう。
よくある質問(FAQ)
関連記事
参考文献
- [1] Chromosome 2 – Genetics – MedlinePlus [MedlinePlus]
- [2] Duplications of 2p / 2q / Deletions – RareChromo.org [RareChromo]
- [3] Outcome of pregnancies with trisomy 2 cells in chorionic villi – PubMed [PubMed]
- [4] Pathogenesis and Consequences of Uniparental Disomy in Cancer – AACR Journals (Wilms tumor screening protocol reference) [AACR]
- [5] Mowat-Wilson syndrome / SATB2-Associated Syndrome / 2p21 microdeletion syndrome – Orphanet [Orphanet]