目次
羊水検査とは?目的や検査方法を詳しく解説
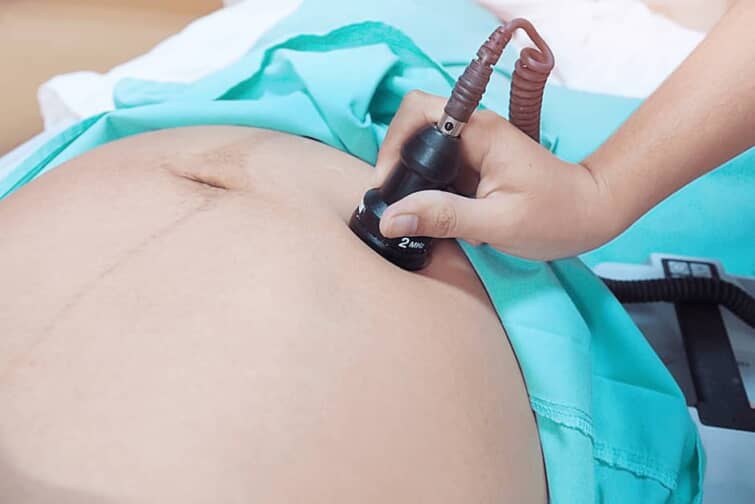
出生前診断にはいろいろな方法がありますが、中でも診断の精度が高いと言われているのが羊水検査です。
羊水検査を実施すると、赤ちゃんの染色体や遺伝子に異常がないかどうか事前に確認することが可能ですが、検査には多少のリスクが伴います。
そのため、羊水検査を検討する際は、検査の概要や目的、大まかな流れや方法などをきちんとチェックしておきましょう。
本記事では、羊水検査の基礎知識や方法をわかりやすく解説します。
羊水検査とは?
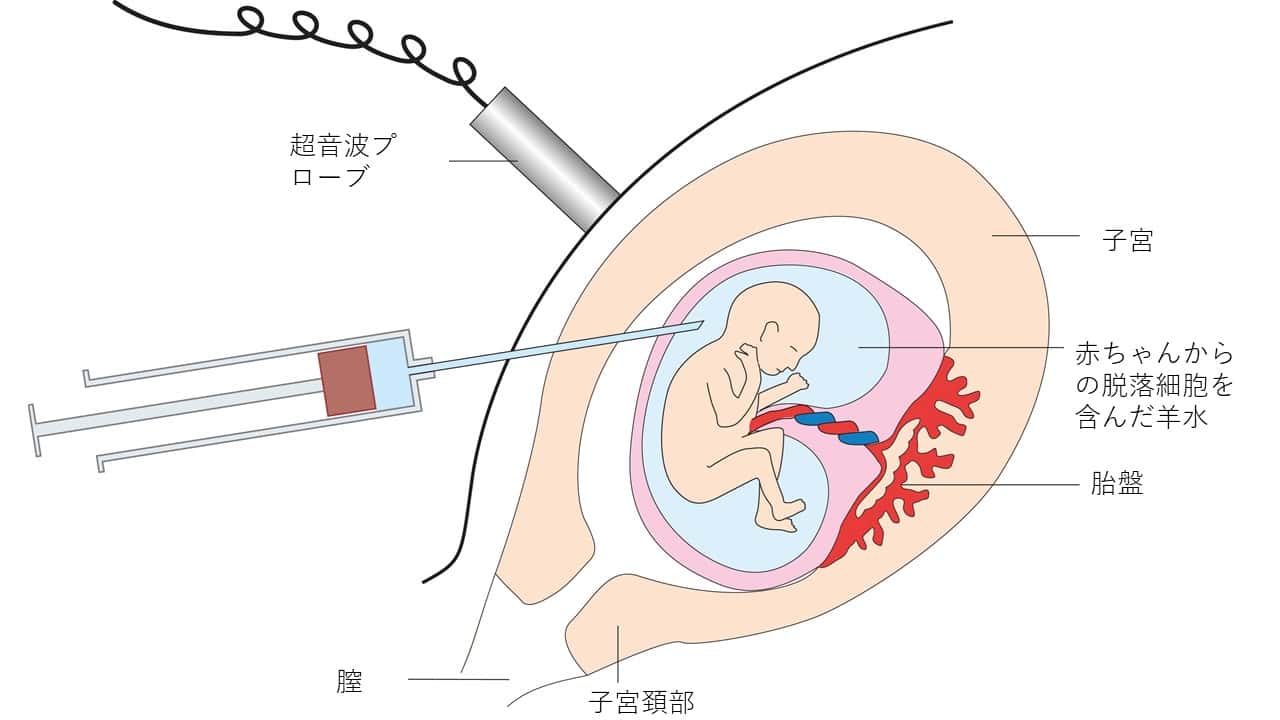
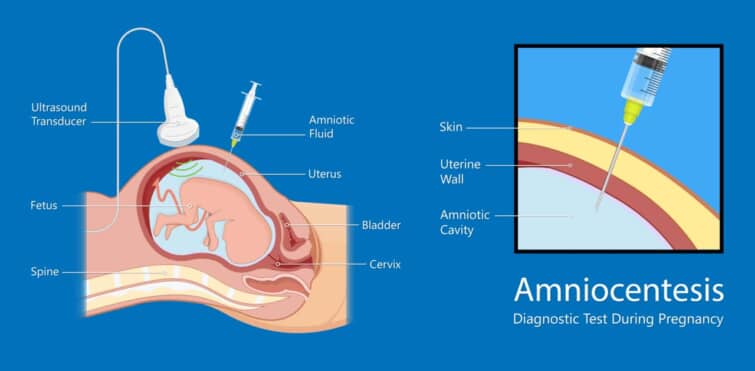
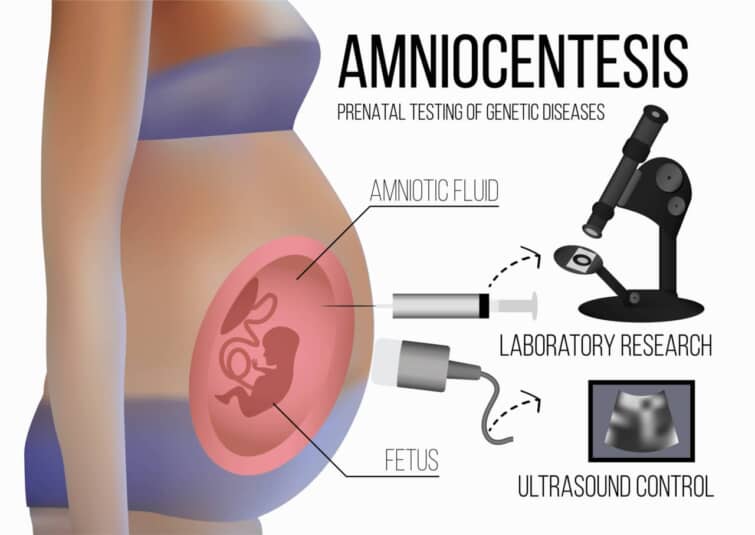
羊水検査とは、母体のおなかに針を刺して採取した羊水を検査し、胎児細胞の染色体を調べる検査のことです。
このときに使用する針は「穿刺針(せんししん)」というため、羊水穿刺とも呼ばれています。
羊水は、妊娠中に子宮内の胎児の周囲を満たす液体のことで、子宮内の環境を良好に保ったり、胎児にかかる衝撃や圧力を軽減したりするはたらきがあります。
妊娠から出産に至るまで、胎児は羊水に包まれた状態で発育するため、羊水中には胎児の細胞が含まれています。
そのため、羊水を採取して検査すれば、胎児の染色体や遺伝子を調査することが可能です。
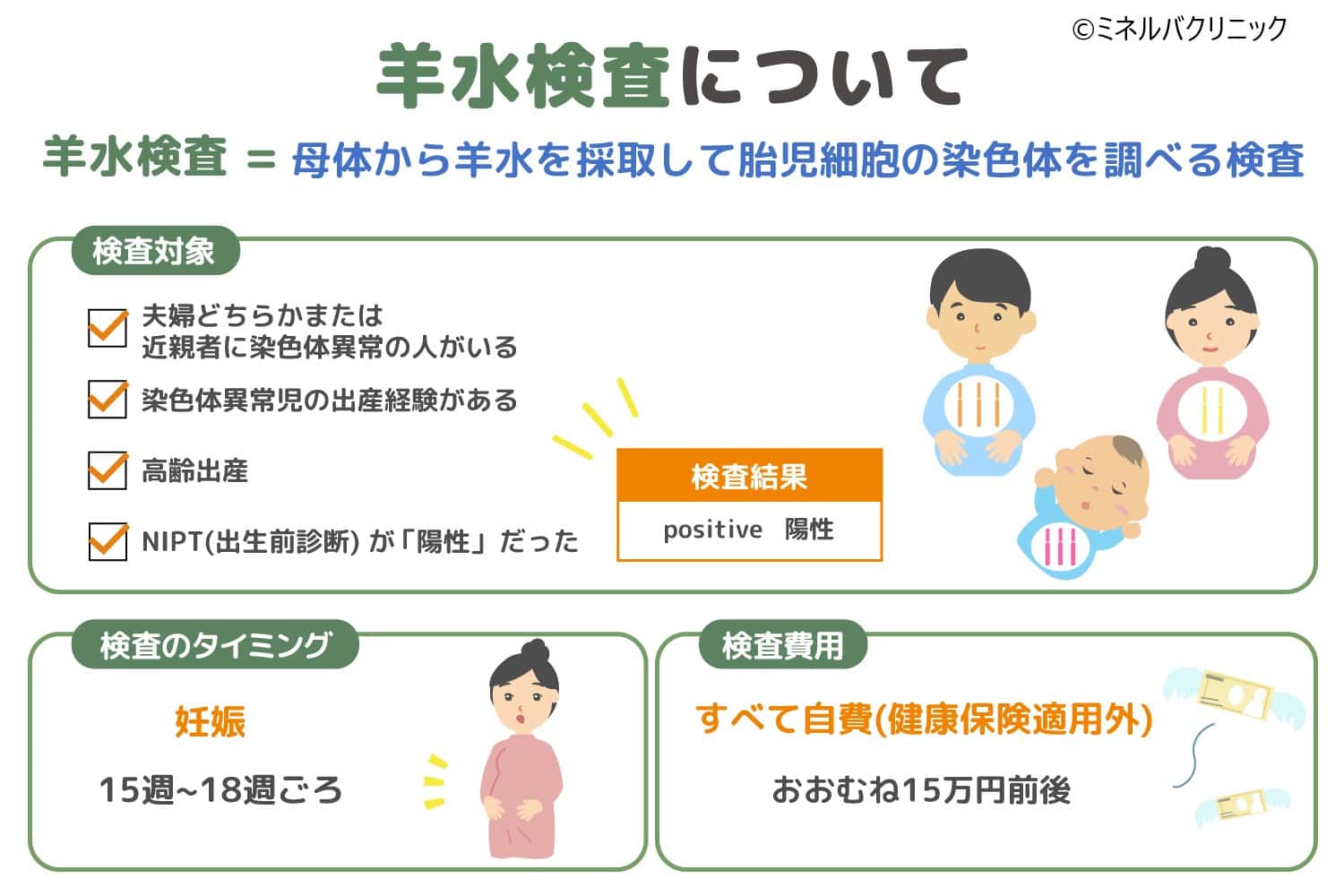
羊水検査の対象
羊水検査は非常に精度の高い検査ですが、わずかながら流産に至る可能性があると言われています。[注1]
そのため、羊水検査は誰でも受けられるわけではなく、主に以下の条件に当てはまる方が対象となります。
- ・夫婦のどちらか、あるいは近親者に染色体異常の人がいる
- ・ダウン症などの染色体異常児を出産した経験がある
- ・高齢出産である
- ・NIPT(出生前診断)の結果が「陽性」だった
また、羊水検査は任意の検査ですので、上記の条件に該当した場合でも、実際に検査を受けるかどうかは個人の判断に委ねられます。
医師からの説明をきちんと受け、パートナーとも十分相談してから、検査を受けるかどうか慎重に検討しましょう。
[注1]厚生労働省「NIPT受検者のアンケート調査の結果について」p78
www.mhlw.go.jp/content/11908000/000754902.pdf
羊水検査を受けるタイミング
羊水検査を実施するためには、検査に必要な羊水を採取しなければなりません。
羊水は妊娠初期の頃から存在しますが、妊娠10週(妊娠3ヶ月)時点の羊水の量はわずか20ml程度といわれています。
羊水の量は妊娠週数の経過と共に増えてくるため、必要十分な羊水の量を満たす妊娠15週~18週頃に検査が実施されます。
羊水検査にかかる費用
羊水検査には健康保険が適用されないため、検査費用はすべて自費になります。
検査費用は医療機関によって異なりますが、おおむね15万円前後に設定されているケースが多いようです。
羊水検査の目的
羊水検査の目的は、出生前の胎児の染色体異常の有無を調べることです。
人の身体は60兆個もの細胞で構成されていますが、そのひとつひとつに染色体が存在します。
染色体とは、複数の遺伝子が記録されている構造体のことで、父親と母親からそれぞれ半分ずつを引き継いだものが2本で1対となっており、1つの細胞に23対(46本)の染色体が存在しています。
ただ、まれに染色体の数が45本や47本だったり、染色体の構造自体に異常が見られたりするケースがあります。
かつては、実際に胎児が生まれてくるまで染色体異常の有無を確認することはできませんでしたが、羊水検査を実施すれば、生まれる前の段階で診断することが可能となります。
なお、羊水検査によってわかる主な胎児の染色体異常には、以下のようなものがあります。
ダウン症候群
胎児の染色体異常の中で特に多く見られる疾患です。
21番目の染色体が、通常2本のところ3本ある「21トリソミー」で、発症率は1/700とされています。[注2]
ダウン症児は顔や体つきが個性的で、発育や知能に遅れが見られるほか、人によっては心臓に障害を持って生まれてくることもあります。
今のところ有効な治療法はないと言われていますが、個人に合った教育や生活指導を行えば、社会生活に適応することができます。
[注2]MSDマニュアル プロフェッショナル版「ダウン症候群(21トリソミー)」
www.msdmanuals.com/ja-jp/%E3%83%97%E3%83%AD%E3%83%95%E3%82%A7%E3%83%83%E3%82%B7%E3%83%A7%E3%83%8A%E3%83%AB/19-%E5%B0%8F%E5%85%90%E7%A7%91/%E6%9F%93%E8%89%B2%E4%BD%93%E7%95%B0%E5%B8%B8%E3%81%A8%E9%81%BA%E4%BC%9D%E5%AD%90%E7%95%B0%E5%B8%B8/%E3%83%80%E3%82%A6%E3%83%B3%E7%97%87%E5%80%99%E7%BE%A4-21%E3%83%88%E3%83%AA%E3%82%BD%E3%83%9F%E3%83%BC
エドワーズ症候群(18トリソミー)
18番目の染色体が、通常2本のところ3本ある「18トリソミー」で、出生率は3,500人~8,500人に1人と言われています。[注3]
身体的特徴として、手指の重なりが見られるほか、先天性心疾患を患っていたり、呼吸器系や消化器系、泌尿器系に疾患を抱えていたりする事例が報告されています。
18トリソミー児の生存率は低く、外科手術を含めた新生児集中治療を行った場合でも、1年生存率は25%(4人に1人)です。[注3]
長く生存するケースもありますが、医学的な治療・サポートが必要不可欠です。
[注3]厚生労働省「18トリソミーのお子さんを生み育てること 医療・福祉・社会への要望」p5,p6
www.mhlw.go.jp/content/11908000/000696768.pdf
パトー症候群(13トリソミー)
13番目の染色体が、通常2本のところ3本ある「13トリソミー」で、出生率は5,000人~12,000人に1人と言われています。[注4]
健常な赤ちゃんに比べて頭の大きさがかなり小さい小頭症のほか、頭蓋骨の部分欠損、手指の重なり、重度の発達の遅れなどの障害が見られます。
出生しても長く生存する確率は低く、数時間~数ヶ月で死に至るケースが大半を占めています。
[注4]厚生労働省「NIPTの対象とされるトリソミーについて」p3
www.mhlw.go.jp/content/11908000/000587240.pdf
ターナー症候群(モノソミーX)
女児のみに発症する染色体異常です。
女性には性染色体が2本ありますが、ターナー症候群は1本のみ、あるいは2本のうち1本の一部が欠損しているなどの異常が見られます。
主な症状として、低身長や卵巣機能不全による二次性徴の異常、性腺機能不全による不妊などが挙げられます。
不妊に対する根本的な治療法は存在しませんが、低身長や二次性徴の異常に対しては、成長ホルモンや女性ホルモンの補充療法が有効とされています。[注5]
[注5]難病情報センター「ターナー症候群(TS)(平成21年度)」
www.nanbyou.or.jp/entry/652
トリプルエックス症候群(トリソミーX)
女児のみに発症する染色体異常で、通常なら2本の性染色体Xが3本になる疾患です。
明確な身体的異常が起こることはまれですが、若干の知能低下や、言語能力に問題が見られるケースがあります。
出生率は1,000例に1例とされています。[注6]
クラインフェルター症候群
男児のみに発症する染色体異常です。[注7]
正常な染色体XYに比べてX染色体が多く、XXYとなっているのが特徴です。
明確な症状がほとんど見られないことから、日常生活に支障がなく、クラインフェルター症候群と気付かないまま生涯を終えるケースもあります。
一方で、乳房の女性化や運動機能の低下といった症状が現れた場合や、不妊治療の過程でクラインフェルター症候群であることが判明することもあります。
[注7]難病情報センター「クラインフェルター症候群(KS)(平成21年度)」
www.nanbyou.or.jp/entry/639
羊水検査の流れ
羊水検査の方法は複数ありますが、ここでは検査当日の基本的な流れをご紹介します。
1. エコーで胎児や母体の状態を確認する
超音波(エコー)を使って、胎児の発育や心拍の状態を確認します。
また、母体の羊水量が検査の基準を満たしているか、穿刺針を刺す際、胎盤が妨げにならないかどうかなどの状況もチェックします。
2. お腹に針を刺す
母体のおへその下あたりを消毒した後、エコーで胎児の位置を確認しながら、穿刺針を刺します。
基本的に麻酔は使いませんが、針が極細なので、一般的な採血よりも痛みは少ないと言われています。
3. 羊水を採取する
約20~30秒の時間をかけて、20ml程度の羊水を採取します。
通常は1回で済みますが、十分な量の羊水を採取できなかった場合は、2~3回繰り返すこともあります。
4. 胎児の状態を再確認する
羊水を採取した後、胎児の様子に異常はないかどうか、エコーで再確認します。
5. 安静・再度のエコー
羊水を採取した後、母体はそのまま30分ほど安静にして過ごします。
30分経過後、再びエコーで胎児の状態を確認し、何も問題がなければ検査終了となります。
トラブルなどが発生せず、スムーズに検査が進めば、所要時間は1時間程度です。
そのうち半分は安静時間なので、処置自体は30分ほどで済む計算になります。
羊水検査の方法
母体から採取した羊水は、遠心分離によって上清液と胎児細胞に分けます。
回収した胎児細胞は培養した上で分析されますが、その方法は大きく分けて3つあります。
染色体分染法
染色体分染法とは、蛍光色素を含む染色液を使用して、46あるすべての染色体の縞模様をはっきり浮かび上がらせてから、染色体の異常を検査する方法です。使用する染色液の名前(ギムザ/Giemsa)の頭文字を取ってG分染法と呼ばれることもあります。
染色体全体の数や構造の変化を大まかに判定することができるため、一般的な染色体の数的異常や構造異常なら染色体分染法で診断することが可能です。
一方で、検出感度はさほど高くないことから、顕微鏡で見つけられないレベルの欠失は発見できない可能性があります。
FISH法
FISH法とは、蛍光物質をつけたプローブ(遺伝子)を標的遺伝子と結合させ、顕微鏡下で可視化して検査する方法です。
特定の染色体異常を診断するのに適した方法で、遺伝病の遺伝子検出や、大きな欠失、重複の有無を調べることができます。
ただ、遺伝子レベルの欠失は検出しにくいと言われています。
マイクロアレイ法
マイクロアレイ法とは、胎児の染色体を細分し、蛍光物質をつけて検査する方法です。
染色体分染法の100倍も精緻とされており、通常の染色体分染法では検出できない異常を見つけることも可能です。
どの方法を用いて検査・分析するかは、医療機関によって異なります。
検査方法にこだわりがある場合は、事前に医療機関でどの方法を採用しているのか確認しておくことをおすすめします。
羊水検査の結果はいつ出る?
羊水検査では、母体から採取した羊水に含まれる胎児細胞を培養し、増やす必要があります。
培養には2週間ほどかかり、さらにその後に細胞の分析を行うため、最終的な結果が出るまでには早くても3週間かかると言われています。
なお、羊水検査の結果については、以下の点に留意する必要があります。
診断不能になる場合がある
非常にまれなケースですが、羊水から分離させた胎児細胞が2週間経っても増えない場合があります。
この場合、染色体を見ることができず、診断不能となるおそれがあります。
その時点で妊娠週数に余裕があれば、再度羊水検査をやり直すことができますので、医療機関に相談しましょう。
診断結果が100%正しいとは限らない
羊水検査は、医師または技師が目視で診断しています。
染色体が増えたり減ったりする数的異常についてはほぼ正確に診断できますが、構造異常についてはわからない場合もあります。
特に目視してもわからないような、細微な異常については発見するのが困難で、赤ちゃんが生まれてきて初めて異常に気付くという事例もゼロではありません。
また、非常にまれなケースですが、一人の胎児が正常な染色体と異常な染色体の両方を併せ持っている場合があります。
このような状態は染色体モザイクと言われ、羊水検査の際に両方の染色体が見つかれば「異常あり」と診断することが可能です。
ただし、異常な染色体を発見できず、正常な染色体だけが見つかった場合、染色体モザイクでありながら「正常」と診断されてしまう可能性があります。
このように、診断結果が100%正しいとは限らないことを念頭に置いておく必要があります。
【まとめ】羊水検査は生まれる前の段階で胎児の染色体異常を調べられる検査

羊水検査は、胎児を包む羊水を採取して分析することで、生まれる前の胎児に染色体異常があるかどうか診断できる方法です。
羊水に含まれる胎児細胞を培養して分析すれば、ダウン症候群やエドワーズ症候群、パトー症候群といった染色体異常を持つ可能性を事前に確認することができます。
ただ、羊水検査はわずかながらリスクが存在する方法なので、染色体異常児を出産した経験のある方や、高齢出産の方、NIPTの結果が陽性だった方など、限られた方が対象となります。
羊水検査を受けるかどうかは任意ですが、お腹の中にいる赤ちゃんの発育や状態が気になる場合は、医師やパートナーとよく相談した上で、検査を受けるかどうか検討してみるとよいでしょう。
羊水検査関連記事
絨毛検査関連記事
この記事の著者:仲田洋美医師
医籍登録番号 第371210号
日本内科学会 総合内科専門医 第7900号
日本臨床腫瘍学会 がん薬物療法専門医 第1000001号
臨床遺伝専門医制度委員会認定 臨床遺伝専門医 第755号