目次
7番染色体異常とは?トリソミー・欠失・重複の症状と原因を徹底解説
📍 クイックナビゲーション
近年、基本の3疾患(13, 18, 21番)以外も広く浅く検査する「ワイドゲノム法」によるNIPTの普及に伴い、予期せず「7番染色体の異常」を指摘されて不安な日々を過ごされているご家族が増えています。ネット上の断片的な情報だけで絶望する必要はありません。この記事では、完全型・モザイク型トリソミーの違いから、微小な欠失や重複による「ウィリアムズ症候群」などの症状、そしてNIPTにおける「偽陽性」のメカニズムまで、臨床遺伝専門医が正確な知識をお届けします。
Q. NIPTで「トリソミー7陽性」と出ました。お腹の赤ちゃんも確実に異常があるのでしょうか?
A. 必ずしもそうではありません。
7番染色体のトリソミーがNIPTで陽性となった場合、その大部分は「限局性胎盤モザイク(胎盤にのみ異常があり、赤ちゃんは正常)」であることが判明しています。結果だけでパニックにならず、羊水検査で確定診断を行うことが極めて重要です。
- ➤数の異常 → トリソミー7の致死性と、生存可能なモザイク型の症状
- ➤構造の異常 → ウィリアムズ症候群(欠失)と重複症候群の対照的な特徴
- ➤NIPTの真実 → 偽陽性が起こるメカニズムと羊水検査の必須性
- ➤専門医のサポート → 生涯に関わる検査に対する、ミネルバクリニックの伴走体制
1. 7番染色体異常とは?生命の誕生から成長に関わる大切な設計図
人間の身体は、細胞の中にある「染色体」という設計図をもとに作られています。ヒトの7番染色体は、約1億5900万塩基対ものDNAで構成されており、細胞内の全DNAの約5〜5.5%を占める中型の染色体です。この中には、初期の胚発生、神経回路の形成、細胞増殖などを精密にコントロールする重要な遺伝子が密集しています。
「数の異常」と「構造の異常」がもたらす影響の違い
染色体異常と一口に言っても、大きく分けて2つのパターンが存在します。この違いを理解することが、赤ちゃんの状態を正しく把握する第一歩です。
【結論】染色体全体が1本多いものを「トリソミー(数の異常)」、染色体の一部だけが欠けたり(欠失)、余分にくっついたり(重複)しているものを「部分モノソミー/部分トリソミー(構造の異常)」と呼びます。
- ➤遺伝子量効果(Gene Dosage Effect): 染色体の数や構造が変化すると、そこに乗っている遺伝子の「量(コピー数)」が変わってしまいます。これが発育の遅れや先天的な奇形を引き起こす医学的なメカニズムです。
- ➤臨床現場での実情: NIPTなどのスクリーニング検査で「7番染色体異常の疑い」と言われた場合、それが「全体」の異常なのか「一部」の微細な異常なのかによって、予後やサポートの方向性が全く異なります。
- ➤専門医からのアドバイス: 「異常」という言葉だけで検索を続けると、重篤なケースばかりが目に入り、恐怖が増幅します。まずはご自身の検査結果が「どのタイプの異常を指しているのか」を正確に把握することから始めましょう。
2. 7番染色体トリソミーの現実:完全型とモザイク型の違い
ここからは、7番染色体全体の数が増える「トリソミー7」について解説します。
完全型トリソミー7は「生じて誕生しない」という事実
ヒトの受精卵の段階で、すべての細胞の7番染色体が完全に3本存在する状態を「完全型トリソミー7」と呼びます。医学的な結論からお伝えすると、完全型トリソミー7は極めて致死性が高く、これまでに生児誕生の報告は一切存在しません。
これは、7番染色体上に胚発生の初期段階に不可欠な遺伝子が多数存在するため、過剰な遺伝子発現が発達プロセスを不可逆的に阻害し、妊娠初期に自然流産に至るためです。
生存可能な「モザイク型トリソミー7」の多様な症状
一方で、身体の中に「正常な細胞」と「トリソミー7の細胞」が混ざって存在している状態を「モザイク型トリソミー7」と呼びます。この場合、発生の制約を免れて生児として誕生する可能性があります。
- ➤皮膚の色素異常: 「ブラシュコ線(胎生期の表皮細胞の移動経路)」に沿って、正常細胞と異常細胞がストライプ状の模様を作る色素異常(伊藤白斑など)が、患者の約50%に見られます。
- ➤成長と骨格: 発育遅延や、左右の細胞の増殖速度の違いによる「身体の非対称性(Body asymmetry)」が現れることがあります。
- ➤その他: 発達遅滞、顔面の変形(前頭部突出など)、モザイク率が高い場合は腎異形成や先天性心疾患を合併することもあります。
【重要】染色体の「親の起源(UPD7)」がもたらす影響
トリソミー状態になった受精卵が生存を図るため、余分な染色体を1本排除する「トリソミー・レスキュー」という自己修正メカニズムが働くことがあります。このとき、誤って父親由来の染色体を排除し、母親由来の7番染色体が2本残ってしまう状態が発生することがあります。
7番染色体には、父親由来か母親由来のどちらか一方だけが働く「ゲノムインプリンティング(刷り込み)」という制御領域があります。母親由来が2本になる(UPD(7)mat)と、発現バランスが崩れ、重度の発育遅延や三角形の顔貌を特徴とする「シルバー・ラッセル症候群」を引き起こすことが知られています。この診断には、通常の染色体検査ではなくメチル化解析が第一選択となります。
3. NIPTで「トリソミー7陽性」と言われたら?パニックになる前に知るべき事実
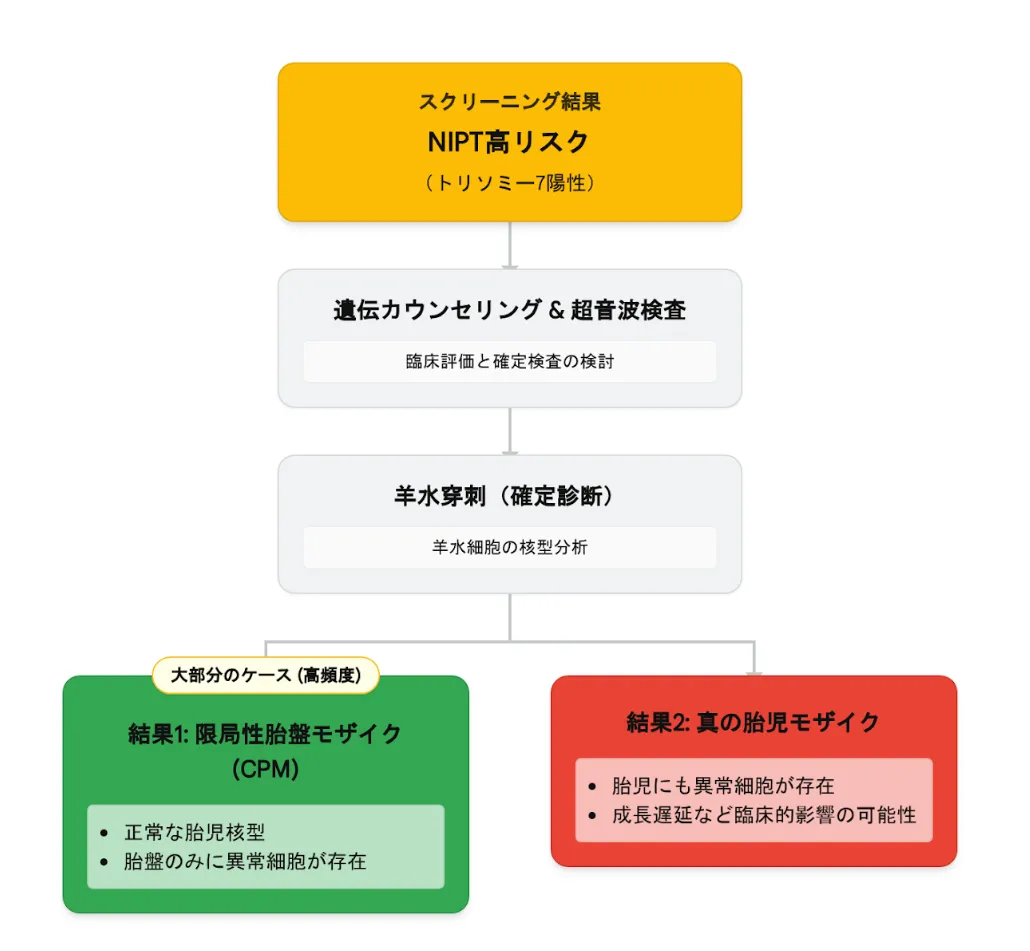
偽陽性が起こるメカニズム「限局性胎盤モザイク(CPM)」とは
NIPT(母体血を用いた無侵襲的出生前遺伝学的検査)は、お母さんの血液中に溶け出している「胎盤(絨毛)由来のDNA」を調べています。ここで最も注意すべき現象が「限局性胎盤モザイク(CPM)」です。
限局性胎盤モザイク(CPM)とは:
胎盤を構成する細胞にのみトリソミーが存在し、胎児本体(赤ちゃん自身)は正常な細胞で構成されている状態を指します。NIPTは胎盤のDNAを拾うため、赤ちゃんが元気でも「陽性」と判定してしまいます。
偽陽性が起こるメカニズム「限局性胎盤モザイク(CPM)」とは
NIPT(母体血を用いた無侵襲的出生前遺伝学的検査)は、お母さんの血液中に溶け出している「胎盤(絨毛)由来のDNA」を調べています。ここで最も注意すべき現象が「限局性胎盤モザイク(CPM)」です。
限局性胎盤モザイク(CPM)とは:
胎盤を構成する細胞にのみトリソミーが存在し、胎児本体(赤ちゃん自身)は正常な細胞で構成されている状態を指します。NIPTは胎盤のDNAを拾うため、赤ちゃんが元気でも「陽性」と判定してしまいます。
実際の大規模スクリーニング研究において、NIPTで「トリソミー7単独の高リスク(陽性)」と判定され、その後に羊水検査(確定診断)に同意した20例すべての胎児核型が「正常」であったというデータが報告されています。このように、広く浅く全染色体を解析する「ワイドゲノム法」などでは、CPMの影響による偽陽性が多発します。
ネットの情報に振り回されず、確定診断へ進むために
「陽性」という結果を受け取ったとき、ご自身を責めたり、悲観的な結論を急いだりしないでください。必要なのは、専門医のサポートを受けながら「出生前の確定診断(羊水検査)」に進むことです。NIPTはあくまでスクリーニングであり、羊水検査を行わなければ真実はわかりません。
4. 7番染色体の「部分欠失」と「部分重複」:ウィリアムズ症候群を中心に
7番染色体の「構造の異常」において、最も広く知られ研究が進んでいるのが「微小欠失(コピー数が減る)」と「微小重複(コピー数が増える)」による隣接遺伝子症候群です。
同じ領域の欠失と重複が「正反対の個性」を生む不思議
7番染色体の長腕の一部(7q11.23領域:WBSCR)は、人間の社会性や行動に極めて重要な影響を与えます。この領域には20個以上の遺伝子が含まれており、ここが「欠失」するか「重複」するかで、鏡合わせ(正反対)のような医学的・行動学的特徴が現れます。
ウィリアムズ症候群(微小欠失)
エラスチン遺伝子(ELN)などの欠失により、大動脈の「狭窄(狭くなる)」を引き起こします。妖精のような愛らしい顔立ちを持ち、極度の親しみやすさ、高い共感性、音楽的才能を持つ反面、視空間認識(図形やパズル)が極端に苦手というユニークなプロファイルを示します。
7q11.23重複症候群
遺伝子が過剰になることで、逆に大動脈の「拡張」をもたらすリスクがあります。行動面では、重度の不安障害、自閉症スペクトラム障害(ASD)、場面緘黙といった極度の対人不安や引きこもりを示しやすく、適切な神経発達的サポートが必要となります。
他にも、7番染色体長腕の別領域(7q21.3)の変異によって手足の形成異常が生じる裂手裂足奇形1型(SHFM1)など、特定の遺伝子機能の喪失が明らかな表現型をもたらす疾患が多数報告されています。
5. 【少し専門的なお話】造血器腫瘍と後天的な7番染色体の異常(モノソミー7)
これまでに解説した「生まれつき(体質的)」な異常とは全く異なり、7番染色体は人生の途中で細胞レベルで後天的に喪失することがあります。これが、骨髄異形成症候群(MDS)や急性骨髄性白血病(AML)といった造血器腫瘍の発症に深く関わっています。
細胞が生き残るための「究極の選択」がもたらすパラドックス
特に小児のMDSにおいて、7番染色体が丸ごと失われる「完全なモノソミー7(-7)」や「長腕の部分欠失(del(7q))」が高頻度で観察されます。この背後には、驚くべき細胞のサバイバルメカニズムが存在します。
- ➤例えば、SAMD9などの遺伝子に変異を持って生まれた小児は、造血幹細胞の増殖が抑えられ重い骨髄不全に陥ります。
- ➤細胞が死滅しかけた過酷な環境で、造血幹細胞が生き延びるために「変異した遺伝子が乗っている7番染色体ごと切り捨てる」というダイナミックなゲノム改変(クローン逃避)を行います。
- ➤一時的に造血は回復しますが、同時に7番染色体上にある他の重要な「腫瘍抑制遺伝子」も失うため、結果として白血病化へと進行してしまうという進化のトレードオフです。
6. 7番染色体異常と向き合うご家族へ:ミネルバクリニックの支援体制
染色体異常という言葉は、ご家族にとって非常に重く、孤独な悩みをもたらします。ミネルバクリニックでは、単なる「検査結果の通知」で終わらせず、生涯に関わる意思決定を専門医が全面的にバックアップします。
遺伝カウンセリング体制
お一人1.5時間の十分な枠を確保し、臨床遺伝専門医が直接ご説明します。遺伝カウンセリング料金(33,000円)はNIPT検査費用に内包されており、陽性時や妊娠中の不安に対し「何度でも」お金を気にせず相談可能です。
極めて高精度の検査手法(COATE法)
ミネルバクリニックのダイヤモンドプラン等で採用するCOATE法は、従来のNIPTの弱点であった微細欠失の精度を飛躍的に向上させ、陽性的中率「>99.9%」を実現しています(※12領域の微細欠失と56の単一遺伝子疾患をカバーし、重度の合併症を伴う症候性自閉症の要因も多数含みます)。
確定診断と互助会制度
2025年6月より院内で羊水・絨毛検査が可能になり、転院の不安時間を最小化します。また、互助会制度(8,000円)へのご加入により、万が一陽性となった際の羊水検査費用は全額補助されます。
出生後の確定診断においては血液を用いたマイクロアレイ染色体検査(CMA)が行われますが、出生前の羊水検査+CMAについても、Gバンド法では検出できない微小欠失を確定診断可能です(※学会指針では原則として超音波での構造異常がある場合などが対象となります)。
よくある質問(FAQ)
🏥 ネットの情報に疲れ、孤独を感じたら
染色体についての悩みは、誰にでも気軽に相談できるものではありません。
一人で抱え込まず、私たち専門医に会いに来てください。
あなたとご家族にとっての「最善の選択」を、一緒に見つけていきましょう。
参考文献
- [1] Chromosome 7 Introduction The genetic size of this chromosome is 159 Mb. [外部サイト]
- [2] Genetic markers on chromosome 7 – PMC [PubMed/PMC]
- [3] The enigma of monosomy 7 | Blood | American Society of Hematology [ASH Publications]
- [4] The significance of trisomy 7 mosaicism in noninvasive prenatal screening – PMC [PubMed/PMC]
- [5] 7q11.23 duplication syndrome: MedlinePlus Genetics [MedlinePlus]
- [6] Williams Syndrome – GeneReviews – NCBI Bookshelf [NCBI]
- [7] Constitutional SAMD9L mutations cause familial myelodysplastic syndrome and transient monosomy 7 [PubMed/PMC]