羊水検査では通常の核型検査とFISH法が用いられますが、どちらがよいのでしょうか?NIPTで異常が出ているものについてFISH法で確認する以外は、核型検査をしたほうがおすすめです。
FISH法 蛍光in situハイブリダイゼーション法とは?
FISH法はFluorescence In Situ Hybridisationの略です。これは、羊膜穿刺や絨毛検査のサンプルに対して培養なしで行うことができる特殊な検査です。結果は数時間で出ますので、遅くても1週間以内に得られます。この検査はすべての染色体異常を検出するわけではありませんが、このFISH法検査では21番、18番、13番、X、Y染色体を特異的に検出します。また、FISH法検査は、赤ちゃんの性別を判定することもできます。
FISH法は、特定のDNA配列の有無を検出したり、染色体や染色体領域の数やその構成を細胞内の元の位置(in situ) で評価する方法です。
蛍光in situハイブリダイゼーションとは、in situ(その場所で)ハイブリダイゼーションさせる、つまりDNAの相補的な配列と結合させる(アニーリングと言います)ことにより、その塩基配列が存在するかどうかを検査する手法の一つです。
in situハイブリダイゼーションには放射性物質を使ったり蛍光物質を使ったりする方法がありますが、FISH法は蛍光物質をプローブと呼ばれる実際にDNAと結合するものに結合させて、光を当てて目的の塩基配列があるのかないのか、あるとするとその数をも検査できる手法です。
FISH法は、細胞内の遺伝的変化を直接可視化できる効果的な手法で、この技術には多くの応用があり、一般的には染色体のセグメント(分節)の増加または欠失などの不均衡を調べるため、または不均衡の有無にかかわらず特定のブレークポイントを示すために使用されます。
FISH法は、当初は染色体の分類に用いられていましたが、その後、この技術は医療や生物学の分野での幅広い応用に採用されている。ヒトの病気に関心を持つ遺伝学者や病理学者は、遺伝子型と表現型の相関関係を特徴づける必要があるため、FISH法技術の推進力を高めてきました。細胞遺伝学的解析におけるFISHの一般的な用途は、染色体遺伝子のマッピング、遺伝子異常の検出と種類の同定、遺伝性疾患や腫瘍性疾患に関連する遺伝子異常の同定、間期核やメタフェースの染色体中のウイルスゲノムの検出などがあります。
FISH法用プローブは、フルオレセイン、ビオチン、またはジゴキシゲニンで標識されています。FISH法のためのプローブは、主に座位特異的プローブと染色体ペイントプローブの 2 つのカテゴリーに分類されます。局所特異的プローブは、特定の遺伝子や染色体領域を検出するために用いられ、通常はDNA配列の欠失や増幅を評価するために用いられる。全染色体ペイントプローブは、完全な染色体に由来するプローブです。これらは、構造的に異常な染色体の起源を検出したり、異なる染色体(非相同染色体)が関与する再配列を同定したりするのに適しています。FISHは蛍光顕微鏡で可視化され、FISH検査は高感度(高精度)です。
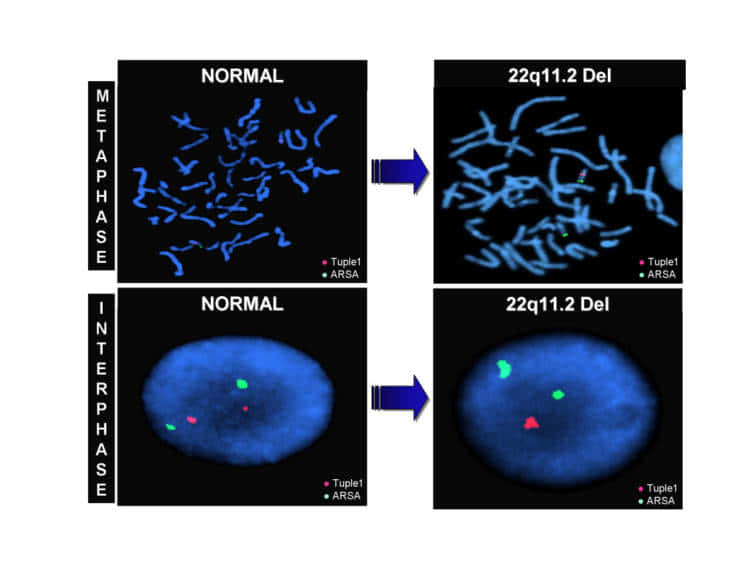
この図は、22q11.2欠失症候群のFISH法です。
緑色が 22q13.33に位置するARSA遺伝子領域に対するプローブ、赤が22q11.2に対するプローブです。左側は赤緑それぞれ2つあるので正常ですが、右側は赤が一つ足らないので22q11.2欠失症候群と診断されます。
マルチカラーFISH法
染色体異常を探索するための効率的な方法として、高価ではあるが多色FISH法があります。マルチカラーFISH法では、2つ以上のプローブをそれぞれ特異的に標識し、組み合わせて、異なる蛍光色で識別する。この方法を用いることで、複数の染色体部位を評価することができるようになります。マルチカラーFISH法には、マルチプレックスFISH法、スペクトルカリオタイプ法、異種間カラーバンディング法、比較ゲノムハイブリダイゼーション法などがあります。マルチプレックスFISH法では、24種類の色を用いてヒトゲノムのスペクトルカリオタイプ解析を行います。マルチプレックスFISHでは、1回のハイブリダイゼーション反応でゲノム中の多くの染色体の変化を検出することができます。マルチプレックスFISHは信頼性の高い高精度な診断法です。
羊水検査のFISH法と染色体検査、どっちがいいの?
FISHも染色体検査もトリソミーに関しては確定診断的検査ですので、どちらもトリソミーに関しては高精度です。
しかし、FISH法の場合は、培養して細胞分裂像が得られた状態で行う染色体FISHではなく、培養せずに間期核FISH検査を行うことが殆どでしょうから、この間期FISHではトリソミーの有無自体はわかるのですが、モザイク・トリソミーや転座型トリソミーはわからないことに注意が必要です。
染色体検査である核型検査(染色体を染色する検査)と蛍光in situハイブリダイゼーション(FISH法)はどちらも胎児の染色体異常を検出します。核型検査(カリオタイプ)とFISH法のどちらを選択するかは議論の余地のあるところです。
組織培養を必要とせず、結果も早く(2日)、費用対効果も高いので、羊水検査をFISH法だけで行うことは好まれがちです。しかし、単独のFISH法検査では見逃してしまう臨床的に異常な胎児が一定数いることも事実です。単独のFISH検査では見逃してしまう臨床的に異常な胎児の割合を決定するために、核型検査とFISH法検査の結果を比較して分析した研究報告では、ハイリスク妊娠 9033 例の羊水サンプルを用いて、13、18、21、X、Y 染色体の核型検査と FISH を行い、核型検査とFISH法は96.1%で正常であり、3.9%で核型異常を認めました。68サンプルの構造異常のうち、40(0.4%)は、明らかな臨床的意義のない均衡型相互転座で、28(0.3%)は潜在的な臨床的意義のあるアンバランス(不均衡)な再構成でした。
羊水検査を単独のFISH法で実施すると、0.3%の臨床的に重要な不均衡型染色体異常を見逃してしまいます。均衡型では症状は通常ありませんが、不均衡型では不均衡となる遺伝子の量や働きにより臨床症状がある場合もあるので、注意が必要となります。
FISH法単独では300人に一人の不均衡型染色体異常を見逃してしまう原因は、FISH法のプローブは数千~数百万塩基対の大きさなので、染色体全体をカバーすることができないためです。FISH法ではその場所にそのプローブの相補対となる塩基配列があることまでしか証明できません。このため、FISH法で正常でも、その他の部位に異常がないと言えるものでは全くないのです。
手技に関連した中絶のリスクが0.2%であれば許容できるかもしれないが、異常な子供が生まれるリスクが0.3%(約300人に一人)であれば、両親にとっては許容できない数字となるかもしれません。
このため、わが国の産婦人科では、通常羊水検査は急ぐ場合でない限り核型検査のみ行い、特段13トリソミー・18トリソミー・21トリソミーに限定して急ぎたい事情があればマルチカラーFISH法を追加している、という使われ方をしています。
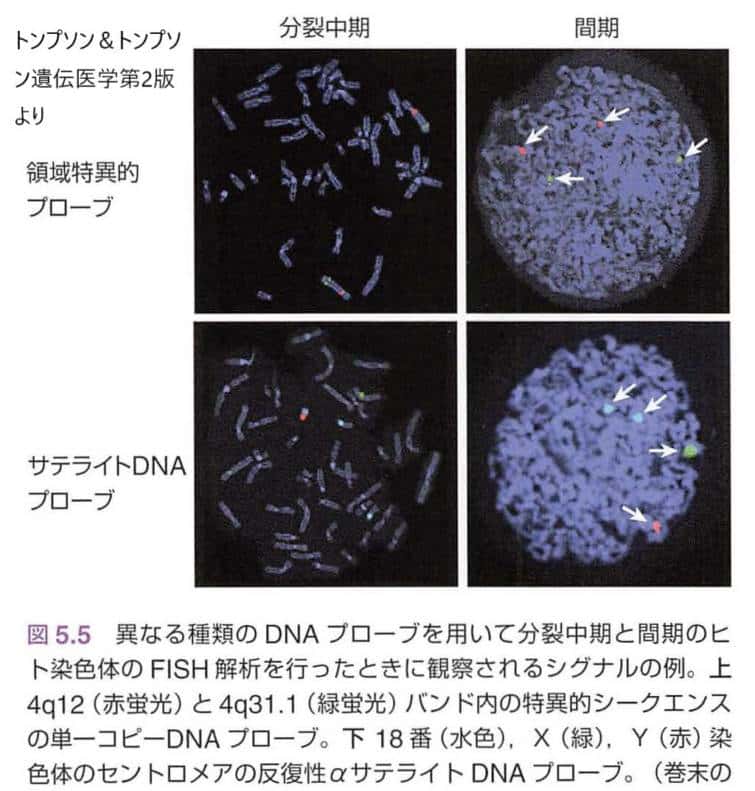
FISH法とプローブ
FISH法ではよくプローブという言葉が出てきますが、プローブとは測定や実験などのために、試料に接触または挿入する針、探針 (たんしん)や、ある物質を検出するために用いる物質をさします。FISH法のプローブとは、標的遺伝子と相補的な塩基配列を有する合成遺伝子のことをさします。
Fluorescence in situ hybridization法(FISH法)では、蛍光物質をつけたプローブを標的遺伝子と結合させ、蛍光顕微鏡下で可視化することで当該遺伝子を含む領域がその細胞内にあることを示す手法です。
FISH法ではプローブと蛍光標識の組み合わせによって、同一視野で複数種の遺伝子領域を検出できることが特長で、これを多重染色FISH法といいます。また、FISH法は、他の分子生物学的手法と同様に培養操作を伴わず、遺伝子の情報さえ入手できれば、必要な領域を検出することが可能という特徴があります。
個々の染色体、染色体の一部、あるいは遺伝子に特異的なDNAプローブは異なる蛍光色素で標識することにより、臨床検体の特定の染色体再構成を同定したり、染色体数の異常の存在を迅速に診断したりするために用いられます。
FISH法のプローブは大体20Kb は必要なので、FISH法で分析できるのはこれ以上のサイズのターゲット領域となります。
FlSH法ではG分染法による染色体検査よりも高い解像度と特異性で解析できるのですが、G分染法のように全ゲノムを一度に対象とする方法ではないため、ターゲットが決まっている特定の疾患を診断あるいは除外するために特定のゲノム領域を解析する、という限定的な利用の仕方となります。

ミネルバクリニックでは、「健常なお子さんを抱かせてあげたい」という考えの臨床遺伝専門医の院長のもと、東京都港区青山で、NIPT検査を提供しています。少子化の時代、より健康なお子さんを持ちたいという思いが高まるのは当然のことと考えています。そのため、当院では世界の先進的特許技術に支えられた高精度、かつ、ご希望に合わせてたくさんの疾患検査を提供してくれる確かな技術力のある検査会社を遺伝専門医の目で選りすぐりご提供しています。オンライン診療で全国カバー、採血はお近くの提携医療機関でしていただくことも可能ですので是非ご検討ください。
関連記事:
●NIPTトップページ
●第三世代スーパーNIPT:組織によりDNAメチル化パターンが違うことを利用して正確性を高める世界特許|基本検査/4種類の微小欠失症候群/100種遺伝子の重い劣性遺伝病
●第2世代マルチNIPTカリオセブン:すべての染色体のあらゆる部位を700万塩基のサイズで欠失・重複をチェック/9種類の微小欠失
●第2世代マルチNIPTデノボ:精子の突然変異による重篤な遺伝病44疾患|合計リスクは1/600とダウン症同等に多く、妊娠後期にならないと判らない、ダウン症よりはるかに重篤
●ペアレントコンプリート|母方由来の染色体異数性と父方由来のデノボをセットにしたペアレントの検査
●コンプリートNIPT|第2世代マルチNIPTと第3世代スーパーNIPTジーンプラスをセットにした検査|デノボをセットにしたデノボプラスもございます








