(更新日:2024/10/27)
疾患に関係する遺伝子/染色体領域
疾患概要
MYOPATHY, DISTAL, WITH ANTERIOR TIBIAL ONSET; DMAT
遠位型前脛骨筋ミオパチー(DMAT; 606768)は、染色体2p13に位置するジスフェルリン(DYSF; 603009)をコードする遺伝子におけるホモ接合性変異によって引き起こされることが知られています。DYSF遺伝子変異は、他にも
三好型ミオパチー(MMD1; 254130) や
常染色体劣性肢帯型筋ジストロフィー2型(LGMDR2; 253601) の原因となることが確認されており、これらの疾患は「ジスフェルリノパチー」として知られています。
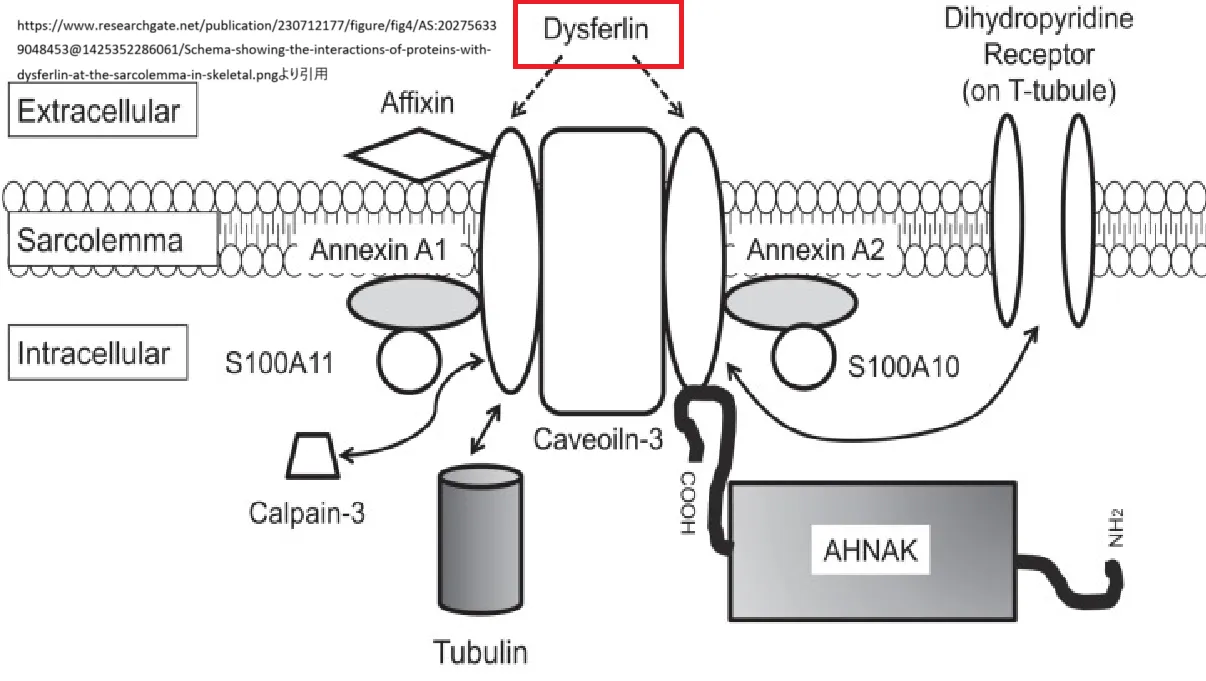
ジスフェルリンは、筋細胞膜の損傷修復に重要な役割を果たしていると考えられており、DYSF遺伝子の変異によってこの修復プロセスが阻害されると、筋肉が損傷を受けやすくなり、筋力低下や萎縮が進行する疾患が発症します。遠位型前脛骨筋ミオパチーでは、特に下肢の筋力低下が顕著に現れ、歩行や日常生活に支障をきたすことがあります。
臨床的特徴
Liu ら(1998年)および Illa ら(2001年)は、スペインの近親婚家族における新しい形の常染色体劣性遠位筋ジストロフィー(DMAT)について報告しています。この疾患は、14歳から28歳の間に発症し、最初に前脛骨筋が侵されます。疾患の進行は急速であり、発症後11年から22年以内に患者は下腿および上腿の近位筋にも影響が及び、最終的には車椅子を必要とする状態になります。頭部の筋肉は侵されません。
この疾患は、血清クレアチンキナーゼ(CK)値が正常値の20~70倍に増加するのが特徴であり、筋組織病理学的には中等度の筋原性変化が認められますが、空胞は伴いません。前脛骨筋に発症するという点で野中ミオパチー(605820)と類似していますが、CK値が高く、筋生検で空胞が見られない点で異なります。この発見は、遠位筋ジストロフィーの臨床的および遺伝的異質性を示しています。
遺伝
Liuら(1998)が報告したスペイン家系のDMATの伝達パターンは、常染色体劣性遺伝でした。
分子遺伝学
スペインの家族における遠位型ミオパチーで、前脛骨筋に発症した患者について、Liu ら(1998年)はDYSF遺伝子の5966delG変異(603009.0002)を特定しました。この変異は、ジスフェルリンタンパク質の合成を妨げ、筋線維の筋細胞膜におけるジスフェルリンの欠如を引き起こします。この結果、筋膜の修復能力が失われ、筋力低下と筋萎縮が進行します。
さらに、Vilchez ら(2005年)は、スペインのSueca出身の2家族のDMAT(遠位型ミオパチー)患者において、DYSF遺伝子のホモ接合性ミスセンス変異(R1905X;603009.0012)を特定しました。
R1905Xは、DYSF遺伝子におけるミスセンス変異を指し、遺伝子配列における特定のアミノ酸が別のアミノ酸、または終止コドンに置き換わる変異を意味します。この場合、「R」はアルギニン(Arginine)を表し、「1905」はそのアルギニンがタンパク質配列の1905番目の位置にあることを示しています。そして、「X」は終止コドンを意味します。
したがって、R1905X変異は、DYSF遺伝子の1905番目のアミノ酸であるアルギニンが終止コドンに置き換わる変異を指し、これによりタンパク質の合成が途中で停止します。この結果、ジスフェルリンタンパク質は完全に作られず、機能しない不完全なタンパク質が生成されることになります。このような変異は通常、タンパク質の機能を大きく損なう可能性が高く、疾患の原因となることが多いです。
この変異も、ジスフェルリンタンパク質の機能不全を引き起こし、筋細胞膜の修復に必要なジスフェルリンが欠如することで、筋力低下や萎縮が進行するという特徴を持っています。
参考文献
この記事の監修・執筆者:仲田 洋美
(臨床遺伝専門医/がん薬物療法専門医/総合内科専門医)
ミネルバクリニック院長。1995年に医師免許を取得 後、
臨床遺伝学・内科学・腫瘍学を軸に診療を続けてきました。
のべ10万人以上のご家族の意思決定と向き合ってきた臨床遺伝専門医 です。
出生前診断(NIPT・確定検査・遺伝カウンセリング)においては、
検査結果の数値そのものだけでなく、
「結果をどう受け止め、どう生きるか」までを医療の責任と捉え、
一貫した遺伝カウンセリングと医学的支援を行っています。
ハイティーンの時期にベルギーで過ごし、
日本人として異文化の中で生活した経験があります。
価値観や宗教観、医療への向き合い方が国や文化によって異なることを体感しました。
この経験は現在の診療においても、
「医学的に正しいこと」と「その人にとって受け止められること」の両立を考える姿勢の基盤となっています。
また、初めての妊娠・出産で一卵性双生児を妊娠し、
36週6日で一人を死産した経験があります。
その出来事は、妊娠・出産が女性の心身に与える影響の大きさ、
そして「トラウマ」となり得る体験の重みを深く考える契機となりました。
現在は、女性を妊娠・出産のトラウマから守る医療を使命の一つとし、
出生前診断や遺伝カウンセリングに取り組んでいます。
出生前診断は単なる検査ではなく、
家族の未来に関わる重要な意思決定です。
年齢や統計だけで判断するのではなく、
医学的根拠と心理的支援の両面から、
ご家族が後悔の少ない選択をできるよう伴走することを大切にしています。
日本人類遺伝学会認定 臨床遺伝専門医/日本内科学会認定 総合内科専門医/
日本臨床腫瘍学会認定 がん薬物療法専門医。
2025年には APAC地域における出生前検査分野のリーダーとして国際的評価を受け 、
複数の海外メディア・専門誌で特集掲載