目次
※こちらの検査は現在、おすすめしておりません。米国臨床遺伝学会が指定する含むべき113遺伝子のなかで、含まれていないものがあるためです。一生に一度の検査なので、拡大版保因者検査をお受けください。
妊娠を希望するすべてのカップルにブライダルチェックとして、または次のお子さんを考える前におすすめしたいのが、この妊娠前遺伝子検査(キャリア・スクリーニング)です。この検査は、あなたのお子さんが遺伝性疾患を発症するリスクを評価するものです。妊娠後に行うNIPT(お子さんが染色体の異常を持っていないかを調べる新型出生前検査)と同時に行っても問題ありません。また、上にお子さんがすでにいるカップルの場合でも、3人目のお子さんが突然に常染色体劣性疾患という場合もありますので、これから妊娠を希望するすべてのカップルに推奨されます。すでに米国ではキャリアスクリーニングが2017年より米国産婦人科学会、米国遺伝学会双方から推奨されています。
関連記事:キャリア(保因者)スクリーニング検査|米国人類遺伝学会の推奨内容
常染色体劣性遺伝性疾患またはX連鎖性遺伝性疾患の子供を持つリスクのある個人やカップルを特定するために用いられる分子生物学的検査をキャリアスクリーニングと言います。一般的にキャリア(保因者)は健康ですが、例えばフラジャイルX(脆弱X症候群)のキャリアは早発卵巣機能不全のリスクがあるという風に、医学的な問題がある場合もあります。こうしたことを考えずに早発卵巣機能不全の女性に対する不妊治療を行った場合、うまれたお子さんが脆弱X症候群と言うこともあり得ますので、注意が必要ですが、日本の産婦人科医の間ではついぞこの話題が出ないので臨床遺伝専門医としては不思議に思います。
キャリアスクリーニングは、患者さんに妊娠に関する知識を提供し、生殖の選択肢や管理計画について十分な情報を得た上で選択できるようにします。
遺伝性疾患キャリア(保因者)スクリーニングパネル検査とは?
400を超える常染色体劣性またはX連関の疾患の原因となる遺伝子について病的変異の有無を検査するパネルです。
4万人に一人の確率の常染色体劣性疾患だと保因者(キャリア)は100人に一人。
10万人に一人だと保因者は158人に一人です。
100万人に一人の発症率でも保因者は500人に一人。
意外と多くないですか?
そのご夫婦の組み合わせでお子さんに遺伝性疾患が起こる可能性があるかどうかを検討する検査です。
遺伝性疾患なんて自分には関係ないと思っていませんか?
キャリアとは、常染色体劣性遺伝遺伝子の機能が破壊された病的突然変異と呼ばれる遺伝的変化を持つが、遺伝性疾患を発症していない人のことをいいます。私たちは一対の染色体、つまりゲノムをもっています。そのため、ある遺伝子に突然変異が起こり、その機能が失われたとしても、もう一方のゲノムの同じ遺伝子は正常な機能をもっているのです。常染色体劣性(AR)遺伝子の場合、正常な発育や機能には、1つの遺伝子が機能していれば十分です。従って、AR遺伝子に変異を持つキャリアは、遺伝性疾患を発症しない。逆に、外見や一般的な検査では、保因者か正常な遺伝子のペアかを見分けることはできません。
ご家族や血縁者に遺伝性疾患がなくても、その保因者カップルの組み合わせで発生するのが常染色体劣性遺伝性疾患です。
保因者であるかどうかは、見た目ではわかりません。ましてや普通の血液検査では分かりません。
SMA脊髄性筋萎縮症では発症する前に薬剤を投与することで症状を軽くできますので、早期診断のためにも保因者検査が重要度を増しています。SMAを引き起こすSMN1遺伝子の病的バリアントを持っている(保因している)のは一般人口の54人に1人とされており、東アジアでみても59人に1人です。
この保因者スクリーニング検査は民族や人種に関係なくスクリーニングパネルとして利用できます。
このパネルでは常染色体劣性遺伝またはX染色体性遺伝形式の遺伝子を分析し、病的変異の有無を検査します。
現在までに頂いたお問合せや受けた方々
難聴のお子さんが生まれたご夫婦
お子さんが生まれてから重度の軟聴だとわかり、GJB2遺伝子に病的変異があることがわかりました。次のお子さんをもつにあたり、やはり出生前診断の対象疾患ではないので悩んでいます。
妊娠出産の前に自分たちが病的遺伝子を持っていることを検査していたら、かられはどういう選択をしたのでしょうか?
非常に頻度の低い筋ジストロフィーのお子さんが生まれたご夫婦
お子さんが生まれてから重度の筋ジストロフィーだとわかり、特定の遺伝子に病的変異があることがわかりました。次のお子さんをもつにあたり、常染色体劣性遺伝性疾患なのでやはり1/4のリスクがあると思うとなかなか踏み出せずにいました。この間、大学病院や日本で唯一この疾患の遺伝子検査をやっているナショナルセンターで次子のリスクを説明してくれるなどの遺伝カウンセリングは遺伝専門医がいる病院にもかかわらずありませんでした。2番目のお子さんを突然妊娠し、大変困惑してミネルバクリニックに来られました。ご両親とご本人の検査を行い、ご夫婦の片方に病的遺伝子があることがわかりました。お子さんは同じ遺伝子の違う部位にそれぞれ病的変異をもっていて、正常遺伝子をもっている配偶者の配偶子が作られる段階で新生突然変異をおこしてお子さんが常染色体劣性遺伝子の病的変異を二つもつようになり発症したものと考えられました。
次のお子さんで再発するリスクは非常に小さいので安心して産んでよいとお伝えし、無事に生まれて育っています。
全国からこうしてミネルバクリニックを頼ってお越しいただいており、私に出会わなければ中絶されてしまって無事に生まれなかったかもしれない命が誕生していると思うと、この深刻で難解な生命倫理的に高度な問題をかかえて難しい判断を擁する臨床遺伝学の分野に果敢に切り込んで精進してきたことを本当に誇らしくおもいました。
脆弱X症候群の家系だと悩んでいた女性
ご家系に知的障害の方が複数おられて、ご自身が医療職であることから知識もあり、脆弱X症候群ではないかとずっと悩んでいた彼女。ある日、ミネルバクリニックにやってきました。
結婚したいとか考えない様にしてきたのだけど、好きになってお付き合いしている男性かがいてそろそろ結婚を考えたいと思ったときに、やはり子供を持つべきかどうかについて決めないといけないと思い、保因者検査を受けることを希望しました。本来、こういう場合は家系の発症者の検査をして異常があれば同じ異常があるかどうかをみる、ということをするのが正道なのですが、核家族化が進んだ現代社会で、特にこういうセンシティブな内容を話し合うことは難しく、なおかつ知的障害のある血縁者はきちんと理解したりすることが難しいので遺伝子検査を受けてくれるかどうかわかりません。
こういう場合、不安を抱えて人生の新たな一歩を踏み出すのをあきらめてしまいがちなご本人の背中を押すために遺伝子検査をすることについて、わたしは断らないようにしています。こうした点が大学病院の遺伝専門医との違いかもしれません。良い悪いではなく、組織の中で手続きが通らないので保因者診断を可能な遺伝診療部がなかなかないのが現状です。これがわたしが開業して遺伝診療を巷でやりたいと思ったおおきな理由の一つです。
彼女の検査結果は陰性で、結婚・妊娠・出産に向けて笑顔で新たな一歩を力強く踏み出せることになりました。
遺伝診療はこうしてたくさんの患者さんたちの人生の節目や岐路で背中を押すことでもあります。検査だけしかしてないじゃないか、という人たちもいますが、わたしたち遺伝専門医は一期一会の患者さんたちにしっかりと向き合って、その後の人生を自分らしく歩んでもらうためにサポートしています。遺伝専門医であることを誇りに思います。
どういう人が受ければいいのか?
これからお子さんを望むカップルに受けていただきたい検査です。
400以上の常染色体劣性遺伝性疾患とX染色体性遺伝性疾患がわかります。
常染色体劣性遺伝性疾患: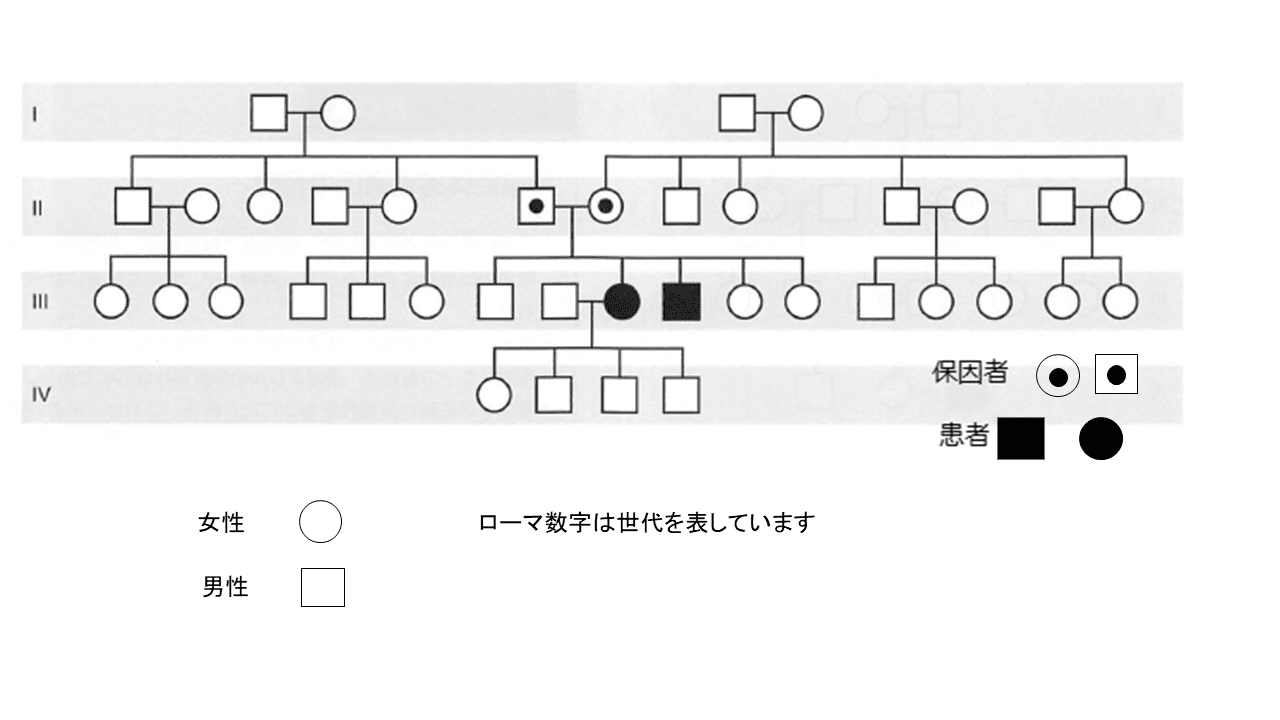
上の図は典型的な常染色体劣性遺伝性疾患の家系図です。
ヒトは一対(2本で1組)の染色体を持っています。
片方の染色体が遺伝性疾患を引き起こす病的変異を持っていても、他方が正常だと発症しない、両方の染色体に病的遺伝子があると発症する、という形式をとるものを劣性遺伝性疾患と呼びます。
反対に、片方に病的遺伝子があるだけで発症する形式のものを優性遺伝性疾患と言います。常染色体というのは1-22番染色体のことをいいます。
遺伝性疾患の原因となる病的変異を持っていても、疾患が劣性遺伝形式であるため、反対側の対立遺伝子が正常で、発症しない人が保因者です。
保因者であるかどうかを外見や通常の検査では知ることは出来ません。
常染色体劣性遺伝の遺伝性疾患の保因者同士が偶然カップルになった場合、お母さんから1/2、お父さんから1/2の確率で病的遺伝子が2つ伝達され、お子さんは1/4の確率で遺伝性疾患となります。お子さんが保因者となる確率は、1/2です。
保因者スクリーニング検査の中では最も強力かつ最高の正確さを誇る検査です。
キャリアスクリーニング遺伝子パネル検査の対象遺伝子
ABCA3, ABCB11, ABCC8, ABCD1, ABCD4, ACAD9, ACADM, ACADS, ACADSB, ACADVL, ACAT1, ACOX1, ACSF3, ADA, ADAMTS2, ADGRG1, ADK, AFF2, AGA, AGL, AGPS, AGXT, AHCY, AHI1, AIPL1, AIRE, ALDH3A2, ALDH4A1, ALDOB, ALG6, ALMS1, ALPL, AMT, ANO10, AP1S2, AQP2, ARG1, ARL13B, ARSA, ARSB, ARSE, ARX, ASL, ASNS, ASPA, ASS1, ATM, ATP6V1B1, ATP7A, ATP7B, ATRX, BBS1, BBS10, BBS12, BBS2, BCKDHA, BCKDHB, BCS1L, BLM, BRWD3, BSND, BTD, CAPN3, CASQ2, CBS, CC2D2A, CCDC103, CCDC151, CCDC39, CCDC88C, CD40LG, CDH23, CEP290, CERKL, CFTR, CHM, CHRNE, CHRNG, CHST6, CIITA, CLCN1, CLN3, CLN5, CLN6, CLN8, CLRN1, CNGA1, CNGB1, CNGB3, COL27A1, COL4A3, COL4A4, COL4A5, COL7A1, CPS1, CPT1A, CPT2, CRB1, CRYL1, CTNS, CTSK, CUL4B, CYBA, CYBB, CYP11A1, CYP11B1, CYP11B2, CYP17A1, CYP19A1, CYP1B1, CYP21A2, CYP27A1, CYP27B1, DBT, DCLRE1C, DCX, DHCR7, DHDDS, DLD, DLG3, DMD, DNAH5, DNAI1, DNAI2, DNAL1, DPYD, DUOX2, DUOXA2, DYNC2H1, DYSF, EDA, EIF2AK3, EIF2B5, ELP1, EMD, ERCC2, ERCC6, ERCC8, ESCO2, ETFA, ETFB, ETFDH, ETHE1, EVC, EVC2, EXOSC3, EYS, F11, F8, F9, FAH, FAM161A, FANCA, FANCC, FANCG, FGD1, FH, FKRP, FKTN, FMO3, FMR1, FTCD, FTSJ1, FXN, G6PC, GAA, GALC, GALE, GALK1, GALNS, GALT, GAMT, GBA, GBE1, GCDH, GDAP1, GFM1, GJB1, GJB2, GJB6, GLA, GLB1, GLDC, GLE1, GNE, GNPTAB, GNPTG, GNRHR, GNS, GP1BA, GP9, GPR143, GRHPR, GRIP1, GUSB, HADHA, HAX1, HBA1, HBA2, HBB, HEXA, HEXB, HGD, HGSNAT, HJV, HLCS, HMGCL, HOGA1, HPS1, HPS3, HSD17B4, HSD3B2, HYAL1, HYLS1, IDH3B, IDS, IDUA, IL1RAPL1, IL2RG, IVD, IYD, JAK3, KCNJ11, KDM5C, L1CAM, LAMA2, LAMA3, LAMB3, LAMC2, LCA5, LHX3, LIFR, LIPA, LMBRD1, LOXHD1, LRP2, LRPPRC, LYST, MAN2B1, MCCC1, MCCC2, MCEE, MCOLN1, MCPH1, MED17, MEFV, MESP2, MFSD8, MID1, MKS1, MLC1, MMAA, MMAB, MMACHC, MMADHC, MPI, MPL, MPV17, MTM1, MTMR2, MTRR, MTTP, MUT, MVK, MYO7A, NAGA, NAGLU, NAGS, NBN, NDP, NDRG1, NDUFAF5, NDUFS6, NEB, NPC1, NPC2, NPHP1, NPHS1, NPHS2, NR0B1, NR2E3, NTRK1, OAT, OCA2, OCRL, OPA3, OPHN1, OTC, OTOF, P3H1, PAH, PAK3, PANK2, PC, PCBD1, PCCA, PCCB, PCDH15, PDE6A, PDHA1, PDHB, PEX1, PEX10, PEX12, PEX2, PEX6, PEX7, PFKM, PGK1, PHF8, PHGDH, PKHD1, PLA2G6, PLOD1, PLP1, PMM2, POLG, POLR1C, POMGNT1, POMT1, POMT2, POU3F4, PPT1, PQBP1, PRF1, PROP1, PRPS1, PSAP, PTS, PUS1, PYGM, QDPR, RAB23, RAG1, RAG2, RAPSN, RARS2, RAX, RDH12, RMRP, RNASEH2B, RP2, RPE65, RPGR, RPGRIP1L, RS1, RTEL1, SACS, SAMHD1, SCO2, SEPSECS, SGCA, SGCB, SGCD, SGCG, SGSH, SH3TC2, SLC12A3, SLC12A6, SLC16A2, SLC17A5, SLC19A3, SLC22A5, SLC25A13, SLC25A15, SLC25A20, SLC26A2, SLC26A3, SLC26A4, SLC35A3, SLC37A4, SLC39A4, SLC46A1, SLC4A11, SLC5A5, SLC6A19, SLC6A8, SLC7A7, SMARCAL1, SMN1, SMPD1, SPG11, SPG7, STAR, SUMF1, SURF1, SYN1, TAT, TCIRG1, TECPR2, TF, TFR2, TG, TGM1, TH, THOC2, TMEM216, TNXB, TPO, TPP1, TRDN, TRIM32, TRMU, TSFM, TSHB, TTC37, TTPA, TYMP, TYR, UGT1A1, UPF3B, USH1C, USH1G, USH2A, VPS13A, VPS13B, VPS45, VRK1, VSX2, WAS, WHRN, WNT10A, XPA, XPC, ZDHHC9, ZFYVE26, ZNF711 ( 427 遺伝子 )
※男性の場合はX連関遺伝子を調べる必要がないので、370遺伝子が対象となります。
重い遺伝病のお子さんがうまれるのを予防する方法
アメリカでは現在、お子さんを作る前に保因者検査をして、病気のお子さんが産まれる可能性がないのかを見ることが一般的になっています。保因者とは病的遺伝子を持っているが一生涯発症しない人を言います。
米国ではすでに保因者頻度が200人に1人以上の113遺伝子を含む保因者スクリーニング検査を妊娠前にすることが推奨されています。
関連記事:キャリア(保因者)スクリーニング検査|米国人類遺伝学会の推奨内容
お子さんが先天異常をもって生まれる確率は3%。実に30人に1人と多いものです。遺伝子の異常による疾患はその2割を占める多いものです。今では遺伝子検査でその可能性を事前に知ることができます。「転ばぬ先の遺伝子検査」として是非ご検討ください。
日本では、遺伝にまつわる話を避ける人が多く、また、こうした検査を受けると破談になったらどうしようとか怖くなるお気持ちもあると思いますが、重い遺伝病のお子さんが産まれてから自分たちが保因していたことを知るよりは、はじめから知り、避ける方法があれば避けるほうが現実的で解決的ではないでしょうか?
その解決を導くための検査が保因者スクリーニング検査なのです。保因者スクリーニング検査で当該カップルがある疾患の病的遺伝子を持っていて、1/4の確率でお子さんが病気になると判った場合には、体外受精をして着床前診断をすることにより疾患のないお子さんを持つことができる時代になっています。
少子化の時代。少ないお子さんを健康に産むためにも、保因者スクリーニング遺伝子検査がおすすめです。

ミネルバクリニックでは、以下のブライダルチェック遺伝子検査を提供しています。ミネルバクリニックでは臨床遺伝専門医が常駐しており、お二人の未来の幸せなライフスタイルの実現をサポート致します。また、この検査はオンライン診療でも可能ですので、全国どこからでもミネルバクリニックにお越しにならずに完結致します。ブライダルチェック遺伝子検査は結婚後でも妊娠後でも大丈夫です。お子さんをもとうとする前に、一生に一度しか受ける必要がない検査ですので、是非ご検討下さい。
遺伝子検査でブライダルチェックのすすめ|明確な遺伝情報を手に入れ、健康なお子さんを
妊娠前遺伝子診断|遺伝性疾患キャリア(保因者)スクリーニング検査(427遺伝子)
拡大版保因者(キャリア)スクリーニング遺伝子パネル検査女性版(787遺伝子)
拡大版保因者(キャリア)スクリーニング遺伝子パネル検査男性版
遺伝子ブライダルチェックパネル検査|保因者検査+不妊検査+59のActionable疾患遺伝子
キャリアスクリーニング遺伝子パネル検査に含まれる内容
- 変異と挿入・欠失のシークエンス
- ほかに特定の規定がない限り、すべての遺伝子領域(コーディング領域・イントロン領域・スプライシング領域)のシークエンスが分析され、99%を超える塩基が20回以上読まれてカバーされます。イントロン領域、プロモーター領域の変異に関しては、ClinVarならびに the Human Gene Mutation Database (HGMD)にある変異にターゲットして98%以上の感度で検出いたします。
- 欠失・重複
- 遺伝子コピー数変異copy number variants (短い範囲の欠失・重複)は検査会社により開発された専用のバイオインフォマティクス解析アルゴリズムにより検出されます。
- 病的変異
- 病的変異はさらにSanger法、MLPA、定量PCRを用いて測定されます。
注意事項
- 脆弱x症候群
- FMR1遺伝子の5’非翻訳領域のトリヌクレオチドリピート(CGG) は、repeat-primed PCR (rpPCR)で測定されます。プレ変異はSanger法でAGG interruptionを測定します。
- 脊髄性筋萎縮症
- SMN1とSMN2遺伝子のコピー数の変異は次世代シークエンサーでスクリーニングされ、MLPA法で確認します。脊髄性筋萎縮症の点突然変異は高度な配列の相同性のため検出できません。
- 偽遺伝子
- Gaucher病のGBA遺伝子、αサラセミアのHBA1/HBA2遺伝子など、相同性の高い類似ゲノム領域がある場合、キャリアとして変異を特定するのにはキャリア診断のための適切なバイオインフォマティクスが採用されています。
結果報告の仕方
変異はACMG(米国臨床遺伝学会)のガイドラインにそって、“Pathogenic”(病的)、“Likely Pathogenic”(病的な可能性がある)に分類されている変異のみを報告することも可能です。
検出率
検出率: > 98% 男性はX染色体性の疾患はスクリーニングされません。
配列変異および小さな挿入/欠失:特に指定がない限り、全遺伝子配列(コーディング領域および隣接するイントロン/スプライス領域)は、少なくとも20個の独立した配列リード(20x)によって塩基の99%以上がカバーされるように実施されます。さらに、ClinVarおよびHuman Gene Mutation Database(HGMD)で指定されたイントロンおよびプロモーター変異は、98%以上の感度で対象となります。
欠失/重複(del/dup):コピー数バリアント(欠失/重複、略してdel/dupとも呼ばれる)は、高度なバイオインフォマティックアルゴリズムを用いて検出します。この方法で見つかった病原性バリアントは、サンガー配列決定、MLPA、定量PCR(qPCR)により確認されます。
結果が出るまでの期間
約2~3週間
費用
198000円(税込) 遺伝カウンセリング料金を別途申し受けます。(1~30分16500円・税込)
同時に受けていただく場合には、2人目以上は187000円(税込)でご提供いたします。
ただし夫婦とそのお子さんという関係者に限ります。ご友人などはこの限りではありません。
※カップルで検査を受けた場合の遺伝カウンセリング料金は、同じ検査を同時に同じ説明で受けた、同日検査をカップルでする場合、16500円としております。お支払総額が少しでも高くならないようにするための配慮です。それ以外の場合は、グループとして1診療とみなすことができないため、遺伝カウンセリング料金は各自30分16500円をお支払いください。また、1診療1種類のカウンセリングとさせていただいております。たとえば保因者検査の説明で、まったく関係ない「子どもが4か月たってもできないがこれからどうしたらいいか」とか、「基礎体温をきちんとつけられていない」とかいうお話をなさると、別の診療枠を設ける、または別途遺伝カウンセリング料を頂戴することとなりますので、ご注意ください。
キャリアスクリーニング検査(保因者スクリーニング検査)Q&A
遺伝性疾患について何も知らないのですが、検査を受けた方がいいのでしょうか?
はい、遺伝的な背景がないご夫婦でも、病気や障害を持ったお子さんを出産するリスクは約3%あります。遺伝子検査の目的は、重度の遺伝性疾患を持つお子さんを出産するリスクのあるご夫婦を早期に発見することです。日本はこの辺、非常に遅れているのですが、常染色体劣性(潜性)疾患とX連鎖疾患の妊娠前または出生前遺伝子検査について、米国産婦人科学会と米国人類遺伝学会は推奨しています。
重い遺伝性疾患とは何ですか?
遺伝性疾患は、若くして死亡したり、治癒することがない重篤な罹患を引き起こす場合、重篤な疾患と定義されます。遺伝性疾患は、予防によってその苦しみを回避することが可能です。一部の疾患では、疾患の徴候が現れる前に患者を早期に発見し、適切な治療を行うことで、合併症を予防することができる場合があります。
遺伝性疾患のリスクがあるかどうかは、どのようにして知ることができるのですか?
遺伝性疾患の保因者であることを確認するための検査があります。
検査は主に2つのステップで行われ、最初は夫婦のどちらか一方だけが検査されます。もう一方の配偶者は、最初の検査の結果、必要な場合のみ検査を受けます。
夫婦ともに同じ病気の保因者と判明した場合、遺伝カウンセリングを受けることになります。一組の保因者がこの病気のお子さんをもつリスクは25%です。
脆弱X症候群の場合は、女性だけが検査を受けるので、通常、最初に検査を受けるのは女性です。もし、女性が保因者であると判明した場合は、遺伝カウンセリングを受けることになります。
推奨される遺伝子検査は何ですか?
米国保健省NIHは、発症率の高い重い病気について、遺伝子検査を受けることを推奨しています。
遺伝性疾患は、15,000件の出産に1件以上の頻度で現れる場合(1:15,000)、一般的と見なされます。この頻度では、高い割合で保因者がいることを示します(1:60)。
全人類(つまり、人種を問わず)に受けることが推奨される検査があります。
- 嚢胞性線維症(CF)
- 脊髄性筋萎縮症(SMA)
- フラジャイルXシンドローム(脆弱X症候群)
- デュシェンヌ型筋ジストロフィー(DMD)
病気の保因者(キャリア)を特定するための追加検査があります。これらの検査は、配偶者の出身地別に推奨されており、ご夫婦に適した検査の推奨は、検査を受ける前に行われる説明の一部として提供されます。
配偶者が重い病気を持つ子どもを産む危険性がある場合、どうすればよいのでしょうか?
病気の子どもを産む危険性がある夫婦には、いくつかの選択肢があります。
- 妊娠中の診断
- 胎児診断は、絨毛膜絨毛採取法(CVS:絨毛検査)(妊娠11~14週目)または羊水穿刺法(妊娠16週目以降)により行います。
- 着床前遺伝子診断(PGT)
- 体外受精を行い、受精胚の細胞を取り出して遺伝子検査を行う方法です。健康な胚だけを子宮に戻します。
- 産後に新生児を検査する
- この方法は、病気の子供を持つことを防ぐことはできません。一部の疾患では、早期に発見することで、若年期の重篤な罹患率や死亡率を減らすことができる可能性があります。
- 遺伝性疾患のリスクに関する情報に従って、男性/女性の配偶者を選択する(リスクが高まるため関係を維持しない)
- 例えば、宗教的な理由であったり民族的な理由であったりするのですが、婚約やお見合いの前に配偶者を検査することもあります。
時間が経過したり、追加妊娠の計画に向けて、繰り返しの遺伝子検査を行うことは必要ですか?
すでに実施された検査を繰り返し受ける必要はありません。
以前検査を受けた時から医療情報が更新されていることも考えられるため、妊娠前や妊娠初期に、以前お受けになった医療機関から情報を得ることをお勧めします。難しい場合はご相談ください。
正常な結果を得れば、検査した病気のリスクはなくなるのでしょうか?
いいえ。正常な結果は、病気のリスクを非常に大きく下げますが、病気を完全に否定するものではありません。例えば、今発見されていない遺伝子がその疾患に関係していると将来わかることもあるからです。
正常な結果は、遺伝性疾患のリスクを排除するものですか?
いいえ、遺伝子スクリーニングで検査されない遺伝子疾患や、現在のまだその存在すらわかっていない疾患は数多く存在します。
◎遺伝子検査でブライダルチェックのすすめ|明確な遺伝情報を手に入れ、健康なお子さんを
◎妊娠前遺伝子診断|遺伝性疾患キャリア(保因者)スクリーニング検査(427遺伝子)
◎拡大版保因者(キャリア)スクリーニング遺伝子パネル検査女性版(787遺伝子)
◎拡大版保因者(キャリア)スクリーニング遺伝子パネル検査男性版
◎遺伝子ブライダルチェックパネル検査|保因者検査+不妊検査+81のActionable疾患遺伝子
ミネルバクリニックでは患者さまへ正しい情報をお届けするために、
遺伝子ブライダルチェックに関する様々な情報を公開しています。








