目次
📍 クイックナビゲーション
人間のゲノムにおいて、13番染色体は腫瘍抑制遺伝子など多数の重要な構造遺伝子を包含しています。その数や構造の異常は、細胞分裂の初期段階から成人期に至るまで、多岐にわたる医学的・発達的影響を及ぼします。
Q. 13番染色体異常にはどのような種類がありますか?
A. 主に3つの形態に大別されます。
全体が3本になる「完全トリソミー(パトウ症候群)」、正常細胞と混在する「モザイク型」や一部のみ過剰な「部分トリソミー」、そして一部が欠失する「部分モノソミー(13q欠失症候群)」があり、それぞれ臨床的予後が大きく異なります。
- ➤パトウ症候群の実態 → 発症メカニズムと主要な合併症
- ➤生存率のパラダイムシフト → 非完全型がもたらす生存上の優位性
- ➤13q欠失と眼の疾患 → 網膜芽細胞腫リスクと厳格な管理プロトコル
- ➤検査の限界と進化 → NIPTの偽陽性問題と確定診断(羊水検査)の重要性
- ➤医療介入の倫理 → 「生命に適合しない」からの脱却と共有意思決定
1. 13番染色体異常の全体像
歴史的に、13番染色体の異常、とりわけ完全トリソミー13は「生命に適合しない (incompatible with life)」と見なされ、出生後の医学的介入は無益であるという悲観的なコンセンサスが医療界を支配してきました。
しかし、過去数十年の間に小児心臓外科手術の進歩や呼吸管理技術の洗練、さらには拡張型無侵襲的出生前診断(NIPT-plus)の普及により、これらの疾患に対する臨床的アプローチは劇的な転換期を迎えています。本記事では、最新の臨床・疫学データをもとに、13番染色体異常の多面的な実態を紐解きます。
2. 完全トリソミー(パトウ症候群)の病因と臨床的実態
13番染色体の完全トリソミー(パトウ症候群)は、出生10,000人から20,000人に1人の割合で発生する稀少疾患であり、受胎された胎児の95%以上が子宮内で死亡するか、自然流産に至る極めて重篤な病態です。
💡 用語解説:減数分裂における不分離 (nondisjunction)
完全トリソミーの大部分(約80%)は、生殖細胞(卵子または精子)の形成過程における染色体の不分離に起因します。このエラーの91%は母親由来の生殖細胞で発生し、高齢妊娠が強力な疫学的リスク因子となります。これは遺伝的素因ではなく、偶発的なコピーストーリーの異常です。
13番染色体の遺伝物質の過剰は、胎児期の組織発達、特に脊索前中胚葉の正常な癒合プロセスに致命的な欠陥を引き起こし、正中線上の欠損(midline defects)を生じさせます。
- 中枢神経系・頭蓋顔面異常: 前脳が分離しない全前脳胞症、小頭症、極小眼球症、口唇裂・口蓋裂など。
- 循環器系の欠陥: 患者の80%〜90%で先天性心疾患が認められ、これが主要な死因の一つとなります。
- その他: 多指趾症、単一臍帯動脈、重度の認知機能障害が一般的に観察されます。
日本の最新の全数調査に基づくクラスター分析では、「心血管優位型」の患者群は1歳未満での死亡率が83%に達することが示されており、心血管系の重症度が生命予後を決定づける最大の要因となっています。
3. モザイク型と部分トリソミーの生存上の優位性
完全トリソミーとは対照的に、体内に正常な細胞と異常な細胞が混在する「モザイク型」や、染色体の一部のみが過剰となる「部分トリソミー」が存在します。これらは明確な「生存上の優位性(Survival Benefit)」をもたらします。
💡 用語解説:モザイク型 (Mosaicism)
受精卵が形成された後の初期の体細胞分裂の過程で生じるエラーにより、トリソミー細胞と正常な細胞がモザイク状に分布する状態です。正常細胞の存在が組織の機能を補完するため、完全型に比べて長期間生存する可能性が高くなります。
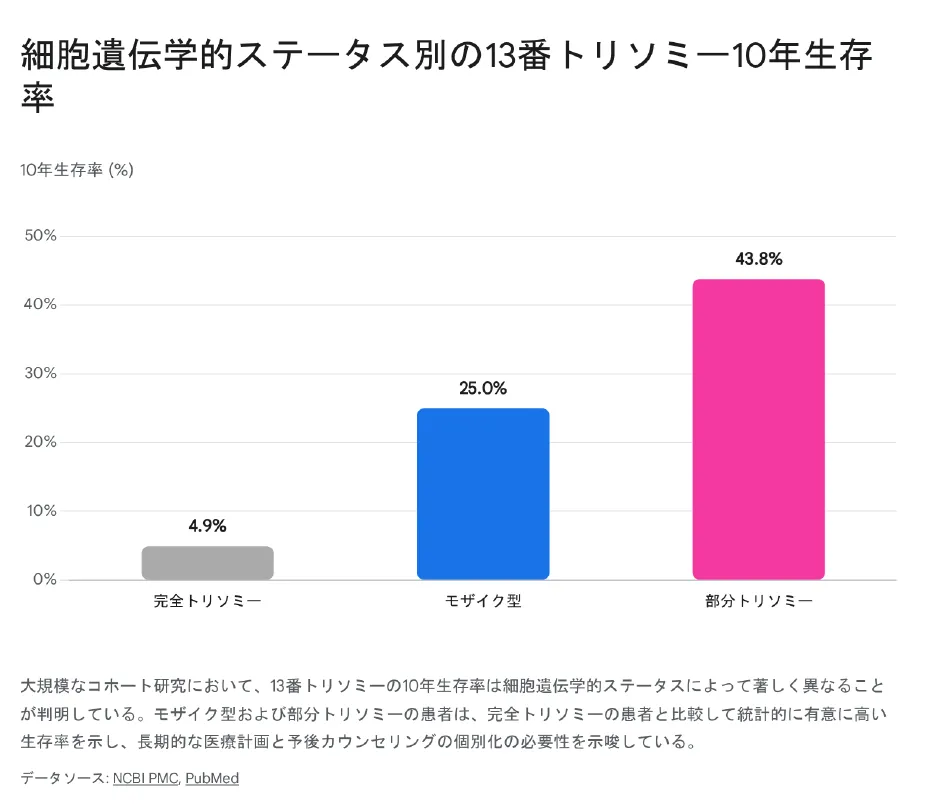
テキサス州での大規模なコホート研究によると、非完全型(モザイク型および部分トリソミー)は生存期間の延長に劇的に寄与することが証明されています。
グラフが示す通り、完全トリソミーの10年生存率がわずか4.9%であるのに対し、モザイク型は25.0%、部分トリソミーは43.8%に達します。細胞遺伝学的ステータスによる個別化された予後カウンセリングがいかに重要であるかがわかります。
表現型・核型相関:近位重複と遠位重複
部分トリソミー13の場合、過剰な染色体セグメントがどの領域に位置するかで表現型が二分されます。
- 近位重複 (13q11〜13q14): 古典的な致死特徴は現れにくく、非特異的な奇形や軽度の症状にとどまります。
- 遠位重複 (13q14〜qter): 完全トリソミー13に極めて近い重篤な表現型(多指趾症、毛細血管腫、重度の成長障害など)を呈します。
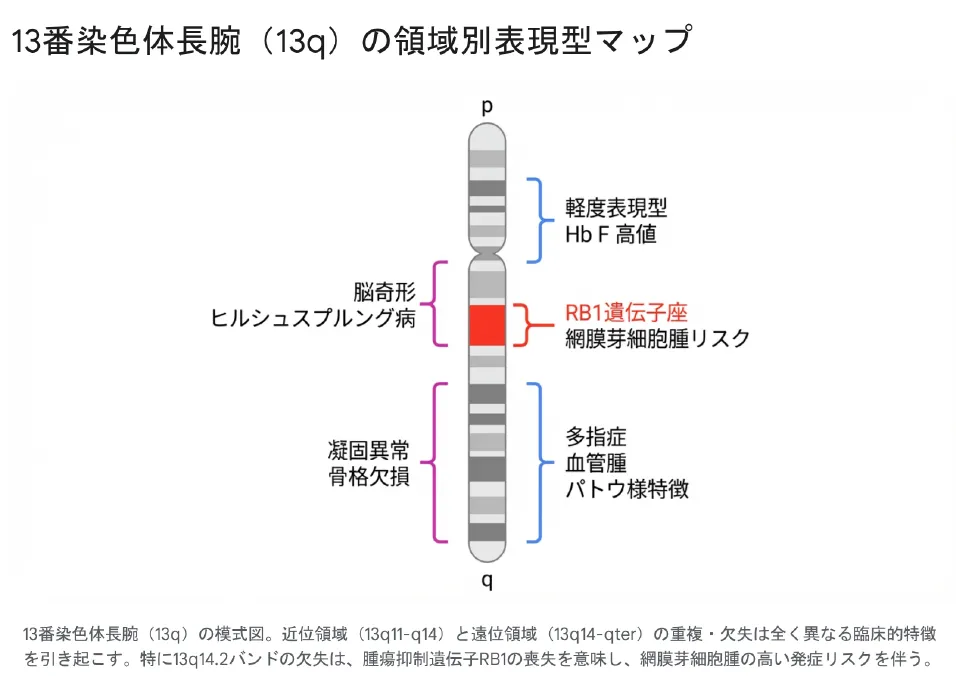
4. 13番染色体部分モノソミー(13q欠失症候群)
遺伝物質の過剰とは対照的に、13番染色体の長腕(q)の一部が欠失することで生じるのが「13q欠失症候群」です。大半は健康な両親からの散発的な突然変異(de novo変異)として発生します。
欠失するバンド位置によって、その症状は極めて多様です。例えば、遠位末端欠失(13q34)では血液凝固因子欠乏による出血傾向が、広範囲欠失(13q21.2〜13q22)では中枢神経系異常や重篤な便秘を引き起こすヒルシュスプルング病が高頻度で発生します。
5. 13q欠失症候群における網膜芽細胞腫リスクと管理
13q欠失症候群において最も生命や視力に直結する合併症が、眼球内の悪性腫瘍である「網膜芽細胞腫(Retinoblastoma: RB)」です。
💡 用語解説:RB1遺伝子
腫瘍の発生を抑制する遺伝子であり、13番染色体長腕の「13q14.2」バンドに局在しています。13q欠失によって片方のRB1が失われた状態で出生した小児は、後天的な体細胞変異(セカンドヒット)が生じた段階で、極めて高い確率で網膜芽細胞腫を発症します。
ハイリスク乳児に対しては、生後直後から数歳に達するまで、麻酔下での眼科診察(EUA)や脳MRIを含めた緻密なサーベイランスプロトコルが要求されます。
治療においては、近年「超選択的眼動脈内化学療法(OAC)」が顕著な成果を上げており、眼球温存生存率は83%に達しています。13q欠失患者は化学療法による重篤な血液毒性や成長障害リスクを抱えやすいものの、徹底的な支持療法を行うことで、非欠失患者と遜色のない優れた治療成績が提供可能であることが証明されています。
🔍 このトピックを深掘りする
網膜芽細胞腫(RB)の発症に直結する「13q14領域」の欠失について、特異的な症状や遺伝的メカニズムをさらに詳しく知りたい方は、以下の専門記事をご覧ください。
➤ 13q14欠失症候群について
6. 出生前スクリーニングの進化と拡張:NIPTからNIPT-plusへ
胎児期の染色体異常を検出する無侵襲的出生前遺伝学的検査(NIPT)は、産科医療の標準ツールとなりました。しかし、標準的なNIPTにおいてトリソミー13の「陽性的中率(PPV)」は17.86%にとどまるというデータ(Shaoxing Maternity and Child Health Care Hospitalの解析)があり、これはNIPTでT13陽性と判定された妊婦の約82%が「偽陽性」であることを意味します。
💡 用語解説:限局性胎盤モザイク (CPM)
NIPTが偽陽性となる最大の生物学的原因の一つです。NIPTで分析されるDNAの大部分は胎盤由来であるため、胎盤のみにトリソミー変異があり胎児本体が正常な場合、NIPTは陽性となりますが確定診断では陰性となります。
🔍 このトピックを深掘りする
NIPTで13番トリソミーが陽性となった場合の「確定検査」について、なぜ胎盤の細胞を採る絨毛検査ではなく、胎児の細胞を採る羊水検査が必要なのか、具体的なエビデンスを交えて解説しています。
➤ NIPTでトリソミー13陽性の場合の確定検査の重要性
この限界を克服するため、PCR増幅プロセスをスキップしたディープシーケンシング技術を用いる「NIPT-plus」が登場しました。これにより、13q欠失を含む微小欠失(CNVs)のスクリーニングが可能となりました(CNVsのPPVは44.12%)。CNVsの発生は母親の年齢に依存しない(Age-Independent)ため、NIPT-plusの対象はすべての妊婦へと拡大しつつありますが、確定診断と遺伝カウンセリングの重要性はかつてなく高まっています。
7. 医療介入の倫理的ジレンマ、QOL、ご家族のサポート
かつて、トリソミー13の診断は生命維持に関わる介入を差し控える正当な理由とされてきました。しかし、現在推奨されているアプローチは、徹底的な「共有意思決定(Shared Decision-Making)」に基づく個別化医療です。
積極的な外科的介入による生命延長を望むか、早期の緩和ケア(Comfort Care)を選択して静かな家族の時間を優先するか。あらゆる決断が等しく尊重されるべきであり、多職種連携による包括的な支援体制が現代医療には不可欠です。
よくある質問(FAQ)
関連記事
🧬 その他の染色体異常(トリソミー・部分モノソミー)について
各染色体の異数性や微小欠失・重複による特徴的な疾患、および予後については以下のリンクから詳細をご確認いただけます。
参考文献
- [1] Kato et al. Mortality Patterns and Phenotypic Clusters in Trisomy 13: A Population-Based Study From Japan. [PubMed]
- [2] Long-Term Survival Among Children With Trisomy 13 and Trisomy 18 by Cytogenetic Status. [PMC]
- [3] Different forms of incomplete trisomy 13. Mosaicism and partial trisomy for the proximal and distal long arm. [zora.uzh.ch]
- [4] Retinoblastoma Management in 13q Deletion Syndrome Patients Using Super-Selective Chemotherapies and Other Cancer-Directed Interventions. [PMC]
- [5] Cell-free DNA screening for trisomies 21, 18, and 13: Clinical… [PLOS ONE]
- [6] Guidance for Caring for Infants and Children With Trisomy 13 and Trisomy 18: Clinical Report. [Pediatrics – AAP Publications]