疾患概要
DSHは常染色体優性遺伝の形式をとり、日本人と中国人に多く見られる遺伝疾患です。この疾患は1910年に遠山によって初めて報告されました[7]. 症状としては、内臓疾患や他の重篤な症状の併発は一般的ではありませんが、皮膚の外見に影響を与えることが主な特徴です[5].
遺伝性対側性色素異常症の原因遺伝子は明らかにされており、研究が進められています。この疾患の理解と治療法の開発に向けた研究は、引き続き行われています[4][5].
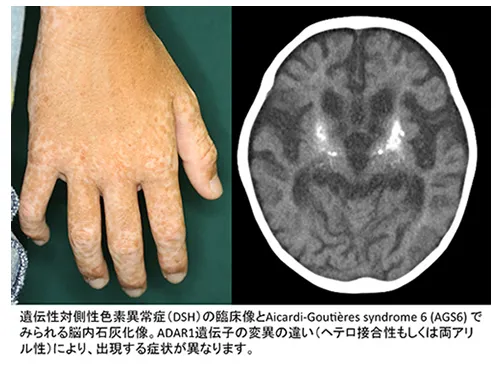
遺伝性対側性色素異常症(Dyschromatosis symmetrica hereditaria; DSH)は、手足に小さい色素斑と脱色素斑が斑点状に現れる色素異常症です。一方、遺伝性汎発性色素異常症(Dyschromatosis universalis hereditaria; DUH)は、同様の皮疹が全身に広がる病状を示します。
- 参照・引用
-
[1] www.nanbyou.or.jp/entry/2244
[2] www.shinagawaseasideclinic.com/skin/atoz/a/dsh.html
[3] webview.isho.jp/journal/detail/abs/10.11477/mf.1412100133
[4] www.jstage.jst.go.jp/article/dermatol/123/9/123_1757/_article/-char/ja/
[5] kaken.nii.ac.jp/ja/grant/KAKENHI-PROJECT-08877132/
[6] www.dermatol.or.jp/qa/qa20/s2_q04.html
[7] www.med.akita-u.ac.jp/~hihuka/research.html
網状色素異常症の遺伝的不均一性
ダウリング・デゴス病-2(DDD2; 615327):
染色体20q11に位置するPOFUT1遺伝子(607491)の変異が原因です。
ダウリング・デゴス病-3(DDD3; 615674):
染色体17p33.3にマッピングされていますが、具体的な遺伝子は明記されていません。
ダウリング・デゴス病-4(DDD4;615696):
染色体3q13に位置するPOGLUT1遺伝子(615618)の変異によって起こります。
遺伝性対称性色素異常症(DSH;127400):
これはドヒの網状色素斑(RAD)としても知られ、染色体1q21上のADAR遺伝子(146920)の変異が原因です。
北村の網状色素斑(網状肢端色素沈着症)(RAK;615537):
染色体15q21に位置するADAM10遺伝子(602192)の変異によって引き起こされます。
これらの疾患は、それぞれ特有の遺伝的背景を持ち、網状色素異常症の遺伝的多様性を示しています。
臨床的特徴
Patriziら(1994):
9歳の白人女児とその2人の兄弟、父親がDSHの症状を示していた。女児は7歳の時に特発性捻転性ジストニアと診断された。この家族から、DSH遺伝子が9番染色体に存在するという仮説が立てられたが、後の研究で否定された。
大山ら(1999):
11歳の日本人男性患者とその家族がDSHの症状を示していた。この研究では1923年以降に報告された185例のDSHを検討し、DUH(万能性遺伝性色素異常症)との鑑別診断が含まれた。
Daneseら(1997):
イタリアで少なくとも3世代にわたって症状を持つ家族を観察。21歳の白人女性が手の掌側部と手背に進行性の網状色素沈着を示していた。
Urabe and Hori (1997):
常染色体劣性遺伝のDSHの日本人家族を報告。
Alfadleyら(2000):
中東出身の3人の黒人兄弟が幼児期から手と足の甲に進行性の網状色素沈着と色素沈着斑を示していた。常染色体劣性遺伝する可能性が示唆された。
Chaoら(2006):
台湾人家族の3人がDSHに罹患しており、日光を避けることで皮膚病変が改善した。
これらの研究から、DSHは家族歴に基づく遺伝的要因を持ち、多様な臨床的特徴を示すことが分かります。また、遺伝形式は研究によって異なる可能性が示唆されています。
合併症
- 参照・引用
- [3] www.nanbyou.or.jp/entry/2244
治療法
遺伝
頻度
Miyamuraら(2003)は、日本人の間での遺伝性対称性色素異常症(DSH)の有病率について研究を行いました。彼らの研究では、DSHの有病率は日本人の中で10万人あたり約1.5人と推定されています。
診断
さらに、遺伝的検査が診断を補助することがあります。
診断には、皮膚の外観の詳細な評価と遺伝的検査が組み合わされることが一般的です。これにより、DSHの特徴的な皮膚症状と遺伝的背景を明確にすることができます。
分子遺伝学
Miyamuraら(2003):
日本人の4家系のDSH患者において、ADAR遺伝子のヘテロ接合体変異(146920.0001-146920.0004)を同定しました。これはADAR遺伝子に関連する病態の明確な証拠を示しています。
Zhangら(2004):
6つの中国人多世代家族の罹患者および2人の散発性DSH患者において、ADAR遺伝子に7つの新規のヘテロ接合体変異を同定しました。これらの発見は、ADAR遺伝子がDSHの発症において重要な役割を果たしていることをさらに裏付けています。
これらの研究は、DSHの発症にADAR遺伝子の変異が関連していることを示しており、遺伝的診断や治療法の開発に向けての重要なステップとなっています。ADAR遺伝子の変異は、特定の家族内でのDSHの発症に大きく寄与していることが示唆されています。
RNA編集酵素は近年発見され、DNAからmRNAへ、そして蛋白質へと伝達される遺伝情報の流れを一方通行かつ正確に保つとされるセントラルドグマに疑問を投げかける存在として注目されています。これらの酵素の生理的な役割を解明する研究が進行中です。ADAR1遺伝子が優性遺伝的に欠損することにより、なぜ遺伝性対側性色素異常症(DSH)が発症するのかについては、まだわかっていません。ADAR1はRNA編集に関与する酵素で、その異常がDSHの原因となる可能性があります。