目次
子宮内膜症 しきゅうないまくしょう
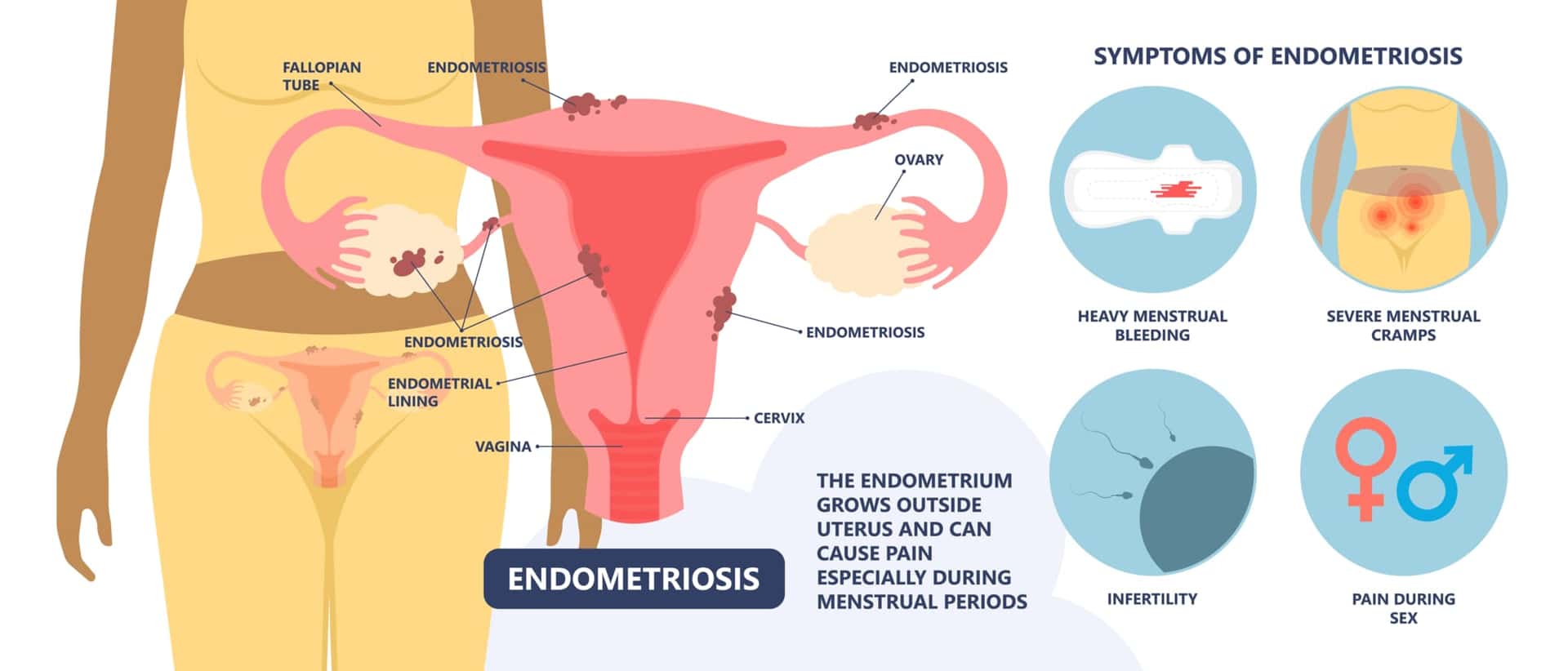
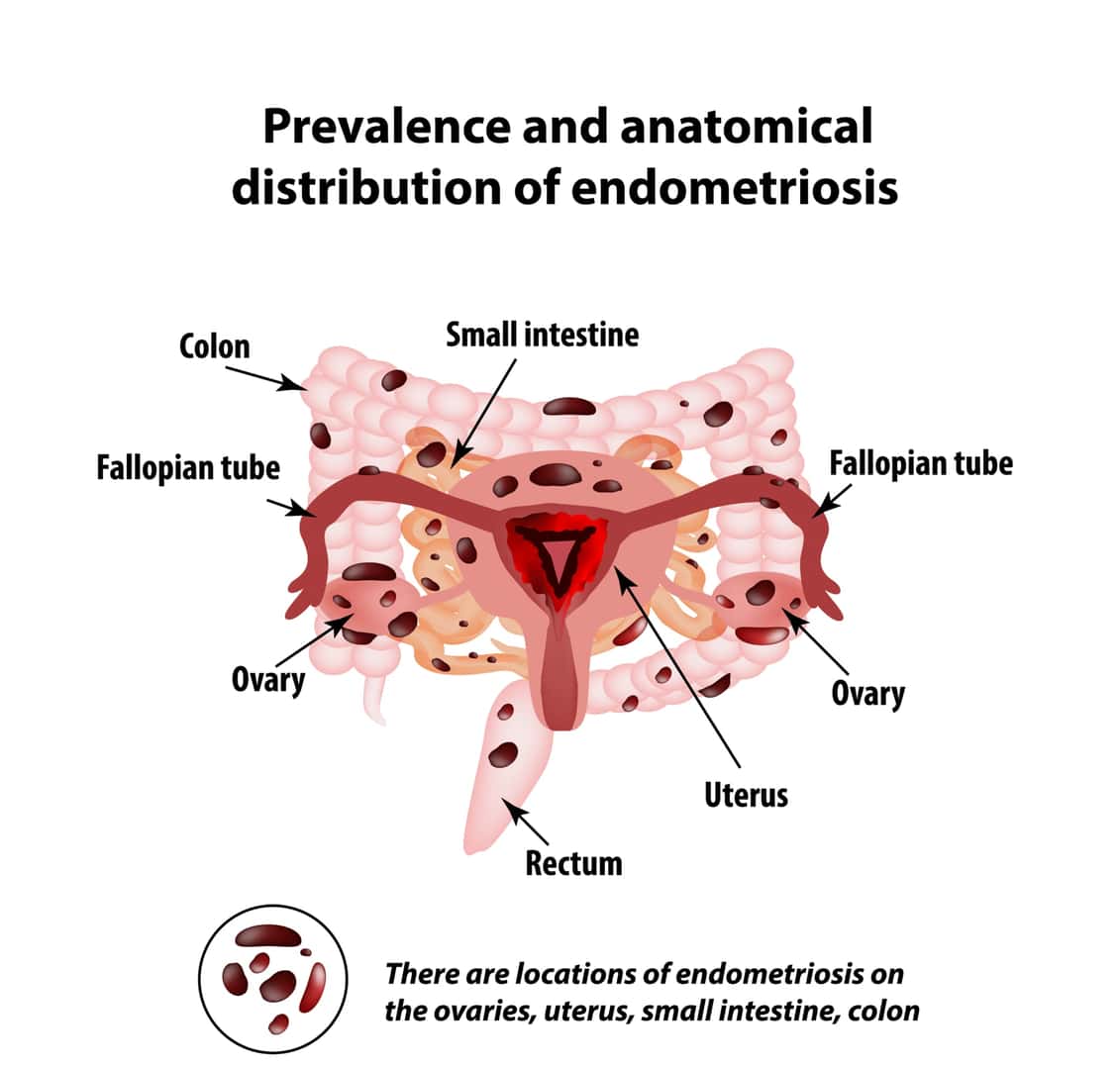
子宮内膜症(しきゅうないまくしょう)とは、子宮の内膜に似た組織が、卵巣や卵管などの別の場所で増殖し始める疾患で、女性なら年齢を問わずかかる可能性があります。病変は通常、骨盤内に存在しますが、腸、横隔膜、胸腔内など複数の部位に発生することもあります。子宮内膜症は一般的な非悪性疾患ですが、異所性の子宮内膜組織とその結果として生じる炎症は、月経困難症、性交疼痛、慢性疼痛、不妊症の原因となります。症状は軽微なものから疼痛のため寝たきりに近い状態になるような重度の衰弱を伴うものまで様々です。子宮内膜症は長期にわたる疾患で、生活に大きな影響を与える可能性がありますが、治療法もあるので大きな心配は不要です。
子宮内膜症の症状
子宮内膜症の症状はさまざまです。また、症状の程度も様々で、ひどい女性もいれば、症状が出ない女性もいます。
子宮内膜症の主な症状は以下の通りです。
- 通常、生理中に悪化する下腹部や背中、骨盤の痛み
- 通常の活動ができなくなるほどの生理痛
- 性交時または性交後の痛み
- 生理中に排尿や排便するときの痛み
- 生理中の気分の悪さ、便秘、下痢、尿に血が混じるなどの症状
- 妊娠しにくい
- 生理出血が多くなる
子宮内膜症に伴う月経困難症は、通常、月経の1~2日前に始まり、月経中も持続し、その後も数日間続くことがある骨盤の痛みです。
女性によっては、子宮内膜症が生活に大きな影響を与え、時にはうつ状態になることもあります。子宮内膜症の症状があり、特に生活に大きな影響を与えている場合は、医療機関を受診しましょう。
子宮内膜症の原因
子宮内膜症は、異所性の子宮内膜細胞が着床し、成長し、炎症反応を引き起こすことで発症します。
子宮内膜症の原因は不明ですが、以下のようないくつかの説が指摘されています。
- 遺伝
- 子宮内膜症は家族内で発症する傾向があります。
- 逆行性月経
- 子宮内膜細胞は月経時に卵管を通って腹膜腔に逆流します。しかし、最大で90%の女性に逆行性月経が見られますが、ほとんどの女性は子宮内膜症を発症しないことから、さらなる要因が関与していると考えられています。逆行性月経にさらされていない初潮前の少女に子宮内膜症が存在するということは、子宮内膜症の病因に関する逆行性月経説に疑問を投げかけています。
- 免疫系の異常
- 病気や感染症に対する身体の自然な防御機能である免疫システムの問題
- 血液やリンパを介して移動
- 子宮内膜の細胞が、血流やリンパ系(免疫系を構成する一連の管や腺)を通って体内に広がる
しかし、これらの説はいずれも子宮内膜症の原因を完全には説明していませんので、子宮内膜症の原因は、さまざまな要因が重なっていると考えられます。
子宮内膜症になる確率
世界の生殖年齢女性の約10%に子宮内膜症があると考えられています。子宮内膜症の有病率を正確に知ることは、無症状の女性がいること、症状のある女性は多様で非特異的な症状を示すことがあること、確定診断には一般的に手術が必要であることから、難しいと考えます。
卵管結紮術を受けた無症候性の女性を対象とした研究では、子宮内膜症の有病率は1~7%であったと報告されています。また、良性疾患のために腹腔鏡下または腹腔鏡下子宮摘出術を受けた女性では、15%の女性が子宮内膜症と診断されました。
子宮内膜症は、生殖器管に異常のある女性の最大40%、不妊症の女性の最大50%、骨盤痛のある女性の最大70%で報告されていて、有症状の場合は子宮内膜症の有病率も高くなっています。
子宮内膜症の診断
子宮内膜症の診断は難しい場合があります。症状は非常に多様であり、他の多くの疾患が同様の症状を引き起こす可能性があるからです。子宮内膜症と思われる場合は、治療を勧められることもあります。こういう治療の仕方を診断的治療といいますが、この治療が効果があればその疾患である確率が高まる、という事で治療することをいいます。ホルモン治療で効果が得られない場合は、超音波スキャンや腹腔鏡検査などの詳しい検査を受けることになります。
腹腔鏡検査では、外科医がおなかの小さな切り口から細い管を入れて、子宮内膜症の組織があるかどうかを確認します。子宮内膜症であることを確認するには、外科的にお腹の中を直接観察する方法しかありません。
子宮内膜症の治療法
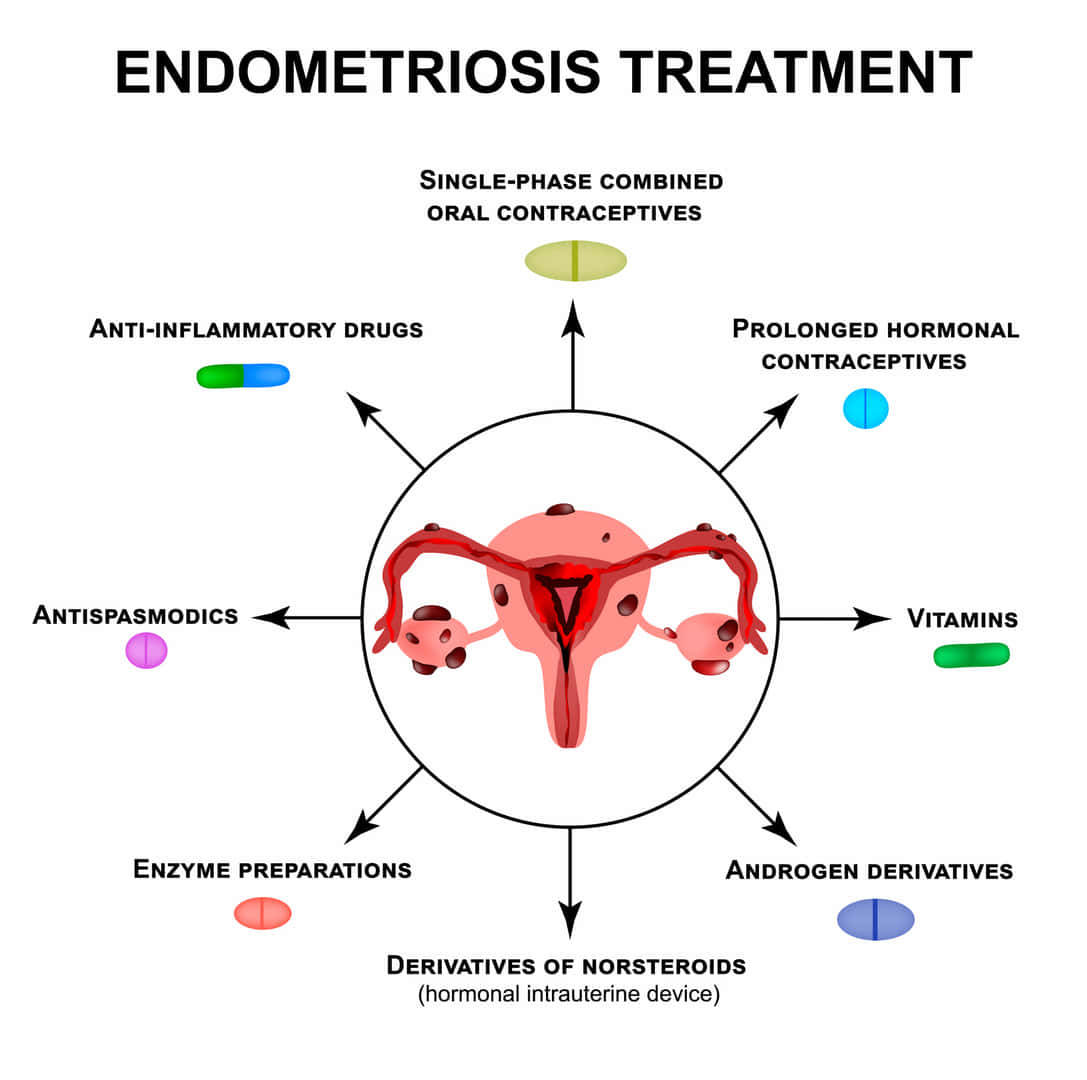
子宮内膜症の根治的治療法は現在のところありませんが、症状を和らげる治療法はあります。治療法には以下のものがあります。
- 鎮痛剤
- イブプロフェン、アセトアミノフェンなど
- ホルモン薬と避妊薬
- 子宮内膜症はエストロゲンにさらされることで悪化しますので、複合ピル、避妊パッチ、ゴナドトロフィン放出ホルモン(GnRH)アナログと呼ばれる薬などで抗エストロゲン療法をします。
- 異所性子宮内膜の組織を切除する手術
- 子宮内膜症に罹患した臓器の一部または全部を摘出する手術(子宮摘出手術など)
選択肢については、主治医と相談しましょう。場合によっては、すぐに治療を開始せず、症状が自然に改善するかどうかを確認するよう提案されることもあります。
子宮内膜症の合併症
子宮内膜症の女性は、時に様々な合併症を引き起こすことがあります。
子宮内膜症の主な合併症の1つに、妊娠しにくい、あるいは全く妊娠できない(不妊症)があります。子宮内膜症の組織を除去する手術は、妊娠の可能性を高めるのに役立ちますが、治療後に妊娠できるという保証はありません。また、子宮内膜症の手術は、感染症や出血、患部の損傷など、さらなる問題を引き起こすこともあります。
不妊症
子宮内膜症が不妊症の原因となることがあります。卵管や卵巣の損傷が原因であると考えられています。しかし、すべての子宮内膜症の女性が問題を抱えるわけではなく、殆どの女性が最終的には治療なしで妊娠することができます。
薬物療法で不妊症が改善することはありません。子宮内膜症組織の目に見える斑点を除去する手術が有効な場合もありますが、これで妊娠できるという保証はありません。妊娠が困難な場合は、体外受精(IVF)などの不妊治療が選択肢となる場合があります。しかし、中等度から重度の子宮内膜症の女性は、体外受精で妊娠する可能性が通常よりも低くなる傾向があります。
癒着
癒着とは、子宮内膜症組織が臓器同士を結合してしまうことを言います。例えば子宮と腸管を癒着してしまうと腸管の動きが悪くなり、腸の内容物の通過障害を起こしたりします。手術で治療できますが、将来的に子宮内膜症が再発して癒着も再発することもあります。
卵巣嚢腫
卵巣嚢腫とは、卵巣にできた液体の入った嚢腫で、時に非常に大きくなり、痛みを伴うことがあります。子宮内膜症組織が卵巣の中や近くにある場合に発生する可能性があります。手術で治療できますが、将来的に子宮内膜症が再発した場合、卵巣嚢腫も再発する可能性があります。
手術による合併症
他の手術と同様に、子宮内膜症の手術にも合併症のリスクがあります。一般的な合併症は通常、重篤なものではなく、以下のようなものがあります。
- 傷口の感染
- 少量の出血
- 子宮、膀胱、腸に誤って穴が開いてしまうなど、臓器の損傷
- 腹腔内出血
- 足の血栓(深部静脈血栓症)や肺の血栓(肺塞栓症)
手術を受ける前に、手術の利点と考えられるリスクについて、担当医から説明を受けましょう。
隣接臓器(膀胱や腸)の問題
膀胱や腸に影響を及ぼす子宮内膜症は治療が難しく、大規模な手術が必要になる場合があります。
膀胱の子宮内膜症に対する手術では、膀胱の一部を切り取ることがあります。手術後の数日間は、膀胱に尿道カテーテルと呼ばれる管を入れて、おしっこをしやすくすることがあります。場合によっては、おなかに開けた小さな穴に取り付けた袋におしっこをする必要があるかもしれません。これはウロストミーと呼ばれるもので、通常は一時的なものです。
腸管内部の子宮内膜症の治療では、腸の一部を切除することがあります。腸が治癒するまでの間、手術したばかりの腸を休める必要があるため、一時的に人工肛門を造設する必要があることもあります。これは、おなかに開けた穴から直接、老廃物を袋に回収するものです。
この記事の著者:仲田洋美医師
医籍登録番号 第371210号
日本内科学会 総合内科専門医 第7900号
日本臨床腫瘍学会 がん薬物療法専門医 第1000001号
臨床遺伝専門医制度委員会認定 臨床遺伝専門医 第755号






