目次
体外受精|必要な理由・リスク・スケジュールなどご紹介
体外受精(IVF)は、不妊や遺伝的な問題を予防し、妊娠を助けるために用いられる生殖補助技術です。体外受精は、生殖補助技術の中でも最も効果的な方法です。体外受精は、日本ではカップル自身の卵子と精子を使って行われます。
体外受精では、卵巣から成熟した卵を採取し、実験室で精子と受精させます。その後、受精胚を子宮に移植します。体外受精の1サイルには、約3週間かかります。時にはこれらのステップが胚の凍結保存、凍結胚融解などの異なる部分に分割されます。
体外受精で健康な赤ちゃんを授かる可能性は、年齢や不妊の原因など、さまざまな要因によって異なります。また、体外受精は時間と費用がかかり、侵襲的な治療方法でもあります。
体外受精が行われる理由
体外受精(IVF)は、不妊症や遺伝的問題に対する治療法です。体外受精が不妊症の治療のために行われる場合、卵管の通過性などに問題がないようでしたら、体外受精を試みる前に、卵子の産生を増加させる排卵誘発剤や子宮内人工授精(排卵期近くに精子を直接子宮内に入れる方法)など、より侵襲性の低い治療法を試すことができるかもしれません。
体外受精は、40歳以上の女性の不妊症に対しては主要な治療法となっています。また、例えば、ご本人またはパートナーに以下のような疾患がある場合、体外受精が選択されることがあります。
- 卵管の損傷や閉塞
- 卵管の損傷や閉塞があると、卵子の受精や胚の子宮への移動が困難になります。
- 排卵障害
- 排卵の頻度が低かったり、排卵がなかったりすると、受精可能な卵が少なくなります。。
- 子宮内膜症
- 子宮内膜症は、子宮の内膜に類似した組織が子宮外に移植されて増殖することで発生し、多くの場合、卵巣、子宮、卵管の機能に影響を与えます。
- 子宮筋腫
- 子宮筋腫は、子宮に発生する良性の腫瘍です。30代、40代の女性に多く見られます。子宮筋腫は、受精卵の着床を阻害する可能性があります。
- 過去に卵管切除を行った
- 卵管結紮術は、卵管を切断または閉塞して妊娠を恒久的に防止する不妊手術の一種です。卵管結紮後に妊娠を希望する場合は、体外受精が卵管結紮術解除手術の代替手段となる場合があります。
- 精子の産生または機能の低下
- 精子の濃度が平均以下であったり、精子の動きが弱かったり(運動性の低下)、精子の大きさや形状に異常があったりすると、精子が卵子と受精することが難しくなります。精液の異常が認められた場合には、不妊症の専門医を受診して、改善可能な問題や健康上の問題があるかどうかを確認する必要があるかもしれません。
- 遺伝性疾患
- 遺伝性疾患がある場合、体外受精を伴う着床前遺伝子検査を受けることができます(学会が定めるガイドラインがあります)。卵子を採取して受精させた後、特定の遺伝子の問題をスクリーニングし、問題のない胚が子宮に移植されることで、遺伝性疾患を防ぎます。
- 癌などの治療のために失われる妊孕性を保持
- 放射線治療や化学療法など、生殖能力に悪影響を及ぼす可能性のあるがん治療を開始しようとしている場合、生殖能力を維持するための体外受精が選択肢となることがあります。女性の場合は卵巣から卵子を採取し、未受精の状態で凍結して後で使用することも、卵子を受精させて受精胚として凍結して将来使用することもどちらも可能です。
- 卵巣予備能検査
- 卵子の量と質を調べるために、月経周期の最初の数日間に、血液中の卵胞刺激ホルモン(FSH)、エストラジオール(エストロゲン)、抗ミュラーホルモンAMHの濃度を検査します。卵巣予備能検査は卵巣の超音波検査と一緒に行われることが多く、排卵誘発剤に対する卵巣の反応を予測するのに役立ちます。
- 精液分析
- 体外受精治療サイクルの開始直前に精液分析を行います。
- 感染症スクリーニング
- HIVなどの感染症のスクリーニングを受けます。
- 子宮検査
- 体外受精を開始する前に、医師が子宮内膜の状態を調べます。これには、子宮頸管から子宮内に液体を注入するして行うソノヒステログラフィーや、子宮腔みるための超音波検査が含まれます。また、子宮鏡検査(薄くて柔軟性のある内視鏡を膣と子宮頸部から子宮内に挿入する検査)が行われる場合もあります。
- 多胎妊娠
- 体外受精では、複数の胚が子宮に移植された場合、多胎妊娠のリスクが高まります。複数の胎児を持つ妊娠は、1つの胎児を持つ妊娠よりも早期分娩や低体重児出産のリスクが高くなります。
- 早産と低体重児出産
- 体外受精は赤ちゃんが早く生まれたり、低体重で生まれたりするリスクをわずかに高めます。(特に新鮮胚移植)
- 卵巣過剰刺激症候群(Ovarian hyperstimulation syndrome)
- 排卵誘発のためにヒト絨毛性ゴナドトロピン(HCG)などの排卵誘発剤を注射すると、卵巣が腫れて痛む卵巣過剰刺激症候群を引き起こすことがあります。症状は通常1週間続き、軽い腹痛、腹部膨満感、吐き気、嘔吐、下痢などがあります。ただし、妊娠した場合は、症状が数週間続くことがあります。まれに、急激な体重増加や息切れを引き起こす、より重篤な卵巣過剰刺激症候群を発症することがあります。
- 流産
- 新鮮胚を用いた体外受精で妊娠した女性の流産率は、自然妊娠した女性の流産率(約20%)とほぼ同じですが、母体の年齢が高くなるにつれて流産率は高くなります。
- 卵子採取のさいの合併症
- 卵を採取するために吸引針を使用すると、出血、感染、または腸、膀胱、血管の損傷を引き起こす可能性があります。また、鎮静剤や全身麻酔を使用した場合にもリスクがあります。
- 子宮外妊娠
- 体外受精を行った女性の約2~5%が子宮外妊娠となります。これは、受精卵が子宮外(通常は卵管内)に着床することです。受精卵は子宮の外では生きられないため、妊娠を継続する方法がありません。
- 先天性異常
- 母親の年齢は、妊娠方法に関係なく先天性異常(特に染色体異常、トリソミー)を発症させる主なリスク要因となります。体外受精で妊娠した赤ちゃんが、特定の先天性障害のリスクを高める可能性があるかどうかについては、さらなる研究が必要です。
- ストレス
- 体外受精は、経済的にも肉体的にも精神的にも負担がかかります。日本の不妊治療の現場では患者さんたちへのカウンセリングが殆ど行われておらず、後手後手になっている印象を受けます。また、体外受精は妊娠の手段の一つなのですが、体外受精を頑張ってきた女性たちは妊娠がゴールになっていて、その後のつわりや妊娠の経過がつらくて耐え難いということも時々見受けます。妊娠はゴールではなく、出産もゴールではなく、ただの通過点であることを理解しましょう。
- 胚は何個移植されますか?
- 移植する胚の数は、通常、年齢と採卵された卵の数に基づいて決定されます。高齢の女性では着床率が低いため、2個移植されることがあります。
- 余った胚はどうするのですか?
- 余剰胚は、将来の使用のために数年間凍結して保存することができます。すべての胚が凍結・融解プロセスに耐えられるわけではありませんが、ほとんどの胚は耐えられます。また、使用しなかった胚はもうお子さんがこれ以上必要ないと思ったときには廃棄することもできます。
- 卵巣を刺激するための薬
- 卵巣を刺激するために、卵胞刺激ホルモン(FSH)、黄体形成ホルモン(LH)、またはその両方を含む注射薬を投与することがあります。これらの薬は、一度に複数の卵子の発育を促します。
卵子の成熟を促す薬 卵胞が採卵可能な状態になったら(通常は8~14日後)、ヒト絨毛性ゴナドトロピン(HCG)など、卵子の成熟を助ける薬を服用します。 - 早期排卵を防ぐための薬
- 成長した卵子がすぐに放出されてしまうのを防ぎます。
- 子宮内膜を準備するための薬
- 採卵日または胚移植時に、子宮内膜を着床しやすい状態にするためにプロゲステロン製剤の服用を勧めることがあります。
- 経膣超音波検査
- 卵胞の発育を観察するための卵巣を超音波画像検査で確認します。卵胞は卵子が成熟するための液体で満たされているので黒く抜けて見えます。
- 血液検査
- 卵巣刺激薬に対する反応を測定するためのに血液検査をします。通常、卵胞の発育に伴いエストロゲンレベルが上昇し、プロゲステロンレベルは排卵後まで低いままです。
- 発育している卵胞の数が十分でない
- 早発排卵
- 卵胞数が多すぎて、卵巣過剰刺激症候群のリスクがある。
- その他
- 従来の人工授精(ふりかけ法)
- 精液から精子を分離した後、一定の時間をかけて培養液中に自力であがってきた元気な精子を選別し、卵子1個に対して10万個になるようにかけます(ふりかけ法)。この方法では、健康な精子と成熟した卵子を混合し、一晩培養します。
- 卵細胞質内精子注入法(ICSI)
- 顕微授精では、健康な精子1個をそれぞれの成熟卵に直接注入します。顕微授精は、精液の質や数に問題がある場合や、以前の体外受精サイクルで受精がうまくいかなかった場合によく行われます。
体外受精の前にする検査
各不妊治療クリニックの成功率は、さまざまな要因に左右されます。たとえば、そのクリニックに不妊治療に訪れる患者さんの年齢や医学的な問題、クリニックの治療対象者や治療方法など、さまざまな要因が考えられます。たとえば20代の女性しか対象にしない、などという条件を付けているクリニックであれば当然成功率は高いでしょう。
関連記事:
また、ご自身の卵子とパートナーの精子を用いた体外受精を開始する前には、以下のような様々な検査を受ける必要があります。
体外受精のリスク
体外受精には以下のようなリスクがあります。
体外受精の前に知っておきたいこと

体外受精を始める前に、知っておきたいことを以下にあげておきましょう。
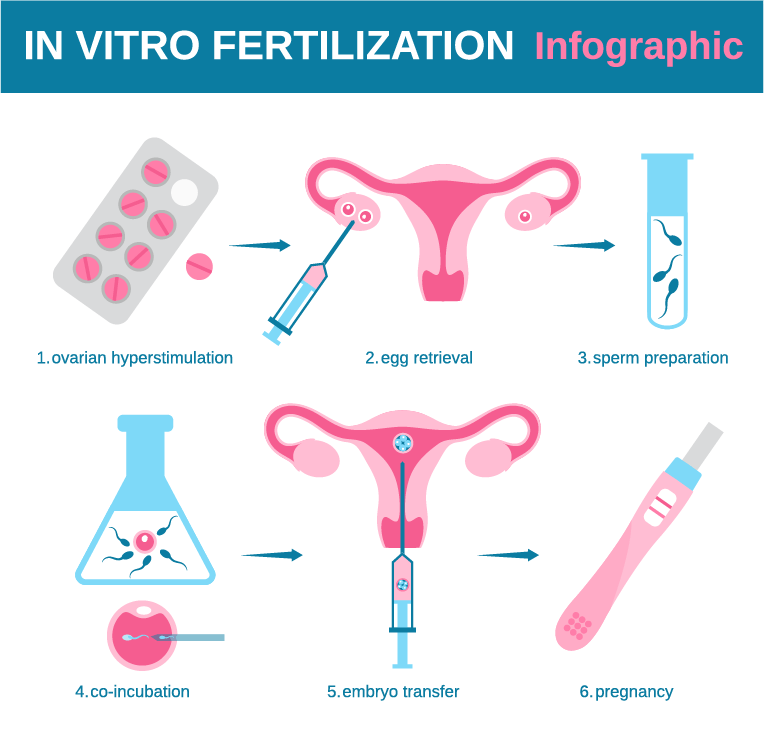
体外受精のスケジュール
体外受精には、卵巣刺激、採卵、精子採取、受精、胚移植といういくつかのステップがあります。体外受精の1サイクルは、約2~3週間かかります。複数のサイクルが必要な場合もあります。
排卵誘発
体外受精(IVF)サイクルではまずは、合成ホルモンを用いて卵巣を刺激し、通常では毎月発育する卵は1個ですが、複数の卵を一度に発育させることから始まります。複数の卵子が必要なのは、一部の卵子しか受精しなかったり、受精後に正常に発育しなかったりするからです。
排卵誘発には以下のような薬が使用されることがあります。
どの薬をいつ使用するかしないかは、主治医が検査などもしながら一緒に考えてくれるでしょう。
採卵できる状態か確かめる
通常、採卵の準備が整うまでには、1~2週間の卵巣刺激が必要となります。卵子が採取できる状態になったかどうかを判断するために、以下のような検査を受けることがあります。
採卵ができない場合
体外受精(IVF)は、以下のような理由で採卵前に中止しなければならない場合があります。
体外受精のサイクルが中断された場合は次回の体外受精のサイクルでより良い結果を得るために、薬の種類や量の変更がなされる可能性があります。
採卵
採卵は、最終hCGの注射後36時間で行います。
採卵時には、鎮静剤と鎮痛剤が投与されます。
経膣超音波吸引法が通常の採卵方法です。超音波プローブを膣内に挿入し、卵胞を確認します。その後、超音波ガイド下に細い針を挿入し、膣を通って卵胞の中に入り、卵子を回収します。経膣超音波検査で卵巣に到達できない場合は、腹部超音波検査で針を誘導することもあります。
複数の卵子を約20分で取り出すことができます。採卵後は、ひくひくする感じや、お腹が張る感じ、圧迫される感じがあることがあります。
成熟した卵は栄養のある液体(培養液)に入れて培養します。健康で成熟していると思われる卵は、精子と混ぜ合わせて胚の作成を試みます。ただし、すべての卵子が受精するとは限りません。
精子の採取
採卵日の朝、パートナーの精液サンプルを提出する必要があります。通常、精液サンプルは自慰行為によって採取されます。また、精巣吸引法(針や手術で精巣から直接精子を採取する方法)などの方法が必要な場合もあります。精子は実験室で精液から分離されます。
受精
受精は、2つの一般的な方法で試みることができます。
アシストハッチ
受精から約5〜6日後、胚は周囲の膜(透明帯)から「ハッチ(孵化)」し、子宮内膜に着床することができます。高齢の方や、何度も体外受精に失敗している方は、透明帯が硬くなっていて着床が難しくなっている可能性があり、アシストハッチングが必要になるかもしれません。アシストハッチングとは、移植の直前に透明帯に穴を開け、胚が孵化して着床するのを助ける方法です。アシストハッチは、凍結卵子や凍結胚にも有効です。凍結する過程で透明帯が硬化すると言われています。
着床前遺伝子検査
胚をインキュベーター(培養器)内で成長させ、少量のサンプルを取り出して、特定の遺伝病や染色体の数に異常があるかどうかを検査できる段階になる受精後5〜6日に行います。罹患した遺伝子や染色体異常のない胚を子宮に移植することができます。着床前遺伝子検査は、親が遺伝子の問題を受け継ぐ可能性を減らすことはできますが、リスクを排除することはできません。その段階の後で染色体の不分離が起こり、染色体異常となる可能性もあるアkらです。出生前検査が推奨される場合もあります。
胚移植
胚移植は通常は採卵の2~5日後に行われます。
軽い鎮静剤が投与されることもあります。通常は痛みを伴わない方法です。医師がカテーテルと呼ばれる細長い柔軟性のある管を膣内に挿入し、子宮頸部から子宮内に挿入します。カテーテルの先端には、少量の液体に浮かんだ1つまたは複数の胚が入った注射器が取り付けられていて。医師が胚を子宮内に押し込みます。成功すれば、胚は採卵から約6~10日後に子宮内に着床します。
手術後
胚移植後は、通常の日常生活を送ることができます。ただし、卵巣が大きくなっている可能性がありますので、激しい活動は避けましょう。
胚移植の前に子宮頸部を綿棒で擦るため術後すぐに少量の透明または血性の液体が出る、高いエストロゲンレベルによる乳房がはる、下腹部が張っている感じがする、便秘などの症状が現れる場合もあります。胚移植後に中等度または重度の痛みが生じた場合は、感染症、卵巣のねじれ(卵巣捻転)、重度の卵巣過剰刺激症候群などの合併症がないかどうかをチェックする必要があるため、医師に連絡してください。
胚移植の結果の確認
採卵から約12日~2週間後に、医師が採血検査を行い、妊娠しているかどうかを確認します。
妊娠していない場合は、プロゲステロンの服用を中止し、1週間以内に生理が来る可能性があります。生理が来なかったり、異常な出血があったりした場合は、医師に連絡してください。
この記事の著者:仲田洋美医師
医籍登録番号 第371210号
日本内科学会 総合内科専門医 第7900号
日本臨床腫瘍学会 がん薬物療法専門医 第1000001号
臨床遺伝専門医制度委員会認定 臨床遺伝専門医 第755号









