目次
この記事では、性腺刺激ホルモン放出ホルモン(GnRH)の基本的な機能、その女性ホルモンへの影響、更年期障害における役割について詳細に解説します。GnRHがどのようにして卵巣のホルモン分泌を調節し、更年期障害の症状にどのように関連しているかに焦点を当て、最新の研究成果と治療法についても紹介します。
第1章: 性腺刺激ホルモン放出ホルモン(GnRH)の概要
GnRHの基本機能と構造
GnRH(Gonadotropin-Releasing Hormone)は、性腺刺激ホルモン放出ホルモンとも呼ばれ、視床下部で産生されるデカペプチド(10個のアミノ酸からなるペプチド)です[15][16]. このホルモンは、脳下垂体前葉に作用し、性腺刺激ホルモンである卵胞刺激ホルモン(FSH)と黄体化ホルモン(LH)の合成と分泌を促進します[10][11].
● 構造
GnRHは、10個のアミノ酸から構成される小さなペプチドホルモンであり、その配列は特定の生物種によってわずかに異なることがありますが、基本的な機能は同じです[16]. GnRHの構造は、その生物学的活性において重要であり、デカペプチド構造の改変によって、GnRHアゴニストやアンタゴニストといった薬物が開発されています[15].
● 生体内での役割
GnRHは、性成熟、性周期、および生殖機能の調節において中心的な役割を果たします[10]. GnRHは律動的に分泌され、そのリズムは思春期の発来や性成熟を起こし、正常な性周期を形成するのに非常に重要です[10]. また、GnRHは性行動の促進にも関与することが知られています[14].
● 女性ホルモンの分泌調節メカニズム
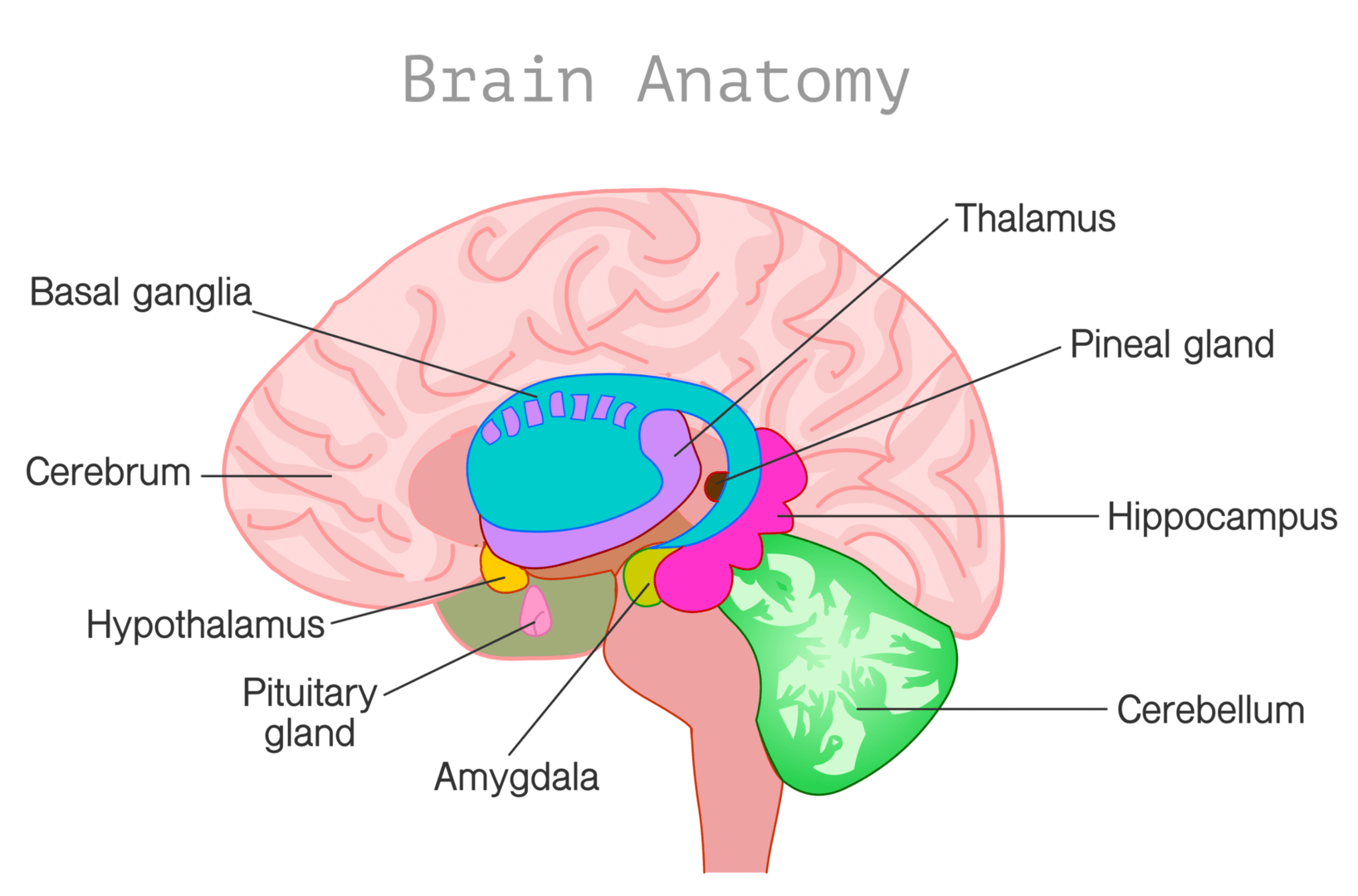
脳下垂体はこの絵だと薄いピンクの垂れ下がっている部分、視床下部はその上の黄色い部分になります。
女性ホルモンの分泌は、視床下部-下垂体-卵巣のフィードバック機構によって調節されます[9]. GnRHは視床下部から分泌され、下垂体に作用してFSHとLHの分泌を促します[10]. FSHは卵巣に作用し、卵胞の成熟を促進し、エストロゲンの産生を引き起こします[9]. LHは排卵を促し、黄体化を引き起こします[9]. 卵巣から分泌されたエストロゲンは、視床下部にフィードバックしてGnRHの分泌を調節し、月経周期を形成します[9].
このフィードバック機構は、エストロゲンの濃度が上昇すると視床下部や下垂体に抑制をかけ、FSHとLHの分泌を抑制するネガティブフィードバックと、エストロゲンの濃度が低下するとFSHとLHの分泌を促進するポジティブフィードバックの両方を含みます[2][3]. このようにして、女性ホルモンの分泌は精密に調節され、生殖機能が維持されます.
- 参考文献・出典
-
[2] www.hospital.iwata.shizuoka.jp/medicine/012/
[3] www.seirino-mikata.jp/knowledge/hormone/
[9] www.jaog.or.jp/lecture/7-%E6%9C%88%E7%B5%8C%E5%91%A8%E6%9C%9F%E3%81%A8%E5%A5%B3%E6%80%A7%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E3%81%AE%E3%83%A1%E3%82%AB%E3%83%8B%E3%82%BA%E3%83%A0/
[10] www.genken.nagasaki-u.ac.jp/genetech/genkenbunshi/pdf/H25.7.17.pdf
[14] www.jstage.jst.go.jp/article/suisan/75/5/75_5_856/_pdf
[15] ja.wikipedia.org/wiki/%E6%80%A7%E8%85%BA%E5%88%BA%E6%BF%80%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E6%94%BE%E5%87%BA%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3
[16] www.jstage.jst.go.jp/article/nl2001jsce/2007/126/2007_126_126_2/_pdf/-char/ja
GnRHの生理学的影響
● 更年期障害とは
更年期障害は、女性が閉経を迎える前後の期間に起こる一連の身体的および精神的な症状のことを指します。この時期は、女性ホルモンであるエストロゲンの分泌量が急激に減少し、体内のホルモンバランスが崩れることが主な原因とされています[1][2][4][5][6]。
● 主な症状
更年期障害には多岐にわたる症状がありますが、代表的なものには以下のようなものがあります[1][2][3][4][5][6][11][12][15][19]。
– 血管運動神経系の症状: ホットフラッシュ(ほてり・のぼせ)、動悸・息切れ、寝汗・発汗、むくみ
– 精神神経系の症状: 頭痛、めまい、不眠、不安感、イライラ感、うつ
– 皮膚・分泌系の症状: のどの渇き、ドライアイ
– 消化器系の症状: 吐き気、下痢・便秘、胃もたれ・胸やけ
– 運動器官系の症状: 肩こり・腰痛・背中の痛み、関節痛、しびれ、手指の痛み・しびれ・変形
– 泌尿器・生殖器系の症状: 月経異常、尿失禁、性交痛
● 原因
更年期障害の原因は、主に以下の要因によるものです[1][2][4][5][6][12][15][19]。
– 女性ホルモンの減少: エストロゲンの分泌量が減少することで、自律神経の調節がうまくいかなくなり、さまざまな症状が現れます。
– ホルモンのバランスの変動: エストロゲンとプロゲステロンのバランスが崩れることで、身体的な変化が起こります。
– 心理的・社会的要因: ストレスや性格、家庭や職場の環境などが複合的に影響します。
● GnRHのレベル変動が更年期障害に与える影響
GnRH(性腺刺激ホルモン放出ホルモン)は、下垂体に作用して性腺刺激ホルモンであるFSH(卵胞刺激ホルモン)とLH(黄体形成ホルモン)の分泌を促します。更年期になると卵巣の機能が低下し、FSHに対する感受性が低下するため、血中のFSHレベルは徐々に上昇します[17]。このホルモンの変動は、エストロゲンの減少と関連しており、のぼせや発汗などの更年期症状を引き起こす原因となります。また、GnRHアナログ製剤を使用することで、一時的に閉経状態を作り出し、更年期症状の治療に利用されることがあります[16][18]。
以上の情報から、更年期障害は女性ホルモンの減少とホルモンバランスの変動が主な原因であり、GnRHのレベル変動も更年期症状に影響を与えることが分かります。
- 参考文献・出典
-
[1] www.nhk.or.jp/kenko/special/f-kounenki/sp_1.html
[2] ko-nenkilab.jp/menopause/about05.html
[3] ko-nenkilab.jp/symptom/
[4] www.kondo-sanfujinka.com/menopause/
[5] www.nhk.or.jp/kenko/atc_438.html
[6] www.saiseikai.or.jp/medical/disease/menopausal_disorder/
[7] www.adachi-hospital.com/menopause/
[8] www.jstage.jst.go.jp/article/jspog/27/2/27_149/_pdf/-char/en
[9] www.hospital.iwata.shizuoka.jp/medicine/012/
[10] www.urol.or.jp/lib/files/other/guideline/44_loh.pdf
[11] www.hisamitsu.co.jp/hrt/about/symptoms/
[12] www.mochida.co.jp/woman/disease/menopause/
[13] www.daiichisankyo-hc.co.jp/health/selfcare/femalehormones_for100/05.html
[14] annex.chayamachi.net/femalefunction/
[15] www.daiichisankyo-hc.co.jp/health/symptom/30_kounenki/
[16] www.jaog.or.jp/lecture/5-%E3%82%84%E3%81%A3%E3%81%A6%E3%81%84%E3%82%8B%E3%81%91%E3%81%A9%E6%9B%B8%E3%81%8B%E3%82%8C%E3%81%A6%E3%81%84%E3%81%AA%E3%81%84%E9%96%89%E7%B5%8C%E5%89%8D%E6%9C%9F%E3%81%AE%E4%B8%8D%E6%AD%A3%E5%AD%90/
[17] www.jstage.jst.go.jp/article/pjmj/49/4/49_431/_pdf
[18] www.kao.com/jp/femcarelab/qa/ans05/
[19] w-health.jp/climacterium_alarm/about_climacterium/
第2章: 更年期障害とGnRH
更年期障害の原因と症状
GnRH(性腺刺激ホルモン放出ホルモン)アゴニストおよびアンタゴニストは、更年期障害の薬物療法において重要な役割を果たします。これらの薬剤は、主に女性ホルモンの分泌を調節することにより、更年期障害の症状を緩和するために使用されます。
● GnRHアゴニストの役割
GnRHアゴニストは、性腺刺激ホルモン放出ホルモンのアナログであり、下垂体に作用して性腺刺激ホルモン(FSHおよびLH)の過剰な分泌を抑制します。この過程は、最終的に卵巣からのエストロゲン分泌を減少させ、閉経に似た状態を作り出します。GnRHアゴニストは、エストロゲン依存性疾患である子宮内膜症の症状緩和や病変の縮小に有用であるとされています[10]。しかし、GnRHアゴニストによる治療では、閉経と似た状態になるため、急激な更年期症状などの副作用があります[9]。また、長期にわたる使用では、骨粗しょう症が生じる可能性があるため、連続して投与できる期間は原則6ヵ月間とされています[9]。
● GnRHアンタゴニストの役割
GnRHアンタゴニストは、GnRHアゴニストとは異なり、GnRH受容体に直接結合してその活性を阻害し、下垂体からのFSHおよびLHの分泌を迅速に抑制します。これにより、卵巣からのエストロゲン分泌が減少し、更年期障害の症状を緩和することができます。GnRHアンタゴニストは、GnRHアゴニストと比較して、病変が一時的に大きくなったりすることなく、出血も比較的起きにくいとされています[5]。ただし、GnRHアンタゴニストの使用による副作用として、ほてり、頭重感、めまい、肩こり、外陰部そう痒感、腟乾燥、腟炎、リビドー減退等などの更年期症状が報告されています[8]。
● 総合的な治療アプローチ
更年期障害の治療においては、GnRHアゴニストおよびアンタゴニストの使用が有効な選択肢となり得ますが、これらの薬剤による副作用や潜在的なリスクを考慮する必要があります。治療の選択は、患者の症状の重さ、副作用への耐性、および個々の健康状態に基づいて慎重に行われるべきです。また、GnRHアゴニストおよびアンタゴニストの使用は、医師の監督のもとで行われることが重要です。
GnRHと更年期障害治療
GnRH(ゴナドトロピン放出ホルモン)は、視床下部で生成され、下垂体前葉に作用してゴナドトロピン(LHとFSH)の分泌を促進するホルモンです。このホルモンの作用を利用して、不妊治療や特定のホルモン依存性疾患の治療に応用されています[12]。
● 不妊治療におけるGnRHの利用
不妊治療において、GnRHアナログは排卵誘発のコントロールに使用されます。GnRHアゴニストは、初期にはゴナドトロピンの分泌を促進するフレアアップ効果を示し、その後、持続的な刺激により下垂体のGnRH受容体の数を減少させるダウンレギュレーションを引き起こし、ゴナドトロピン分泌を抑制します[2][13]。この効果により、体外受精などの生殖補助医療において、排卵をコントロールし、質の良い卵子を採卵するための時期を調節することが可能になります[7][12]。
GnRHアンタゴニストは、GnRHと競合してGnRH受容体に結合し、下垂体からのゴナドトロピン分泌を直接抑制することで、排卵を抑制します[2]。これにより、早発LHサージの予防に使用され、不妊治療におけるリスクを減らすための対策として利用されています[18]。
● GnRHアナログによるホルモン治療
GnRHアナログは、子宮内膜症や子宮筋腫などのホルモン依存性疾患の治療にも応用されています。これらの疾患はエストロゲンの作用で悪化するため、GnRHアナログによるホルモン治療は、エストロゲンの分泌を抑制し、病変の縮小効果を得ることができます[6][13][14]。GnRHアゴニストによる偽閉経療法は、卵巣機能を抑えて月経を止めることで、子宮筋腫や子宮内膜症に伴う症状の一時的な改善を図ることができますが、治療を中止すると症状は元に戻ることが多いです[10][14]。
GnRHアナログには、点鼻薬、皮下注射剤、経口剤などがあり、治療法や患者の状況に応じて選択されます[14][15]。ただし、副作用として更年期のような症状や、長期使用による骨粗しょう症のリスクがあるため、治療期間には制限があります[13][14]。
以上のように、GnRHアナログは不妊治療やホルモン依存性疾患の治療において重要な役割を果たしており、その使用は患者の状態や治療目的に応じて慎重に選択されています。
- 参考文献・出典
-
[1] www.mhlw.go.jp/content/000766912.pdf
[2] yamaguchi-endocrine.org/pdf/ishikawa_202207.pdf
[3] www.fuyukilc.or.jp/column/%E5%AD%90%E5%AE%AE%E7%AD%8B%E8%85%AB%E3%83%BB%E5%AD%90%E5%AE%AE%E5%86%85%E8%86%9C%E7%97%87%E3%81%AB%E5%AF%BE%E3%81%99%E3%82%8B%E5%81%BD%E9%96%89%E7%B5%8C%E7%99%82%E6%B3%95%E4%BA%8C%E3%81%A4%E3%81%AE/
[4] kiba-park.jp/column/c20-0430/
[5] www.jsrm.or.jp/public/funinsho_qa09.html
[6] www.tawada-ladies-clinic.jp/column/column06/
[7] www.tenderlovingcare.jp/word
[8] www.nobelpharma.co.jp/general/sknms/08/
[9] www.j-sfp.org/fertility/protection.html
[10] www.tampopo-org.com/%E6%B2%BB%E7%99%82%E3%81%AB%E9%96%A2%E3%81%99%E3%82%8B%E5%8F%82%E8%80%83%E8%B3%87%E6%96%99/%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E7%99%82%E6%B3%95%EF%BC%93/?mobile=1
[11] ameblo.jp/motokc/entry-12731192549.html
[12] kiba-park.jp/glossary/gnrh/
[13] www.cc.okayama-u.ac.jp/~funin/custom10.html
[14] uf-note.com/treatment/drug.html
[15] kamiyaclinic.com/faq-type/section10/
[16] medical.nikkeibp.co.jp/leaf/mem/pub/di/trend/202212/577305.html
[17] www.jstage.jst.go.jp/article/jjcs1979/21/6/21_6_1024/_pdf/-char/ja
[18] www.haramedical.or.jp/content/infertility/injection
[19] kaken.nii.ac.jp/ja/grant/KAKENHI-PROJECT-07671810/
[20] www.haramedical.or.jp/content/man/000164-2
第3章: GnRHの応用と治療
GnRHの医療への応用
## GnRHの医療への応用
GnRH(ゴナドトロピン放出ホルモン)は、視床下部で生成され、下垂体前葉に作用してゴナドトロピン(LHとFSH)の分泌を促進するホルモンです。このホルモンの作用を利用して、不妊治療や特定のホルモン依存性疾患の治療に応用されています[12]。
● 不妊治療におけるGnRHの利用
不妊治療において、GnRHアナログは排卵誘発のコントロールに使用されます。GnRHアゴニストは、初期にはゴナドトロピンの分泌を促進するフレアアップ効果を示し、その後、持続的な刺激により下垂体のGnRH受容体の数を減少させるダウンレギュレーションを引き起こし、ゴナドトロピン分泌を抑制します[2][13]。この効果により、体外受精などの生殖補助医療において、排卵をコントロールし、質の良い卵子を採卵するための時期を調節することが可能になります[7][12]。
GnRHアンタゴニストは、GnRHと競合してGnRH受容体に結合し、下垂体からのゴナドトロピン分泌を直接抑制することで、排卵を抑制します[2]。これにより、早発LHサージの予防に使用され、不妊治療におけるリスクを減らすための対策として利用されています[18]。
● GnRHアナログによるホルモン治療
GnRHアナログは、子宮内膜症や子宮筋腫などのホルモン依存性疾患の治療にも応用されています。これらの疾患はエストロゲンの作用で悪化するため、GnRHアナログによるホルモン治療は、エストロゲンの分泌を抑制し、病変の縮小効果を得ることができます[6][13][14]。GnRHアゴニストによる偽閉経療法は、卵巣機能を抑えて月経を止めることで、子宮筋腫や子宮内膜症に伴う症状の一時的な改善を図ることができますが、治療を中止すると症状は元に戻ることが多いです[10][14]。
GnRHアナログには、点鼻薬、皮下注射剤、経口剤などがあり、治療法や患者の状況に応じて選択されます[14][15]。ただし、副作用として更年期のような症状や、長期使用による骨粗しょう症のリスクがあるため、治療期間には制限があります[13][14]。
以上のように、GnRHアナログは不妊治療やホルモン依存性疾患の治療において重要な役割を果たしており、その使用は患者の状態や治療目的に応じて慎重に選択されています。
- 参考文献・出典
-
[1] www.mhlw.go.jp/content/000766912.pdf
[2] yamaguchi-endocrine.org/pdf/ishikawa_202207.pdf
[3] www.fuyukilc.or.jp/column/%E5%AD%90%E5%AE%AE%E7%AD%8B%E8%85%AB%E3%83%BB%E5%AD%90%E5%AE%AE%E5%86%85%E8%86%9C%E7%97%87%E3%81%AB%E5%AF%BE%E3%81%99%E3%82%8B%E5%81%BD%E9%96%89%E7%B5%8C%E7%99%82%E6%B3%95%E4%BA%8C%E3%81%A4%E3%81%AE/
[4] kiba-park.jp/column/c20-0430/
[5] www.jsrm.or.jp/public/funinsho_qa09.html
[6] www.tawada-ladies-clinic.jp/column/column06/
[7] www.tenderlovingcare.jp/word
[8] www.nobelpharma.co.jp/general/sknms/08/
[9] www.j-sfp.org/fertility/protection.html
[10] www.tampopo-org.com/%E6%B2%BB%E7%99%82%E3%81%AB%E9%96%A2%E3%81%99%E3%82%8B%E5%8F%82%E8%80%83%E8%B3%87%E6%96%99/%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E7%99%82%E6%B3%95%EF%BC%93/?mobile=1
[11] ameblo.jp/motokc/entry-12731192549.html
[12] kiba-park.jp/glossary/gnrh/
[13] www.cc.okayama-u.ac.jp/~funin/custom10.html
[14] uf-note.com/treatment/drug.html
[15] kamiyaclinic.com/faq-type/section10/
[16] medical.nikkeibp.co.jp/leaf/mem/pub/di/trend/202212/577305.html
[17] www.jstage.jst.go.jp/article/jjcs1979/21/6/21_6_1024/_pdf/-char/ja
[18] www.haramedical.or.jp/content/infertility/injection
[19] kaken.nii.ac.jp/ja/grant/KAKENHI-PROJECT-07671810/
[20] www.haramedical.or.jp/content/man/000164-2
最新の研究動向と将来展望
Gonadotropin-Releasing Hormone (GnRH)は、生殖機能を制御する重要なホルモンであり、その研究は生殖医療や内分泌学の分野で注目されています。最新の研究動向と将来展望について、以下にまとめます。
● 最新の研究動向
1. GnRHアナログの新たな応用
GnRHアナログは、子宮内膜症や前立腺がんなどの治療に広く用いられていますが、最近の研究では、これらのアナログが他の疾患にも有効である可能性が示唆されています。例えば、レルゴリクスというGnRHアンタゴニストが進行性前立腺がんの治療に新たな選択肢として注目されています[6][15][19]。また、GnRHアナログを用いた偽閉経療法が子宮筋腫や子宮内膜症の治療に有効であることが再確認されています[12][17]。
2. GnRHニューロンの研究進展
GnRHニューロンの機能や調節機構に関する研究が進んでいます。特に、キスペプチンというペプチドがGnRHニューロンを刺激し、生殖機能を調節する重要な役割を果たしていることが明らかになっています[18]。この発見は、生殖機能障害の新たな治療法の開発につながる可能性があります。
3. GnRHと心血管疾患
GnRH療法が心血管疾患のリスクに与える影響についての研究も進んでいます。特に、レルゴリクスの臨床試験では、従来の治療法と比較して心血管系イベントのリスクが低いことが示されています[6][19]。これは、GnRH療法の安全性に関する新たな知見として注目されています。
● 将来展望
1. 新規GnRHアナログの開発
GnRHアナログのさらなる改良や新規アナログの開発が進められています。これにより、副作用が少なく、より効果的な治療法が提供されることが期待されます。
2. 応用分野の拡大
GnRHアナログの応用分野が拡大していくことが予想されます。特に、生殖医療だけでなく、心血管疾患や代謝疾患など、他の疾患への応用が期待されています。
3. 個別化医療への応用
患者の遺伝的背景や疾患の特性に応じたGnRH療法の最適化が進むことで、より効果的で安全な個別化医療が実現されることが期待されます。
GnRHに関する研究は、生殖医療や内分泌学のみならず、広範な医学分野に影響を与える可能性を秘めています。今後も新たな発見や応用が期待されます。
- 参考文献・出典
-
[1] www.jstage.jst.go.jp/article/suisan/86/3/86_WA2736/_pdf/-char/ja
[2] yamaguchi-endocrine.org/pdf/ishikawa_202207.pdf
[3] www.twmu-obgy.com/medical/shikyu.html
[4] kaken.nii.ac.jp/ja/file/KAKENHI-PROJECT-17K08128/17K08128seika.pdf
[5] www.aori.u-tokyo.ac.jp/research/news/2024/20240306.html
[6] www.cancerit.jp/gann-kiji-itiran/hinyoukigann/zenritusengann/post-68479.html
[7] mhlw-grants.niph.go.jp/project/3242
[8] kaken.nii.ac.jp/ja/grant/KAKENHI-PROJECT-06671672/
[9] www.jaog.or.jp/lecture/7-%E6%9C%88%E7%B5%8C%E5%91%A8%E6%9C%9F%E3%81%A8%E5%A5%B3%E6%80%A7%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E3%81%AE%E3%83%A1%E3%82%AB%E3%83%8B%E3%82%BA%E3%83%A0/
[10] www.msdmanuals.com/ja-jp/%E3%83%97%E3%83%AD%E3%83%95%E3%82%A7%E3%83%83%E3%82%B7%E3%83%A7%E3%83%8A%E3%83%AB/18-%E5%A9%A6%E4%BA%BA%E7%A7%91%E3%81%8A%E3%82%88%E3%81%B3%E7%94%A3%E7%A7%91/%E5%AE%B6%E6%97%8F%E8%A8%88%E7%94%BB/%E7%B5%8C%E5%8F%A3%E9%81%BF%E5%A6%8A%E8%96%AC
[11] jp.reuters.com/article/idUSKBN2R20HH/
[12] mirrazatsurukamekai.jp/blog/20210716.html
[13] webview.isho.jp/journal/detail/abs/10.11477/mf.1409101906
[14] pharma-navi.bayer.jp/sites/g/files/vrxlpx9646/files/2022-02/gyn_seminar_211107_fix.pdf
[15] www.sumitomo-pharma.co.jp/news/20200623.html
[16] www.wpath.org/media/cms/Documents/SOC%20v7/SOC%20V7_Japanese.pdf
[17] uf-note.com/treatment/drug.html
[18] www.agr.nagoya-u.ac.jp/~hanshoku/ReprodWeb/information140104.html
[19] www.m3.com
[20] www.jstage.jst.go.jp/article/biophys/40/4/40_4_254/_pdf
第4章: GnRHの検査と診断
GnRH刺激テスト
GnRH刺激テストは、性腺刺激ホルモン放出ホルモン(GnRH)の代わりとなる薬剤を注射し、その前後で採血を行い、FSH(卵胞刺激ホルモン)とLH(黄体形成ホルモン)のレベルを測定することにより、排卵障害の原因を特定するための検査です。このテストは、排卵障害が視床下部、下垂体、卵巣のどの部位の異常によって生じているかを調べるために行われます。
● 実施方法
1. GnRHの代わりとなる薬剤の注射: GnRH刺激テストでは、GnRHの代わりとなる薬剤を注射します。この薬剤は、下垂体に作用してFSHとLHの分泌を促します。
2. 採血: 注射の前後で採血を行い、FSHとLHのレベルを測定します。これにより、下垂体がGnRHにどのように反応しているかを評価することができます。
3. ホルモン応答の解析: 測定したFSHとLHの変化から、排卵障害の部位を推測します。正常の場合、GnRHの代わりとなる薬剤によってFSHとLHが分泌されるため、測定値は上昇します。視床下部障害が疑われる場合、注射前のFSHとLHは低値を示しますが、注射後の測定値は上昇します。下垂体障害が疑われる場合、FSHとLHは注射前後ともに低値を示します。性腺機能(卵巣)障害が疑われる場合、注射前のFSHとLHは高値を示し、注射後はさらに上昇します。
● 注意点
– 検査ができる日は月経開始2日目から5日目です。
– 1回目の採血後に薬剤を静注し、30分後に2回目の採血を行います。
GnRH刺激テストは、排卵障害の診断において重要な役割を果たします。このテストにより、排卵障害の原因が視床下部、下垂体、または卵巣のどの部位にあるかを特定することが可能になります。
GnRH関連疾患の診断
● GnRH関連不妊症
GnRH(ゴナドトロピン放出ホルモン)は、視床下部から分泌されるホルモンで、下垂体前葉に存在するゴナドトロピン分泌細胞に作用し、性腺刺激ホルモン(LHとFSH)の分泌を促進します[11]. これらのホルモンは卵巣に作用し、卵胞の成熟と排卵を促します[10]. GnRHの異常は、排卵障害を引き起こし、不妊症の原因となることがあります[17].
GnRH関連の不妊症の診断には、血液検査によるLH、FSH、エストラジオール(E2)などのホルモンレベルの測定が含まれます[5]. これらのホルモンレベルが異常である場合、GnRHの分泌異常やその他の下垂体や卵巣の機能障害が疑われます. また、GnRHアゴニストやアンタゴニストを用いた治療が不妊治療において行われることがあります[11][14].
● 早発性卵巣不全
早発性卵巣不全(POI)は、40歳未満で卵胞が枯渇または減少し、月経が無くなった状態を指します[1][3]. 早発性卵巣不全の診断基準には、40歳未満での4~6カ月間の無月経、血液検査での卵巣刺激ホルモン(FSH)高値かつ卵胞ホルモン(エストラジオール)低値が含まれます[1]. 早発性卵巣不全は、遺伝性、自己免疫疾患、医原性などが原因で発生することがあります[1][3].
早発性卵巣不全の患者は、慢性的な女性ホルモン欠乏状態が持続し、更年期症状が出現することがあります[1]. また、将来的に骨粗しょう症や動脈硬化、痴呆などのリスクが高まる可能性があります[1].
治療には、ホルモン補充療法が第一選択とされ、更年期症状の緩和や将来の骨粗しょう症、動脈硬化の予防が行われます[1]. 妊娠を希望する場合は、ホルモン療法によって卵巣刺激ホルモン高値の状態を改善させた後に排卵誘発剤を使用することがあります[1].
● GnRHレベルの異常
GnRHレベルの異常は、ストレスや過度の運動負荷などに関連する排卵障害の原因となることがあります[17]. これらのストレスは、摂食行動調節因子に影響を与え、視床下部からのGnRHの分泌異常を引き起こす可能性があります[17]. GnRHの分泌異常は、下垂体からのLHとFSHの分泌異常を引き起こし、結果として卵胞の成熟や排卵に影響を与えることがあります[10][17].
GnRHレベルの異常が示唆する可能性のある状態には、ストレスや過度の運動による排卵障害、多嚢胞性卵巣症候群(PCOS)、下垂体機能障害などがあります[17]. これらの状態は、不妊症の原因となることがあり、適切な診断と治療が必要です.
- 参考文献・出典
-
[1] sakuracl-chitose.com/column/file16.html
[2] www.mhlw.go.jp/content/000766912.pdf
[3] www.sj-shibuya-bc.jp/staff-blog/?p=539
[4] kiba-park.jp/column/c09-0803/
[5] medicalnote.jp/diseases/%E6%97%A9%E7%99%BA%E5%8D%B5%E5%B7%A3%E4%B8%8D%E5%85%A8
[6] www.towako-kato.com/treatment/hormone.html
[7] roseladiesclinic.jp/medical/premature-ovarian-insufficiency/
[8] jspe.umin.jp/medical/files/webtext_170104.pdf
[9] www.tokudai-sanfujinka.jp/Patient/treatments.html
[10] ivf-kyono.com/column/post-2186
[11] kiba-park.jp/glossary/gnrh/
[12] www.j-sfp.org/fertility/cos.html
[13] www.nms.ac.jp/hosp/section/female/guide/cure004.html
[14] www.tenderlovingcare.jp/gairai/treatment/funin_chiryou/hairan_yuhatsu
[15] www.cc.okayama-u.ac.jp/~funin/custom10.html
[16] www.shimane-u-obgyn.jp/patient/patient-other/133/141/150
[17] fa.kyorin.co.jp/jsog/readPDF.php?file=to63%2F52%2F11%2FKJ00001752894.pdf
[18] medical.kameda.com/ivf/blog/post_1108.html
[19] clinicalsup.jp/jpoc/contentpage.aspx?diseaseid=1759
[20] www.haramedical.or.jp/content/man/000164-2
第5章: GnRHと女性の健康
女性ホルモンのバランスと健康
女性ホルモンのバランスは、女性の健康にとって非常に重要です。女性ホルモンには主にエストロゲンとプロゲステロンがあり、これらは卵巣で作られ、生理周期、美肌や美髪、情緒の安定など女性の心身の健康を保つ役割を果たしています[1]。また、女性ホルモンは、脳から分泌されるホルモンによって調節されており、視床下部からゴナドトロピン放出ホルモン(GnRH)が分泌されることで、下垂体から卵胞刺激ホルモン(FSH)と黄体形成ホルモン(LH)が分泌され、これらが卵巣に作用して女性ホルモンが分泌されます[4]。
● GnRHが女性のホルモンバランスに及ぼす影響
GnRHは、性腺刺激ホルモン放出ホルモンの略で、視床下部で合成され、下垂体に作用してFSHとLHの分泌を促します[18]。これらのホルモンは卵巣に作用し、エストロゲンとプロゲステロンの分泌を促進することで、女性ホルモンのバランスを調節します。GnRHの分泌が適切でない場合、FSHとLHの分泌が不適切になり、結果として女性ホルモンのバランスが乱れることがあります。ホルモンバランスの乱れは、月経不順、生理痛、更年期障害などの症状を引き起こす可能性があります[1][4][6][7][8][10][11][12][13][14][15][16][17][18][19][20]。
● ホルモンバランスが女性の健康に与える影響
女性ホルモンのバランスが乱れると、肌荒れ、冷え、肩こり、抜け毛、生理不順などの美容・健康トラブルが起こることが多いとされています[1]。また、ホルモンバランスの乱れは、心身の不安定さを引き起こし、うつ病などの心の健康にも影響を及ぼすことがあります[5]。更年期には、エストロゲンの分泌が低下することで、体調不良や過剰な発汗、精神的に不安定になることがあります[3]。女性ホルモンは、脳内のニューロンの生存やニューロン同士を連絡する働きにも関与しており、ホルモンバランスの乱れは神経生物学的な側面にも影響を与える可能性があります[3]。
ホルモンバランスを整えるためには、適切な食生活、ストレス管理、適度な運動などが推奨されています[17][20]。また、ホルモン補充療法(HRT)や漢方薬など、医療的な介入によってホルモンバランスを整える方法もあります[1][2]。女性ホルモンのバランスを保つことは、女性の健康を維持するために非常に重要です。
- 参考文献・出典
-
[1] gracebank.jp/egg-freezing-female-hormone-balance/
[2] www.jstage.jst.go.jp/article/seikisho/54/2/54_57/_pdf
[3] www.toyo.ac.jp/link-toyo/life/health_hormone/
[4] www.hospital.iwata.shizuoka.jp/medicine/012/
[5] vitamina.aeon-allianz.co.jp/article/page005.html
[6] www.daiichisankyo-hc.co.jp/health/selfcare/femalehormones_for100/03.html
[7] www.aska-pharma.co.jp/mint/womanhealth/hormon/
[8] gracebank.jp/egg-freezing-female-hormone-balance-2/
[9] www.otsuka.co.jp/woman_healthcare_project/estrogen/about_estrogen.html
[10] www.daiichisankyo-hc.co.jp/health/symptom/30_kounenki/
[11] www.bosei-navi.mhlw.go.jp/health/lifestage.html
[12] www.nhk.or.jp/kenko/atc_438.html
[13] www.seirino-mikata.jp/knowledge/hormone/
[14] www.hiro-clinic.or.jp/nipt/pregnancy-female-hormones/
[15] www.shoda-lc.com/treatment/balance.html
[16] www.kampo-view.com/woman/part02
[17] www.healthcare.omron.co.jp/bijin/qa/lifestyle_Q13.html
[18] www.jaog.or.jp/lecture/7-%E6%9C%88%E7%B5%8C%E5%91%A8%E6%9C%9F%E3%81%A8%E5%A5%B3%E6%80%A7%E3%83%9B%E3%83%AB%E3%83%A2%E3%83%B3%E3%81%AE%E3%83%A1%E3%82%AB%E3%83%8B%E3%82%BA%E3%83%A0/
[19] www.jstage.jst.go.jp/article/pjmj/49/4/49_431/_pdf
[20] taisho-beauty.jp/TB/shop/pages/doctor028.aspx
更年期障害の生活サポートと対策
更年期障害は、女性ホルモンの減少によって引き起こされる一連の症状であり、ホットフラッシュ、不眠、イライラ、体重増加、記憶力低下など多岐にわたります。これらの症状は、日常生活に大きな影響を及ぼすことがあります。そのため、生活習慣の調整や自然療法を通じて症状の緩和を図ることが重要です。
♦ 生活習慣の調整
● 食生活の見直し
更年期障害の症状緩和には、バランスの取れた食生活が欠かせません。特に、大豆製品に含まれるイソフラボンは、女性ホルモンに似た作用を持ち、更年期症状の緩和に役立つとされています[18]。また、加工食品の摂取を控え、新鮮な野菜や果物、全粒穀物、青魚などを積極的に取り入れることが推奨されます。
● 適度な運動
適度な運動は、ストレスの軽減、睡眠の質の向上、体重管理に役立ちます。ウォーキングやヨガ、水泳など、自分の体調に合わせた運動を定期的に行うことが大切です[16]。
● 良質な睡眠
不眠は更年期障害の一般的な症状です。就寝前のリラックスタイムを設ける、寝室の環境を整える、カフェインの摂取を控えるなど、睡眠の質を高める工夫をしましょう[17]。
♦ 自然療法とサポート
● 漢方薬
更年期障害の症状に応じて、漢方薬が処方されることがあります。例えば、不眠には「加味帰脾湯」がよく処方されます[19]。漢方薬は個人の体質や症状に合わせて選ばれるため、専門家の診断を受けることが重要です。
● サプリメント
更年期障害の症状緩和を目的としたサプリメントも市販されています。イソフラボンやビタミンD、カルシウムなど、更年期に必要な栄養素を補うことができます。ただし、サプリメントの選択や摂取量には注意が必要です。
● メンタルヘルスのケア
更年期障害は、メンタルヘルスにも影響を及ぼすことがあります。カウンセリングや心理療法を受けることで、ストレスや不安を軽減し、心のバランスを整えることができます[15]。
更年期障害に対する生活習慣の調整や自然療法は、症状の緩和に役立ちますが、個人差があるため、自分に合った方法を見つけることが重要です。また、症状が重い場合は、医師の診断と治療を受けることが必要です。
- 参考文献・出典
-
[1] ebine-womens-clinic.com/9348
[2] college.femtech-japan.com/column/hotflashitems/
[3] www.mcsg.co.jp/kentatsu/health-care/37833
[4] www.asahi.com/relife/article/13243977
[5] get-canvas.com/blogs/articles/menopause-concentration
[6] kracie.co.jp/menotechlife/377/
[7] be-story.jp/health/14976/
[8] www.kyoritsu-biyo.com/column/slim/menopausal_weight_gain/
[9] halmek.co.jp/beauty/c/menopause/6879
[10] www.kracie.co.jp/kampo/kampofullife/body/?p=5045
[11] www.mcsg.co.jp/kentatsu/health-care/37830
[12] www.kagayaki-project.jp/symptoms/forgetful/
[13] kracie.co.jp/menotechlife/681/
[14] www.makita-sanfujinka.com/support/column/menopausal/450/
[15] karadano-monosashi.jp/column/1kounennki200615/
[16] tokuteikenshin-hokensidou.jp/news/2022/011669.php
[17] ko-nenkilab.jp/symptom/insomnia.html
[18] isoflavone.jp/column/memory-loss/
[19] www.kracie.co.jp/kampo/kampofullife/body/?p=11772
[20] www.makita-sanfujinka.com/support/column/menopausal/469/








