目次
出生前診断(出生前検査)の費用をファイナンシャルプランニングとリスクヘッジの視点から検討してみました。出産離職で女性の生涯賃金損失は2億円です。
ちなみに最近ではこの しゅっせいまえしんだん をスマホが誤変換するため、出征前診断 とか 出世以前診断 とかいうキーワードで検索する方々もいらっしゃるみたいで驚きます。
大学卒女性の生涯賃金
www.nli-research.co.jp/report/detail/id=54356?pno=4&site=nli
ニッセイ基礎研究所のデーターから引用します。
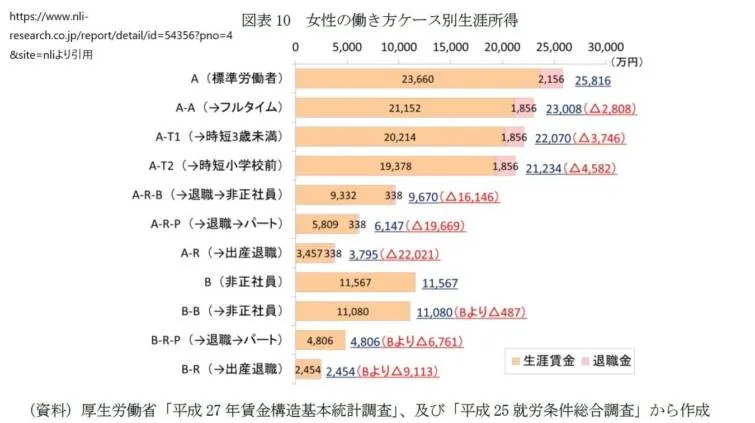
同一企業で働き続けた場合
女性が大学卒業後、同一企業で働き続けた場合の生涯賃金は2億3,660万円、退職金(2,156万円)を合わせると、生涯所得は2億5,816万円。
出産・育休2回、第2子が3歳未満まで時短
二人の子を出産・育休を2回利用し、第2子が3歳未満まで短時間勤務をした場合の生涯賃金は2億214万円で、退職金(1,856万円)を合わせた生涯所得は2億2,070万円で、△3,748万円。
第1子出産後退職第2子小学入学時にフルタイム非正規で再就職
第1子出産後に退職し、第2子小学校入学時にフルタイムの非正規雇用者として再就職した場合の生涯賃金は9,332万円で、退職金(338万円)を合わせた生涯所得は9,670万円で、△1億6,146万円。
第1子出産後退職第2子小学入学時にパートタイムで再就職
パートで再就職した場合の生涯賃金は5,809万円で、退職金(338万円)を合わせた生涯所得は6,147万円で、△1億9,669万円。
出産退職の女性の生涯賃金に与えるマイナス
上記より、正規雇用されていた大卒女性が出産を機に退職すると、単純に2億円の生涯賃金がマイナスとなることがわかります。
障害のあるお子さんをもつ現実
をクリックすると詳細を読むことができます。
Case1 Aさん
Case1 Aさん
A さん(元小学校教諭)は、出産後も仕事を続けるつもりでしたが、生まれたお子さんに先天異常があったため、母親なら仕事を辞めて子どもの世話をすべきだと考え、後ろ髪ひかれながら仕事をやめました。
数年後、夫が精神疾患を発症して仕事を継続することができなくなり、生活が苦しく自分も働きたいのだけど、障害のある子どもの学校への送り迎えやリハビリや通院の付き添い、PTA行事などもあり昼間は働けず、深夜にコンビニで短時間働いています。子どものお迎えの時間には絶対に遅れられないからゆっくりランチを食べる時間的余裕もなければ、外食をする経済的余裕もなく、時間とお金のやりくりに疲弊し、「仕事をやめなければ」という思いがいつもよぎります。安定的な仕事をなくすと、子どもの障害や夫の転職、親の介護などという誰にでも起こり得る偶発的事象に対して対応していく力を弱めてしまいます。お子さんに障害がある場合、出産前に思い描いた人生から遠ざかるしかないのでしょうか?Aさんの場合、出生前診断を受けようとか思ったこともなかったですが、知っていたら受けたかったとおっしゃっています。ですが、もしも陽性だったらどう選択したのかについてはわからないとのことです。
Case2 Bさん
Case2 Bさん
Bさんご夫婦は公務員です。出産後も仕事を続けるつもりでしたが、第1子が2歳の時に生まれた第2子に先天異常があったため、母親なら仕事を辞めて子どもの世話をすべきだという考えと、自分の人生も大事にしたいという考えが交錯し、夫婦で協力して仕事との両立を頑張ることにしました。
しかし、第2子は心臓の異常のため、2歳になるまでの間に合計4回の心臓手術を余儀なくされ、そのたびに親が交代で付き添っていないといけません。それだけではなく、免疫系の異常もきたす先天異常であるため、普通のお子さんならただの風邪で済むところ、すぐに肺炎を起こして入退院を繰り返します。お互いの職場は理解があり、休みは取れるのですが、第2子につきっきりになっていると、2歳しか離れていない第1子がぐずぐず言うなどしてなかなかうまくいかない、大変だなと思っています。それでもどちらかが仕事をやめると経済的に大きく変わってしまうため、将来のことを考えると、頑張らないといけないね、とお互いに励ましあっています。
そんなとき、第3子を懐妊したことがわかり、素直に喜べませんでした。お二人で話し合い、出生前診断を受けることにしました。
Case3 Cさん
Case3 Cさん
Cさんは正規雇用で働いています。第1子が生まれた後も仕事を続けてきました。第2子出産後も当然仕事を続けるつもりでしたので、第2子の時には出生前診断を受けました。しかし、第1子が2歳の時に生まれた第2子には出生前診断の対象外の先天異常があり、うまく飲み込めないので鼻から胃にチューブが通っていて栄養をとっています。いつかこのチューブがいらなくなるかもしれませんが、外せるかどうか分かりません。仕事に復帰できるかどうかも知りたかったので、第2子を預かってくれる保育所を探したのですが、こういうチューブが入っている子供はあずかれないと住んでいる自治体の保育所からはどこからも断られてしまいました。育児休暇は延長しても2年間です。この間に第2子のチューブが外れなければ、入れてくれる保育園がないので仕事をやめないといけません。
夫の年収だけで今のところ不自由はありませんが、人生何があるか分からないので、自分も経済的に自立したいという思いと、今までのキャリアや人生を捨てたくないという思いもあり、どうにかならないものかと途方に暮れています。Cさんの場合は出生前診断を受けても意味がなかったとは考えていないようです。
Case4 Dさん
Case4 Dさん
Dさんは正規雇用で働いていました。第1子が生まれた後も仕事を続けるつもりだったのですが、生まれた第1子に先天的な異常があることがわかりました。仕事に復帰できるめどは立たなかったのと、お子さんが重度な障害だったので、実家の近くに引っ越して、助けを求めることにしました。頼れる実家があって助かっていますが、ご両親も年老いていくことを考えると不安しかありません。お子さんが可愛いという思いとは別次元で不安です。第2子も考えたいのでご夫婦で保因者診断を受けました。現在のところ、出生前診断の対象とはなっていない疾患なので、着床前診断などを含めた出生前診断を希望しても実現しない状態です。第2子が健常でなかったらどうしようとなかなか次の妊娠に踏み出せずにいます。いつか出生前診断の対象となることができたら踏み出せるのかなと待っています。
Case5 Eさん
Case5 Eさん
Dさんは正規雇用で働いていました。第1子が生まれた後も仕事を続けるつもりだったのですが、第1子に先天的な異常があることがわかりました。先天的に筋肉の動きが悪い病気です。療育に連れて行ったり、よく入院するので付き添ったりが必要で、それまでのようにフルタイムでバリバリ働くことはできず、パートタイムで仕事に復帰しました。生まれたお子さんは当然、かわいくて仕方がないですが、大変であることも否めません。心構えができないまま突然第2子を妊娠しました。次のお子さんのリスクなどを知りたくて、相談にのってくれて、出生前診断をしてくれるところを探しましたが、大学病院をはしごしてもありませんでした。やっと見つけた東京のクリニックで保因者診断とお子さんの遺伝子診断を行い、次のお子さんの出生前診断は出来ないながらもリスクが殆どない状態であるとわかって安堵して第2子を出産することができました。生まれたお子さんはもちろん健常でした。このクリニックを見つけなかったら中絶を選んでいたとのことでした。
Case6 Fさん
Case6 Fさん
Dさんは正規雇用で働いていました。第1子が生まれた後も仕事を続けるつもりだったのですが、第1子の出産時に臍帯が首に絡まってしまい、仮死状態で生まれました。その後、植物状態です。生まれたお子さんは可愛くて仕方がなくて、何の反応もなくても自分たちの語り掛けていることはわかっているはず、と一生懸命毎日話しかけて、楽しくお世話しています。第2子を妊娠した時に、出生前診断で新生児の先天異常の全部を知ることができないことは重々わかっていましたが、それでもやはり、避けられるリスクは避けたいと思い、出生前診断を受けることにしました。第1子が植物状態なので、第2子がさらにダウン症候群(21トリソミー)とかだと育てられないという恐怖心が強くて妊娠したことを喜べませんでした。出生前診断のメニューはわかるものについては全部検査して、結果は陰性で落ち着いて妊娠期間を過ごすことができ、無事に健常な第2子を家族に迎え入れました。出生前診断がなければ第2子を持つ勇気がなかったかもしれません。こうして出生前診断は時折、ご夫婦の背中を押して第2子、第3子を持てるようにできることがあり、少子化の昨今、大変重要だと感じています。
Case7 Gさん
Case7 Gさん
Gさんは正規雇用で働いていました。第1子が生まれた後も仕事を続けるつもりだったので、羊水検査を受けて、異常がないと言ってもらってほっとしました。教育熱心で、お子さんが寝返りも打たないころから読み聞かせやクラシック音楽を聴かせるなど教育ママとして頑張っていました。しかし、2歳を過ぎてもお子さんは言葉を発しません。意を決して病院に行って相談すると、自閉症と言われました。なかなか受け入れらなくて、病院をいくつか梯子をして、同じことを言われてだんだんと追い詰められて諦めました。今では親子で療育に通っています。出生前診断なんて受けても仕方がないじゃないか?と今では思っています。
Case8 Hさん
Case8 Hさん
Gさんは正規雇用で働いていました。第1子が生まれた後も第2子が生まれた後も仕事を続けていました。しかし、第1子が3歳を過ぎた頃、なんか変だなと思って病院に行ったら、筋ジストロフィーだと言われました。第1子は成長とともにだんだんと動けなくなり、10代半ばで寝たきり、人工呼吸器となりました。夫は出て行ってしまいました。第2子は高校を中退してしまいました。母子家庭なので自治体からの補助で暮らしてはいけます。この病気の場合、男の子に症状が出て母親由来なので、母親が保因者とわかれば今なら出生前診断を受けることが可能です。
リスク回避としての出生前診断とその費用
さて。いろんな模擬ケースについて書いてきましたが。どうでしょうか?
もちろん、Gさんの例にあるように、出生前診断ではわからないお子さんの障害は厳然とあります。
しかし。それは結果論であり、Gさんはお子さんがもしも羊水検査の時にダウン症候群(21トリソミー)とわかったら産まない選択をしたのではないでしょうか?
ミネルバクリニックに来られる妊婦さんの中には、ファイナンシャルプランニングがお仕事の方々もいます。
海外ではリスクヘッジの一つとして普通に行われる出生前診断は、日本ではまるで 悪い事 のような文脈で語られることが多いですが、本当にそうでしょうか?
ファイナンシャルプランニングからすると、ニッセイ研究所が試算しているように、女性が出産を機会に離職する損失は2億円となります。
出生前診断に係る費用。その費用を高いと感じるかどうかは人次第でしょうが、少なくとも何の説明もなくたたき売りするようなものでもないと感じています。
出生前診断、それは生命の選択という ”神の見えざる手” にゆだねることになるかもしれない神聖なものであると感じています。
また、出生前診断ですべてがわかるわけではないですが、最近ではわかることも増えてきました。
NIPT(新型出生前診断)の技術が進歩しており、ダウン症候群(21トリソミー)などの染色体の数の異常、微小欠失症候群などの染色体の構造異常以外にも、突発的におこる遺伝子の突然変異による単一遺伝子疾患などにも拡大してきました。
ダウン症候群(21トリソミー)は全妊婦で見た場合1/1000人程度。
ダウン症候群(21トリソミー)に代表される染色体異常は新生児の15%に認められます。
これに対して、最近の単一遺伝子疾患を一度に調べる検査パネルは積算リスク1/600の父親側の突然変異を検出可能で、こうした単一遺伝子疾患もまた新生児先天異常の10%を占めるとされています。
いつも思うのですが、 ”出生前診断とは未来から現在にタイムスリップして選択する機会を得る事” ではないか。
今でなければ違法になることが、今であれば違法でない。その短い時間に検査して決断して選択する。
実は。模擬ケースHはわたしが昔、担当していた症例に似たケースとして書いています。
この筋ジストロフィーのお子さん(といっても出会った彼は成人してましたが)は、いつも私に言っていました。
僕はどうしてこんな風にうまれないといけなかったの?
彼はずっとわたしに哲学的難問を問いかけ続けています。今も私の頭の中で。
そして、もう少ししたら、彼の病気もまた、NIPTで診断がつくようになります。あと数年。そんな時代がもうすぐそこに来ています。
彼は人工呼吸器をつけていましたが、挿管チューブのカフを緩めにするのが好きだったので、しゃべれたんですよ。
最初、しゃべる人工呼吸器付きの患者にわたしは腰を抜かすくらいビックリしましたが。
彼と出会わなかったらわたしは、遺伝専門医になっても出生前診断に関わっていなかったかもしれません。
うまれてこなければよかった。死にたい。殺して。彼はわたしにそう言いました。
父が出て行ったのも、妹が挫折したのも全部自分の病気のせいだと感じていたからでしょう。
そして、母親が自分のせいで子供が病気になったのだと病的遺伝子を受け継いでしまったことを後悔していることも知っていたので。
うまれてこなければよかった、なぜ自分は生まれてこないといけなかったのか?
何もいいことないのに。
彼の言葉は重たくて、わたしは何一つまともな言葉を返せませんでした。
小児科の先生たちは、成人した後を診ないので、こんなこと言われたりしないですよね。
産婦人科なんて赤ちゃんが母胎内にいるときだけですよね。
なのにどうして出生前診断は小児科と産婦人科で何もかも決めようとするのか。まるでほかの医師たちが何も知らないかのごとく。
遺伝専門医なのに出生前診断の世界では小児科でも産婦人科でもないわたしは透明人間です。
しかし、この筋ジストロフィーの彼の慟哭は、遺伝専門医としての私に今でもたくさんの重い課題を投げかけ続けています。
そして、わたしはこう思っています。
彼と私が出会ったのは偶然ではないのだ。
数年後に実現しようとしているNIPTの技術革新。そしてあと数年したら彼の疾患は間違いなくNIPTのターゲットになる。
どんな命も地球より重いのだ。
それは重い事実です。
だけど。知ってほしいんです。
生れる権利を主張する障がい者の方もいるけれど
生まれて来たくなかったという彼のような人もいるんだってことを。
彼は自分の病的遺伝子が母から来ているのを知っていました。
なので母についつらく当たってしまっていました。
そんなことしたいわけじゃないのに。
やるせない思いをぶつける相手がいなかったから。
今よりずっと若かった私は、この母と息子に満足な言葉をかけることは出来ませんでした。
神様は耐えられない試練を与えないといいます、と言ってみたところで
どんな言葉もこの過酷な運命の前には白々しく響くだけだとも知っていました。
そして今でもわたしは彼の慟哭を医師としてずっと背負って引きずって生きています。
わたしは、生半可な思いで出生前検査を提供しているわけではありません。
あの彼の壊れてしまった幸せだった家庭を見て。
ファミリーという単位で幸せの総和を大きくしたい、そう思ったんです。
数年後、NIPTでその疾患が診断できるようになったとき
もしも彼が胎児だったらきっとわたしにこういうと思います。
いいよ、先生。ぼく、また生まれても大変だから。
それより今度は健康な体でもっと楽しんで人生送れる機会を頂戴。