目次
- 1 NIPT(新型出生前診断)は受けるべきか?
- 2 NIPTを受けられる機関「認証施設」「非認証施設」について
- 3 日本におけるNIPT(新型出生前診断)を受ける割合とは?
- 4 NIPT(新型出生前診断)その他の出生前診断を受ける割合:厚生労働省資料より
- 5 NIPT(新型出生前診断)受ける割合の年齢別分布:ミネルバクリニックのデータより
- 6 35歳以上で出生前診断を受ける方の割合は4人に1人
- 7 【海外のケース】出生前診断を受ける割合
- 8 NIPTを受けるメリット
- 9 NIPTを受けるデメリット
- 10 NIPTを受けるべき?迷ったときは
- 11 【体験談】高齢妊娠で出生前診断を受けた方から学ぶ
- 12 NIPTはどこで受ければいいのか?
- 13 迷ったときはクリニックで相談を
NIPT(新型出生前診断)を受けるべきかどうかは、妊娠したあとで多くの親が直面する重要な決断の1つではないでしょうか。
お腹の子どもについて多くの情報がわかる一方で、NIPTは非確定的検査のため、診断を確定させるには確定的診断を受ける必要があります。
この記事では、NIPTを受けるべきかどうかについての洞察と、実際にNIPTを受けた患者さんの割合のデータを参照しながら解説していきます。
NIPT(新型出生前診断)は受けるべきか?
子宮内の胎児に関する出生前情報への欲求は、おそらく人類の歴史と同じくらい古いものです。古代ギリシャでは神託により、中世ヨーロッパでは占星術師に相談するしかありませんでした。しかし、現代人には実際にNIPTや超音波検査や、羊水・絨毛検査などの調べる機会があります。
したがって、まず、結論としては、「NIPTは受けるべきである」という事だと思います。なぜなら、出生前診断を遺伝専門医として提供してきたミネルバクリニックには、上のお子さんにダウン症などの疾患があった多くの親御さんたちが、次のお子さんのときに来られており、そのお子さんを大事に育てておられますが、叶う事なら健常なお子さんをと願うのは当たり前のことだと思うからです。上のお子さんにダウン症がある場合、2番目のお子さんを妊娠したらまた続くのではないかという不安がありますが、そういう懸念点も払しょくできます。たとえ第1子であっても、やはり障害のあるお子さんなら早くあきらめて、次の健常なお子さんを迎えていたら、人生も変わっていたと思います。障碍者の生まれてくる権利も重要ですが、ご両親の健常なお子さんを迎える権利も重要でしょう。ですので、NIPTは受けるべきであるという結論となります。
NIPTとは新型出生前診断のことで、お腹の赤ちゃんに染色体数異常があるか調べる検査です。
NIPT(新型出生前診断)を受けるかどうかは、個人の状況と価値観に依存します。NIPTは特定の染色体異常(例: ダウン症候群)や遺伝子疾患のリスクを非侵襲的に評価するための有用なツールですが、以下の要因を考慮することが重要です
- 妊娠のリスク要因
- 年齢、家族歴、過去の出産歴など、個人の妊娠リスク要因に基づいて判断することがあります。
- 健康状態
- 妊娠中に特定のリスク要因を持つ場合、NIPTを受けることが提案されることがあります。医師のアドバイスを受けましょう。
- 倫理的および感情的要因
- NIPTの結果には重大な意味があり、陽性結果の場合、中絶の選択を含む重要な意思決定が必要です。自身の価値観や倫理観に合わせて考えましょう。
- 精神的および感情的サポート
- NIPTの結果がどのように受け入れられるか、精神的および感情的なサポートを考慮しましょう。遺伝カウンセリングが役立つ場合があります。
NIPTを受けるかどうかの最終的な決定は、妊娠中の個人のニーズと状況に基づいて行われるべきです。医師との相談や遺伝カウンセリングを受けることが役立つでしょう。
NIPTを受けられる機関「認証施設」「非認証施設」について
NIPTを取り扱う機関には認証施設と非認証施設があります。
それぞれの違いをおさえて、ご自身はどちらで受けるべきか参考にしてみてください。
認証施設とは
出生前検査認証制度等運営委員会が認証した施設です。2022年2月は、以下の条件に当てはまらなければ認証施設で受けることはできませんでした。
1.胎児超音波検査で、胎児が染色体数的異常を有する可能性が示唆された者。
2.母体血清マーカー検査で、胎児が染色体数的異常を有する可能性が示唆された者。
3.染色体数的異常を有する児を妊娠した既往のある者。
4.高年齢の妊婦。
5.両親のいずれかが均衡型ロバートソン転座を有していて、胎児が13トリソミーまたは21トリソミーとなる可能性が示唆される者。
参照:母体血を用いた出生前遺伝学的検査(NIPT)に関する指針 | 公益社団法人日本産科婦人科学会倫理委員会
今でも一部の病院ではこの条件が適応されているケースもありますが、順次撤廃されていく見込みのようです。
また、認証施設では21トリソミー、18トリソミー、13トリソミーの検査しかできません。性別を知りたい方や、その他の疾患についても知りたい方は非認証施設を選びましょう。
非認証施設とは
出生前検査認証制度等運営委員会が認証していない施設です。ただし、違法ということはなく検査制度も認証施設と同じです。認証施設が提示している条件などもなく、誰でも受けることができます。また、検査できる疾患の数も認証施設と比較すると非常に多いのが特徴です。
ただし、非認証施設では本来必ず実施すべきはずの遺伝カウンセリングが実施されていないケースがほとんどです。相談先の窓口などはありますが、NIPT実施前・実施後のカウンセリングが行われないために、万が一陽性の結果が出てしまった際、どこへ相談したらよいのかわからなかったり、パニックに陥ってしまうリスクがあります。
非認証施設でNIPTを受ける場合は、アフターフォローやカウンセリングの有無を確認することをおすすめします。
日本におけるNIPT(新型出生前診断)を受ける割合とは?
ミネルバうリニックが2023年に行ったアンケート調査の結果より
ミネルバクリニックでは、2023年に過去5年以内に出産した経験のある20~40代女性1002人を対象にアンケート調査を行いました。
- 実際にNIPTを受けたことがあると答えたのは、170人で、全体の約17%でした。
- NIPTを受けた人の中では、20代が25%、30代が45%、40代が29%でした。⇒妊婦さんの年齢分布が30代が一番多くなっていることと一致しています。
- 20代の中でNIPTを受けた割合は15%、30代では18%、40代が17%でした。
このデータからは、NIPTを受ける割合は、年齢が高くなるにつれて上がる、という傾向は見えません。つまり、NIPTを受ける割合は、どの年代であっても一定で、2023年現在、2割未満であると言えるでしょう。
厚生労働省のデータより
厚生労働省の「国内におけるNIPT受検に関する実態調査の施設アンケート」によると、2018年におけるNIPT(新型出生前診断)の件数は12,893件でした。2019年度の出生数が約86万人であることから、全体のおよそ1.4%の妊婦さんがNIPTを受けていることになります。この割合からわかるとおり、NIPTの浸透率はそれほど高くなく、NIPTを受けるべきか悩んでいる方は多い印象です。
本記事ではNIPTを受けるべきか悩んでいる方が決断に至れるように、メリットやデメリットなどの判断材料を提供します。ぜひ参考にしてみてください。
厚生労働省 | 令和元年(2019) 人口動態統計月報年計(概数)の概況
NIPT(新型出生前診断)その他の出生前診断を受ける割合:厚生労働省資料より
女性から見た出生前検査、2020年11月20日 第2回NIPT等の出生前検査に関する専門委員会、出産ジャーナリスト 河合 蘭によると、出生前診断を受ける割合は以下のように報告されています。
| 出生前検査の内容 | 30歳未満 | 30代後半 | 40歳以上 |
|---|---|---|---|
| 胎児超音波 | 9.1% | 18.6% | 22.7% |
| コンバインド検査 | 2.8 | 3.4 | 9.1 |
| クワトロテスト | 4.2 | 8.5 | 9.1 |
| NIPT | 2.4 | 10.2 | 22.7 |
| 羊水検査 | 3.5 | 4.2 | 15.9 |
| 絨毛検査 | 0.3 | 1.7 | 4.5 |
| うけなかった | 82.9 | 65.3 | 40.9 |
つまり、NIPTは、30代後半以降の女性たちが受けることが多い検査だということがわかります。
NIPT(新型出生前診断)受ける割合の年齢別分布:ミネルバクリニックのデータより
下記はミネルバクリニックでNIPTを受検された妊婦さんの年齢別の割合です。
| 年代 | 年齢 | 割合(%) |
| 20代 | 21歳~29歳 | 5 |
| 30代前半 | 30歳~34歳 | 30 |
| 30代後半 | 35歳~39歳 | 50 |
| 40代 | 40歳~48歳 | 15 |
一番割合が多いのは30代後半で半数を占めています。また、40代は妊娠する方は少ないにもかかわらず15%も受検者がいることがわかります。
20代はわずか5%と低い数字となっているため、NIPTの受検者は高齢出産とされる「35歳以上」に近い妊婦さんが多いことがわかります。
関連記事:NIPT受ける割合2.4%の30代前半、20代妊婦がダウン症の8割を出産している
20代でもNIPTを受検されている方がいるのは、2022年2月18日にNIPTの年齢制限が撤廃されたためです。これまでは、日本医学会と日本産婦人科医会が認証した施設(認証施設)では、35歳未満の妊婦さんはNIPTを受けることはできませんでした。
35歳以上で出生前診断を受ける方の割合は4人に1人
NIPTに限定せず「出生前診断」という目線で見てみましょう。国立成育医療研究センターの調査によれば、高齢妊娠(35歳以上)で出生前診断を受ける方の割合は「4人に1人」です。出生前診断の件数とともに、NIPTを受ける割合も増加傾向にあることがわかります。(2018年現在)
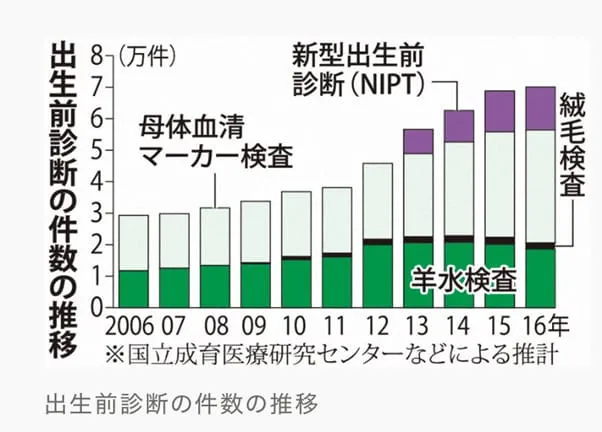
(毎日新聞/出生前診断、10年で2.4倍 35歳以上で25% 16年7万件より画像引用)
その背景には、出生前診断の検査技術の向上により、採血のみで簡易的に受けられるようになったことが関係しているでしょう。
また、高齢妊娠になるにつれて赤ちゃんに障害がある可能性が高くなることがわかっています。
以下はNIPT Japanの「年齢」と「先天性異常の出産率」に関するグラフです。
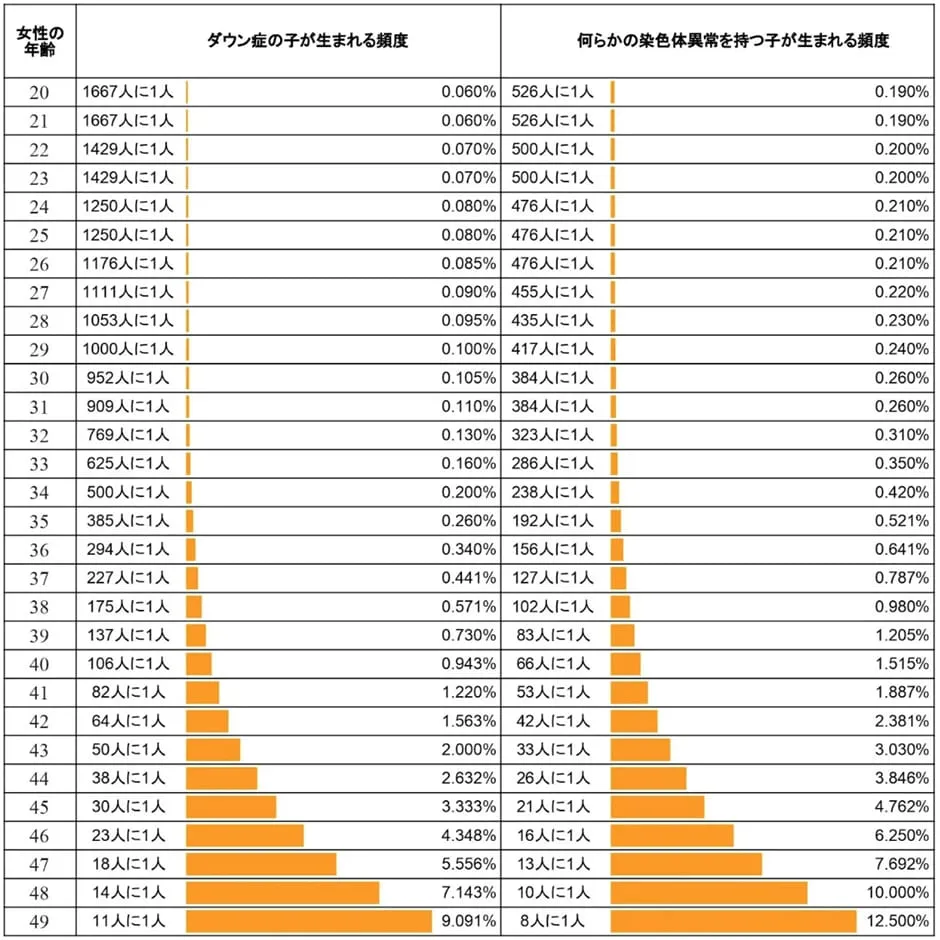
NIPT Japan/新型出生前診断より画像引用
高齢妊娠で障害児が生まれると、将来自分が亡くなった時に子どもをどうするかイメージできず、中絶を選ぶケースも少なくありません。
参考:
毎日新聞/出生前診断、10年で2.4倍 35歳以上で25% 16年7万件
NIPT Japan
【海外のケース】出生前診断を受ける割合
日本と海外では出生前診断を受ける割合に異なりが見られます。
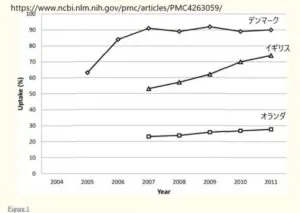
出生前診断を受ける割合は、デンマーク90%以上、イギリス60%、オランダ26%、フランス84%です。このデータは第1三半期初期に受ける、日本ではコンバインド検査と呼ばれているものをさしています。
コンバインド検査とは妊娠1〜14週のNT(超音波検査)と母体血清マーカーによる検査のことです。
イギリスでは妊娠初期のスクリーニング検査を無料で受けることができます。
www.ncbi.nlm.nih.gov/pmc/articles/PMC4263059/
hal.archives-ouvertes.fr/hal-01493101/document
The choice
of these countries can also be justified by significant differences in screening uptake rates:
61% in England in 2010, 84% in France in the same year, and 26% in the Netherlands in 2009※日本語訳:これらの国を選んだのはこれらの国の選択は、検診の受診率に大きな違いがあることからも正当化されます。
2010年のイングランドは61%、同年のフランスは84%、2009年のオランダは26%であった。
NIPTを受けるメリット

ここまででもNIPTのメリットには触れてきましたが、受けるべきかどうか判断するためには、メリット・デメリットの両方を踏まえた上で決めていくことが大切です。
改めてメリットから確認していきましょう。
母胎へのリスクが少ない
NIPTの最大のメリットは母胎へのリスクが少ないことです。
採血だけで検査ができるため、お腹の赤ちゃんにも刺激を与える心配がなく、流産の可能性はほとんどありません。
というのも、出生前診断には羊水検査や絨毛検査などの確定診断がありますが、妊婦さんのお腹に直接針を刺して検査するためお腹にいる赤ちゃんに大きなリスクがあります。非常に低確率ではありますが流産や出血に繋がる可能性があります。
先にスクリーニング検査としてNIPTを受検し、陽性の場合に初めて確定検査を受けるという新しい選択肢ができるでしょう。
非確定的検査には、NIPTのほかにも母体血清マーカー検査(クアトロテスト)やコンバインド検査がありますが、NIPTより精度が劣ります。
早い段階で胎児に障害があるかわかる
NIPTは妊娠初期の9週目から受検できるため、妊娠初期の段階で産まれてくる赤ちゃんが障害を持っている可能性があるかどうかわかります。NIPTで調べられる染色体異常は3つあり、いずれも2本の染色体が3本になる「トリソミー」です。ダウン症候群(21トリソミー)、エドワーズ症候群(18トリソミー)、パトー症候群(13トリソミー)を調べることができます。
妊婦さんはその後の確定検査を受けるまでのスケジュールを立てたり、医師に相談しながらパートナーとじっくり話し合う時間を持つことができます。
妊娠中・後の準備がしやすくなる
障害はないに越したことはありませんが、もし障害が見つかったとしても両親が心の準備をすることができます。どのような障害なのか、どうやって障害に向き合えばいいのか調べる時間が確保でき、産後の生活をイメージしやすくなるでしょう。
また、自宅近くのかかりつけ医や、特定の障害に対して相談やフォローしてくれる施設や団体を探しておくこともできます。
NIPTを受けるデメリット
NIPTのメリットを中心にお伝えしましたが、反対にデメリットにはどのようなものがあるのでしょうか。
検査でわかる障害には限りがある
出生前診断でわかる障害には限界があります。
例えば、出生前診断でわかる障害は、21トリソミー(ダウン症)や18トリソミー(エドワーズ症候群)などの先天的な染色体・遺伝子異常です。一方の自閉症やアスペルガー症候群などの発達障害、視覚・聴覚などの身体的な障害はわかりません。
そのため、あなたが知りたい障害が出生前検査で判明するかを医師に確認しておく必要があります。また、各障害の特徴や出産後の対応についても相談しておくと、検査への理解が深まるでしょう。
予期せぬ結果になることもある
検査を受ける以上、予期せぬ結果になることもゼロではありません。障害がないことを確認して安心したいと考えて受ける方もいますが、障害はない前提で検査を受けると後悔します。
そのため、検査の必要性や受ける意義について正しく理解した上で受けなければいけません。また、陽性判定が出た時のことを夫婦で話し合った上で受けることも必要でしょう。
陽性判定なら「妊娠継続」or「人工妊娠中絶」という究極の選択を強いられます。検査したことを後悔しないためにも前提知識を持って検査に臨むことが重要なのです。
検査費用が高い
NIPTは保険適応外なので、基本的に検査費用が高いことがデメリットです。
検査機関によって差はありますが、基本的に1回の検査で約20万円かかります。
NIPTのほかの非確定的検査の場合、例えばコンバインド検査は5万円、母体血清マーカー検査は3万円であるため、より高額であることがわかります。
NIPTを受けるべき?迷ったときは

ここまで様々な意見を見てきて、本当にNIPTを受けるべきなのか迷う人もいるでしょう。そのような時は、「倫理的な問題」と「判断基準」の2つの観点から考えてみてはいかがでしょうか。
倫理的な問題を考えてみる
NIPTを受検することによって、生まれてくる赤ちゃんに障害があるかどうかわかるのは大きなメリットです。しかし、障害があることがわかった時、それでも出産するか、人工妊娠中絶をするかどうか判断することの倫理的な問題については世界中で議論が交わされています。
出産するか中絶するかどうかは個人の問題であると同時に、宗教観や価値基準、道徳などもかかわってくるため、明確な答えはありません。
「障害を持っていたとしても、自分の子どもであることに変わりはない。だから出産するべきだ」という意見がある一方で、「障害を持った子どもの育児は想像以上に大変だ。だからこそ、中絶する選択肢もある」という意見もあります。
このように、倫理的な観点からさまざまな意見に触れ、パートナーとよく話し合って、答えを出すことが大切です。
判断基準について考えてみる
NIPTの結果次第で妊娠するか中絶するか判断するのも1つの選択肢でしょう。
NIPTを受けて何も障害がないことがわかるのがベストですが、もしも障害が判明した時にどのような判断をするのか考えることが大切です。
障害を持っていたとしても、その症状の程度は一人ひとり大きく違います。
たとえばダウン症の障害を持って生まれたとしても、症状の程度の差は一定ではありません。
かつてダウン症の人たちの平均寿命は短いと言われていたものの、現在では50歳を超えていて、70歳を超えても元気に生活している方もいるほどです。
生まれてくる赤ちゃんの障害がどの程度なのかは分からないので、パートナーと事前に判断基準を決めておくと、NIPTが受けやすくなります。
【体験談】高齢妊娠で出生前診断を受けた方から学ぶ
ここでは、院長の知人で今はダウン症の育児をしている方を紹介します。
この夫婦は3年間の不妊治療の末、妊娠しました。出生前診断は受ける予定はありませんでしたが、高齢妊娠(夫婦ともに38歳)であり、周りの勧めで受けたところ、ダウン症が発覚。
数日間はショックだったけど、障害があろうとなかろうと出産する予定だった
と言っていました。
生まれてきた子どもは現在10歳になり、軽度ダウン症であったため日常生活を問題なく送ることができています。そして「ダウン症があるかもしれないとわかり、出産までの残り6ヶ月で心や環境の準備ができて良かった」と話していました。
出生前診断を受けることで、子どもの障害と向き合う機会ができた事例です。
NIPTはどこで受ければいいのか?
NIPT(新型出生前診断)検査を受ける割合は、遺伝的な情報を知りたいと考える方々の中で増加しています。これは、妊婦が胎児の染色体異常や遺伝的な疾患のリスクをより正確に知りたいというニーズが高まっているためです。では、具体的にどこでNIPTを受けることができるのでしょうか?
NIPT検査は、主に産婦人科の専門医やクリニックで提供されています。妊娠中の定期検診や診療所で、医師や専門家との相談を通じてNIPTの受診が検討されることがあります。特に高齢出産や遺伝的なリスクが気になる場合、NIPTは一般的に推奨されることがあります。
一方で、NIPTは全ての医療機関で提供されているわけではなく、地域や施設によって異なります。ですが、多くの都市や大学病院では、この進化した検査が利用可能です。どこでNIPTを受けるかは、妊娠中のケースや検査のニーズにより異なるため、医師や専門家との相談が重要です。
NIPTを受ける割合が増加しているのは、この検査が非侵襲的で、高い精度で染色体異常や遺伝的な疾患を検出できるためです。受けるかどうかの選択は個々の意思決定に依存しますが、検査の普及により、多くの妊婦が安心してNIPTを選択するようになっています。
迷ったときはクリニックで相談を
ここまで多くの説明を見て、かえって迷いが強くなってしまった方もいるかもしれません。
もしもNIPTを受けるべきかどうか迷って決められない時は、医師などの専門家に相談するのがおすすめです。NIPTが受けられるクリニックの専門家は、NIPTがどういうものなのか、検査を受けることでどんな影響があるのかわかりやすく説明してくれます。
ミネルバクリニックでは、NIPTで陽性だとしても、必ずしも確定検査を受けるだけが最良の答えであると認識していません。羊水検査を希望しない女性に対して、専門家がその強い立場で受検を『強要』することは、出産に関する女性の自己決定権、人権を侵害することだと考えています。
確定検査の受検後に、NIPTと同様の結果が出て中絶を選んだ場合。初期中絶と違って、中期中絶となるため肉体的な負担が大きくなります。さらに12週以降の中期中絶では、法的な死亡手続きをとる必要があります。
そのため、当院では精神的なケアを第一に考え、アフターフォローに力を入れています。よき相談相手になれるよう、当院で検査を受けて陽性が出た場合は、臨床認定遺伝専門医がその後の相談をずっと受け付けます。
一人で悩まず、一緒に患者様にとって最良の答えを見つけていきましょう。

ミネルバクリニックでは、NIPT検査を提供しています。少子化の時代、より健康なお子さんを持ちたいという思いが高まるのは当然のことと考えています。そのため、当院では世界の先進的特許技術に支えられた高精度、かつ、ご希望に合わせてたくさんの疾患検査を提供してくれる確かな技術力のある検査会社を遺伝専門医の目で選りすぐりご提供しています。