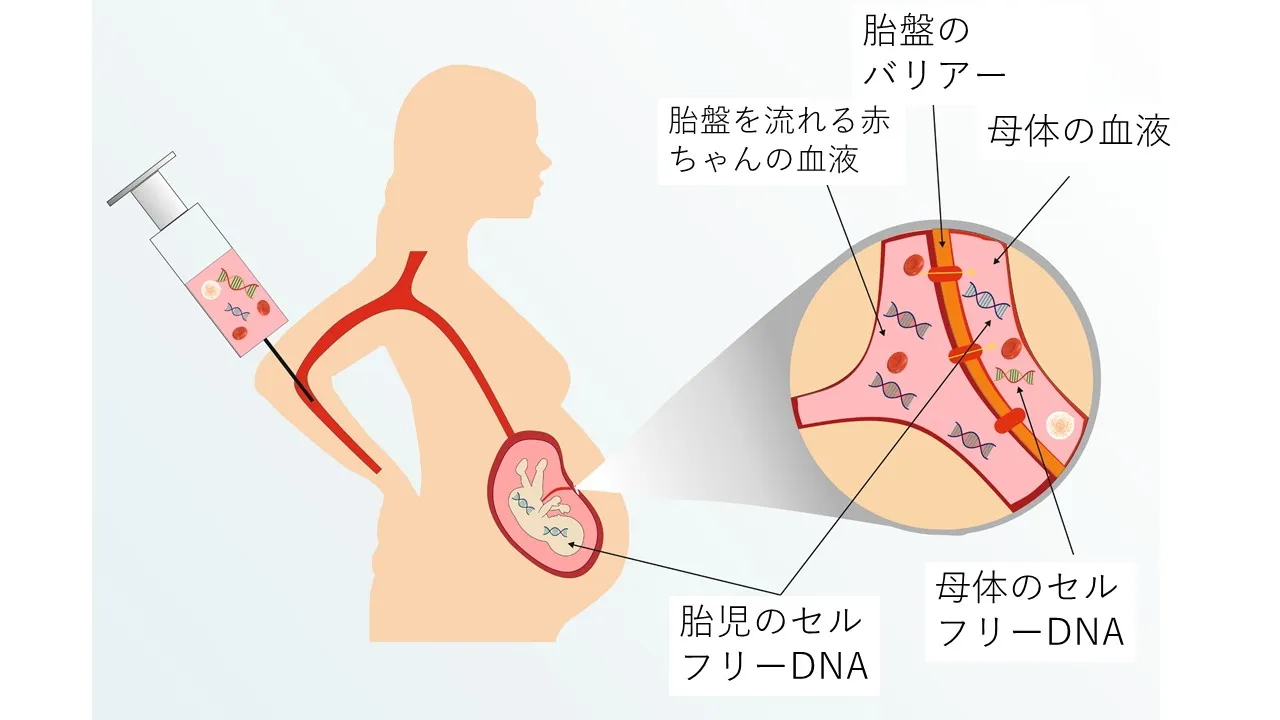
妊婦健診でNIPTを勧められ、出生前診断について調べていらっしゃる方もいるかもしれません。
NIPTと似た検査に羊水検査がありますが、この2つの違いは分かりますか?
この記事では検査の内容や受けられる時期、リスクの違いなどそれぞれの特徴を解説していきます。
NIPT(新型出生前診断)と羊水検査との違い
NIPT(新型出生前診断)と羊水検査は、どちらもお腹にいる赤ちゃんの染色体で疾患の有無を調べる検査です。
双方の共通点としては、染色体を調べてダウン症候群(21トリソミー)、エドワード症候群(18トリソミー)、パトウ症候群(13トリソミー)を持っていないかを調べられる点です。
ではどのような点が異なるのでしょうか。
NIPTは「非確定的検査」羊水検査は「確定検査」
NIPTは検査の精度が高いものの、あくまでも「非確定的検査」に分類されます。NIPTを受けただけでは、結果を診断することはできません。なぜなら、NIPTの結果は確定的でなく、偽陽性と呼ばれる誤った結果がでることがあるのも事実です。NIPTの陽性的中率は、年齢によって異なります。
例えば、NIPTの35歳の21トリソミーの陽性的中率は93.58%(*1)です。これは、陽性と判定された100人のうち、おおよそ94人は実際も21トリソミーがある本当の陽性、残りのおおよそ6人は21トリソミーではなく、偽陽性であることを意味します。
一方、羊水検査は「確定検査」であるため、羊水検査を受ければ染色体異常の有無を診断することができます。つまり、陽性がでたらほぼ100%染色体異常があることを意味します。
近年では、検査時期が早くリスクも少ないNIPTを先に受けて、NIPTで陽性が出た場合、陽性を確定するために、確定検査である羊水検査をすすめられるのが一般的です。
*1 参照:NIPT(非侵襲性出生前遺伝学的検査)とは | 出生前検査認証制度等運営委員会
リスクの違い
NIPTと羊水検査では、検査を受ける際のリスクの違いがあります。
NIPTは母親の血液を採取して行う検査であり、流産のリスクはありません。
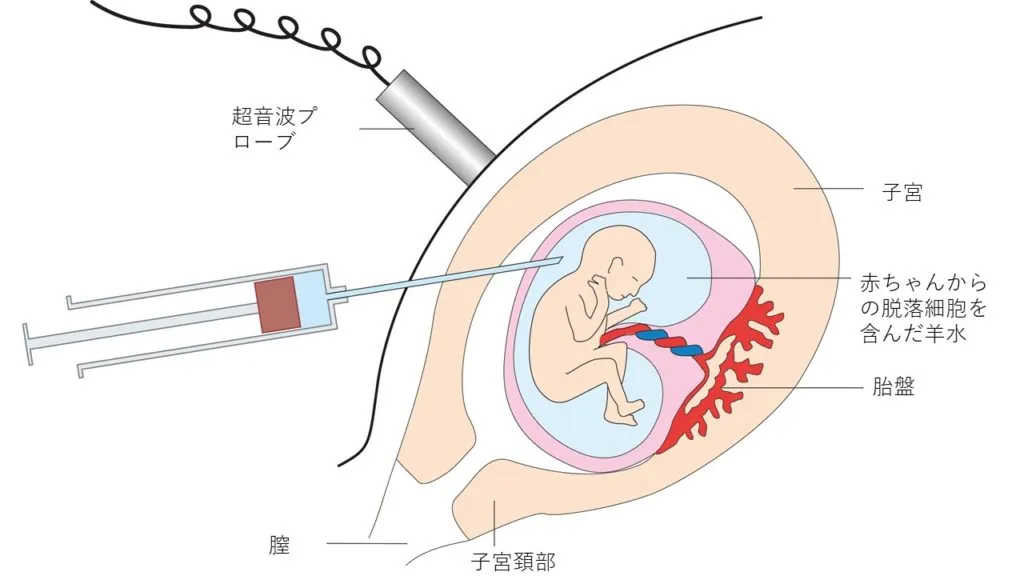
一方、羊水検査は母親の子宮に針を刺して羊水を取るため、0.2〜0.3%と少ないですが流産のリスクがあります。
しかし、羊水検査を受ける時期にも自然流産が起こる可能性があり、羊水検査後の流産がすべて検査によるものかは分かりません。そのため、羊水検査による流産はかなり低い確率といえます。
また、羊水検査は流産の他に破水、出血、子宮内感染、早産、羊水塞栓症、母体障害(穿刺による血管や腸管出血)などのリスクもあります。起こる確率は低いものの、羊水検査にはこれらのリスクがあることを知った上で、受検するかどうかを考える必要があるでしょう。
検査時期の違い
NIPTは妊娠10週から(ミネルバクリニックでは6週から)、羊水検査は羊水が増えてくる16週から受けることができます。
検査の対象となる病気の種類
NIPTは、検査を受けられる施設に「認証施設」と「非認証施設」があります。
認証施設では、基本検査と呼ばれる13,21,18トリソミーの3つの染色体しか検査することができません。非認証施設では、施設によってすべての染色体を調べることができます。
一方で羊水検査は、どこで検査を受けてもすべての染色体の検査をすることができます。
費用の違い
NIPTはどの施設で何の検査をするかによって、金額が大きく異なります。検査の項目の数を少なく、非認証施設で受ければ10万円以下で受けられるケースもありますが、認証施設で受けても、非認証施設で受けても、おおよその相場は20万円前後と高額です。
一方で羊水検査は、認証施設でNIPTを受けて陽性だった場合、羊水検査の検査費用は支払いの必要がなかったり、NIPTの検査を受けた病院が検査費用を負担してくれたりするケースもあります。羊水検査だけの費用がかかる場合のおおよその相場は、10万円前後となります。
| 項目 | NIPT(新型出生前診断) | 羊水検査 |
|---|---|---|
| 検査時期 | 10週目以降 (ミネルバクリニックは6週以降) |
16週目以降 |
| 検査項目 | 13トリソミー 18トリソミー 21トリソミー(ダウン症) など ※医療機関により異なる |
21トリソミー(ダウン症) ターナー症候群 クラインフェルター症候群 染色体異常 その他遺伝子疾患全般 |
| 費用 | 20万円前後 | 10万円前後~ |
| 診断 | スクリーニング検査 | 確定検査 |
| 流産リスク | 無し | あり(1%以下) |
NIPTの特徴
2013年に導入されてから5年半の間に6万人を超える妊婦さんが検査を受けています。特に35歳以上の高齢出産になる女性が多く、2020年に厚生労働省が発表した「国内におけるNIPT受検に関する実態調査の施設アンケート調査報告書」によると2018年、19年ともに35歳以上40歳未満がトップで7081件、3622件となっています。次に多いのが40歳以上45歳未満で4370件、2153件という結果です。
検査自体は妊娠10週目から22週目の間の妊婦さんであれば誰でも受検が可能です。(ミネルバクリニックでは妊娠6週目から受けられます)
認可施設であれば、事前に遺伝カウンセリングの時間を30分から1時間ほど設けてお話を聞いた後(ミネルバクリニックは無認可施設のクリニックですが遺伝カウンセリング有り)、血液を採取して結果が出るのを待つだけです。結果もおおよそ1週間から10日ほどでお手元に届きます。
NIPTでわかること
NIPTでは基本検査といわれるものがあり、21トリソミー、18トリソミー、13トリソミーを調べることができます。NIPTを行っている施設には認可施設と無認可施設があり、認可施設では基本検査しかできませんが、無認可施設ではこの3種類以外に性別や他の染色体異常を調べられる場合があります。
結果は1週間〜10日程度でわかることがほとんどです。
NIPTを実施して陽性判定が出た場合、検査結果を確定するために羊水検査をすすめられます。
認可施設ではNIPTの実施前に必ず遺伝カウンセリングを実施し、患者さんがNIPTをしっかり理解した上で実施しています。また、陽性だった場合のフォロー体制も整っています。
ミネルバクリニックは無認可施設ですが、専門医による遺伝カウンセリングを受けることができ、検査後のフォローも行っています。
NIPTの費用
NIPTは保険収載された検査ではなく、自由診療に当たるため費用は高額です。
認可施設であれば10〜20万円程度が相場です。一方、無認可施設だと費用の幅は広く、安いところでは5万円で受けられますが、15万円〜25万円が相場です。
認可施設では21トリソミー、18トリソミー、13トリソミーの3種類の染色体異常しか検査できませんが、無認可施設ではその他の染色体異常を調べられる場合があります。
調べる染色体異常の種類により費用が異なることが多く、5万円など安い検査は21トリソミーのみと限られた検査しかできず、調べる項目が多くなると費用が高くなる傾向にあります。
NIPTのリスクや課題

NIPTは母体から血液を採取するだけで検査ができるため、検査によるリスクは無いと考えてよいでしょう。
ただし、クリニック選びには注意が必要です。
認可施設では必須で「遺伝カウンセリング」が実施されていますが、ほとんどの場合無認可施設では実施されていません。遺伝子に関する知識を持つ医師がいないので、妊婦さんと家族へ検査内容について説明ができず、採血だけをして終わってしまいます。
このような現状が起きている理由として、NIPTで利益を得ている企業と業務委託しているからです。企業から「血液を採取して送ってくれるだけでいい」と言われて契約をしているため、NIPTについての知識や経験は皆無といえるでしょう。
一方、認可施設の場合は事前のカウンセリングが平日昼間のみの医院が多く、仕事をしている妊婦さんやパートナーは日程の調整が難しい点が課題として挙げられます。加えて、結果が出るのも無認可のクリニックより遅い傾向にあります。
このように、NIPTを受けるに当たりさまざまな課題があります。しっかりと情報を集め、どの医院で検査を受けるべきか自身で見極める必要があります。
NIPTの受検をおすすめする妊婦さんとは
NIPTは血液を採取するだけで実施できる安全性の高い検査のため、生まれてくる赤ちゃんがどんな状態なのか知りたい妊婦さんにはおすすめです。
また、NIPTは高齢出産(35歳以上)の妊婦さんにもおすすめです。出産時の母親の年齢が高くなればなるほど、赤ちゃんに染色体異常が見られる確率が高くなり、特に40代以上で出産する高齢出産の場合は、飛躍的に確率が高くなることが知られているからです。
その他、染色体数的異常のある胎児を妊娠したことがある方で、今回の妊娠にも不安がある場合はNIPTをおすすめします。
羊水検査の特徴
1998年〜2016年まで出生前遺伝学的検査の動向を調査した佐々木愛子・左合治彦らの報告によると、羊水検査は1998年の10,419件以降、増加していましたが、2014年の20,700件を境に減少傾向です。これは2013年に開始したNIPT(新型出生前診断)が影響していると考えられます。
羊水検査は十分な羊水がないと結果が出ないため、妊娠16〜18週の間にしか受検ができません。胎盤に針を刺し、羊水中の胎児の細胞を直接採取して、細胞の中に含まれる染色体を分析します。日本では人工妊娠中絶が法律で認められているのは妊娠22週未満とされており、羊水検査の結果が出るまでに最大4週間かかることを考えると早めの決断が必要となります。
羊水検査でわかること
羊水検査は、胎児の細胞を羊水から直接調べることによって胎児に染色体異常があるかどうかを調べるのが目的です。主にダウン症候群(21トリソミー)、エドワード症候群(18トリソミー)、パトウ症候群(13トリソミー)の有無を診断します。また、特定の遺伝性疾患の有無を調べる目的で、遺伝子の変異や酵素の変化を調べることもあります。
ここで注意してほしいのが、正常を保障する検査ではないということです。他の疾患にかかっている可能性もありますのでお気を付けください。
羊水検査の精度
| 感度(*3) | 特異度(*4) | 胎児死亡率 | |
|---|---|---|---|
| 絨毛検査 | 99.25% | 98.65% | 1.1% |
| 羊水検査 | 99.4% | 99.5% | 0.4% |
*3 感度:陽性を陽性と正しく検出した率
*4 特異度:陰性を陰性と正しく検出した率
羊水検査と一緒に皆さんが気になると思われる絨毛検査の精度も出しておきます。
羊水検査・絨毛検査の精度(感度・特異度のことをさします)は一体どれくらいなのでしょうか?
上の表は、侵襲的な出生前診断である絨毛検査と羊水検査の検査精度についてまとめたもので、精度とは感度と特異度のことをさします。
第1三半期(妊娠0周0日〜妊娠13週6日)では絨毛検査が、第2三半期(妊娠14週0日〜妊娠27週6日)では羊水検査が行われます。どちらも感度・特異度ともに高い検査で、赤ちゃんの異常の有無や診断名を決める確定診断となる検査です。
図表の通り、羊水検査のほうが絨毛検査より精度は優れていますが、これには以下の理由があります。
①絨毛は胎盤で、モザイク現象があるため実際の赤ちゃんの染色体の核型と異なる場合がある
②絨毛は羊水という液体ではなく、針で組織を採ってくるものなので、採った場所によって結果が異なる事がある
侵襲的検査なのでどちらも流産の危険がありますが、これに対してNIPTの精度は侵襲的検査に劣らず、流産の危険がないのが最も大きなメリットでしょう。
最近ではNIPTを行って陽性の例にのみ羊水検査をしている病院もあるようです。羊水検査をしないといけない人を探し出すためのスクリーニング検査というのがNIPTの正しい位置づけでしょう。
表の参考文献:
1.Hahnemann JM, Vejerslev LO. Accuracy of cytogenetic findings on chorionic villus sampling (CVS)—diagnostic consequences of CVS mosaicism and non-mosaic discrepancy in centres contributing to EUCROMIC 1986-1992. Prenat Diagn. 1997;17(9):801-820.
2.Mid-trimester amniocentesis for prenatal diagnosis. Safety and accuracy. JAMA. 1976; 236(13): 1471-1476.
3.Enzensberger C, Pulvermacher C, Degenhardt J, et al. Fetal loss rate and associated risk factors after amniocentesis, chorionic villus sampling and fetal blood sampling. Ultraschall Med. 2012;33(7):E75-9.
羊水検査の費用

羊水検査も保険適用外のため、検査費用は高額です。どの病院で受けてもおおよそ10〜20万円ほどかかってしまいます。
しかしながら、NIPT(新型出生前診断)を受けて陽性と判断された妊婦さんの場合、医院が費用を負担してくれる場合もあります。
入院する場合は別途入院費もかかるので、事前に医院に確認しましょう。
羊水検査のリスクや課題
母体の腹部に針で穴を開けるため、血管や腸管などを傷つけたり、出血したりするリスクが考えられます。また、感染症にかかる恐れもあるため、羊水検査による流産のリスクは約0.2〜0.3%あると言われています。
検査後には感染予防のための抗生剤や子宮収縮を抑える薬を内服しますが、リスクをきちんと知った上で受検をするか判断する必要があります。
NIPTが登場してからは、リスクのある羊水検査を最初に受けることはほとんどありません。NIPTを受けて陽性と判定されてから、受検するかどうか確認されるケースがほとんどです。
羊水検査をおすすめする妊婦さん
妊婦健診ではエコーでの検査も入るため、日本の全妊婦さんは何らかの出生前検査を受けているといえます。
ただ、超音波エコーでわかるのは胎児の発育や臓器の状況、NT(胎児の『うなじの皮下の水』)の厚みだけです。染色体についてはNIPT、羊水検査を受けなければわかりません。
しかしNIPTはあくまでもスクリーニング検査のため、陽性と診断された場合は結果を確定させるために羊水検査を受ける必要があります。
NIPTを受けて陽性だった方、確実な検査結果を知りたい妊娠16週以降の方におすすめです。
NIPT(新型出生前診断)や羊水検査を受ける前に
NIPT(新型出生前診断)と羊水検査の共通点や相違点を踏まえて、検査を受ける前に把握しておきたいことや意識しておきたいことがあります。
安易な気持ちでは受けないこと
確定診断である羊水検査についても、スクリーニング検査であるNIPTに関しても、安易な気持ちで受けるのはおすすめしません。
NIPTの精度は高まっているため、告知を受ける際には冷静な判断が必要とされます。
的中率に関わらずNIPTで「陽性」の場合には、ショックを受けてしまうことも多いため、さまざまな状況を想定した上で受けるかどうかの判断をする必要があります。
正しい知識に基づいて受けること
NIPTの検査項目や羊水検査に関する流産・死産のリスクなど、正しい知識を知ってから検査を受けることが大切です。
つまり、精神的な準備と必要十分な知識が揃って初めて、適切に受け止められるようになるということです。
とはいえ、なかなか正しい知識を得ることは難しいものです。
そこで大切なことは、信頼できるクリニックに相談することです。
検査結果が「陽性」だった場合のことを考えておくこと
検査結果が陽性だった場合には、さまざまな状況を判断しながら決定していくことになります。
陽性と知った上で出産をする場合は、赤ちゃんが過ごしやすいための環境を整えたり、サポートに必要なものを購入したりする必要があります。
中絶という判断をすることもあるでしょう。(NIPTの後に羊水検査を受ける方が多いですが、状況によっては羊水検査を受ける前に中絶の判断をすることもあります)
これらの判断は、NIPTや羊水検査を受けるかどうか以上にデリケートでシビアな判断になるため、クリニックの先生と相談しながら、納得のいく判断をすることが必要です。
羊水検査を受けても全ての障害を発見できるわけではない
NIPTや羊水検査を受ける際に把握しておきたいのは、全ての先天性疾患が分かるわけではないということです。
スクリーニング検査であるNIPTではもちろんのこと、確定診断である羊水検査で陰性と診断された場合であっても、疾患を持っているリスクが0ではないということです。
よく耳にする例で言えば、NIPTや羊水検査で「陰性」であったとしても、自閉症を始めとした発達障害のリスクを確認することはできません。
正しい知識を身に付けることにも通じる部分ですが、全ての障害を見つけられるわけではないということを理解したうえで、検査結果を判断する姿勢が必要です。
まとめ
NIPTと羊水検査の違いについて詳しく紹介をしました。
一見似た検査だと思われた方もいらっしゃるかもしれませんが、実際にはNIPTを受けて陽性と判定されたら羊水検査を受けるというのが出生前診断の流れになります。
NIPTを受ける妊婦さんが増えている背景には、羊水検査よりも気軽に受けられるという理由があるでしょう。
ただ、NIPTはあくまでも“非確定検査”です。陽性と判定されたからといって、生まれてくる赤ちゃんに先天性疾患があるとは限りません。
羊水検査の結果で陰性と診断されるケースもありますので、医師に相談のうえ決断をしてください。
ミネルバクリニックでは、出産経験がある遺伝子の専門家の臨床遺伝専門医がカウンセリングを行います。
染色体異常についてはもちろん、妊娠中のお悩みについてもお話を伺って、妊婦さんのお気持ちに寄り添った対応をしております。
全国どこからでも相談可能なオンライン診療も実施していますので、遠方にお住まいの方もお気軽にお問い合わせください。

ミネルバクリニックでは、以下のNIPT検査を提供しています。少子化の時代、より健康なお子さんを持ちたいという思いが高まるのは当然のことと考えています。そのため、当院では世界の先進的特許技術に支えられた高精度な検査を提供してくれる検査会社を遺伝専門医の目で選りすぐりご提供しています。