目次
NIPT(新型出生前診断)が導入されてから、今までのように13,18,21と3つの染色体を調べる以外に、全ての染色体検査が可能になりました。
すべての常設染色体を検査する必要はあるのか?という疑問の声もあがりますが、もちろんその意義は十分にあると考えています。
今回の記事では全染色体検査について詳しく解説をし、全染色体検査の意義や必要性について説明をいたします。
また全染色体検査の基本的な情報や、全染色体の検査を受けられる医療機関の紹介もしますので、出生前診断を受けるかどうか悩んでいる方の助けになれば幸いです。
全染色体検査とは
NIPTは母体の採血で赤ちゃんの染色体異常があるかどうか知ることができる出生前検査です。以下の染色体に関する先天性疾患が判明できます。
|
NIPTの全染色体検査は、通常の基本検査が 13,18,21トリソミーを検査するのに対して、細胞の中に含まれる1~22番のすべての常染色体とXY染色体(性染色体)を検査する、つまり全部の染色体のトリソミー、モノソミーといった数の異常があるかどうか調べることを言います。
認証施設では全染色体検査は実施していない
NIPTを受けられる医療機関には「認証施設」と「非認証施設」があります。
認証施設は、2021年に日本医学会に設けられた出生前検査認証制度等運営委員会が認証した施設です。(*1)
認証施設では、13,18,21トリソミーの3つを検査することはできますが、それ以外の染色体の検査は実施していません。よって、全染色体や性染色体を調べることはできません。
*1 jams-prenatal.jp/installation-history/
NIPTの全染色体検査でわかること
NIPTの全染色体検査では、普通のNIPT検査ではわからない染色体番号の染色体のトリソミー、モノソミーといった数の異常(染色体疾患)を知ることができます。染色体は遺伝情報そのものですので、遺伝情報の増減がお子さんに病気をもたらします。
実は、1番多く妊娠するトリソミーは16番です。16番染色体のトリソミーはほとんどが流産死産となりますが、稀にモザイクで生まれる赤ちゃんがいますので、こうした異常を検出できることはメリットとなります。
また、第9番染色体のトリソミーも意外と多くて、ミネルバクリニックの患者さんには実際に9番トリソミーのお子さんを出産されて2日で死亡した例があります。
生まれてからお子さんが亡くなると、たった2日であってもご両親は大変な思いをします。そういう「長期生存が見込めない」お子さんを早く見つけることは、ご夫婦のケアにとって大変有意義ではないかと考えています。
9番染色体トリソミー出産経験のある患者さんは、そのときは認定施設でNIPTを受けたため、13トリソミー(パトウ症候群)、18トリソミー(エドワーズ症候群)、21トリソミー(ダウン症候群)の3つの基本検査しか受けることができませんでした。
そういう経験をして辛かったため、次回妊娠ではNIPTで全染色体検査をすることを選びました。その時から「次はミネルバクリニックに行こう」と決めていたそうです。
赤ちゃんと先天異常
下のグラフは2006年の間に、ヨーロッパの11か国の生後1年以内の赤ちゃんの死亡と妊娠20週までの胎児死亡、染色体異常(染色体疾患)による妊娠中絶を集計したデータから、染色体異常(数的異常)の頻度とタイプを分類したものです。10,323例と大きな症例数となります。大きな症例数を集めているということは、このデータで一般的な傾向をつかめるということを意味しています。
これをみると、29%、つまり3割は通常のトリソミー検査(13・18・21)ではわからない染色体異常だということになります。
こうした3割も含めたすべてのトリソミーを検出できることが、NIPTの全染色体検査の最大のメリットでしょう。陽性になった場合は基本検査と同じく、確定的検査(羊水検査、絨毛検査)が必要になります。
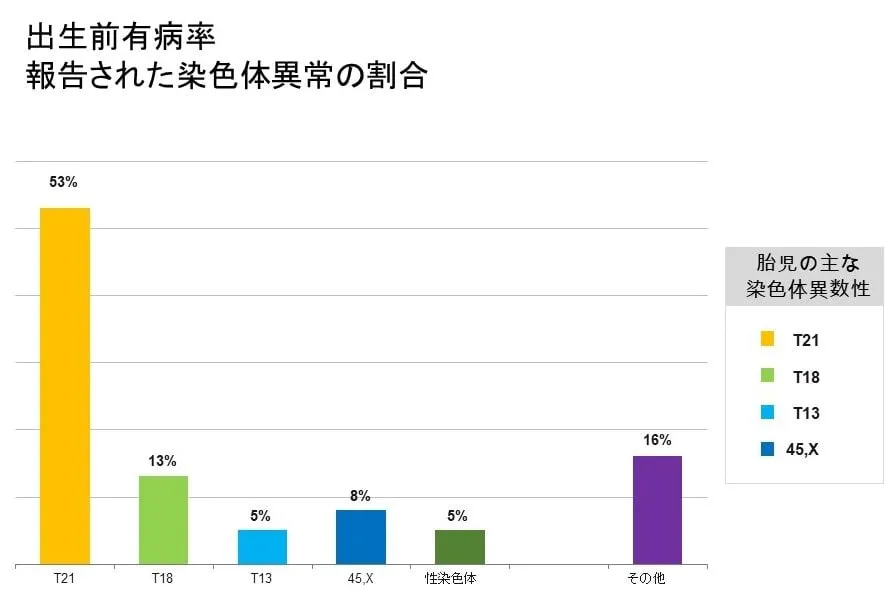
Rare chromosome abnormalities,prevalence and prenatal diagnosis rates from population-based congenital anomaly
registers in Europe. Eur J Hum Genet.2012 May;20(5):521-6
NIPTの全染色体検査の必要性
13,18,21トリソミーしか検査しなかった場合、「ほかの染色体は大丈夫なのかな?」と不安な思いで過ごす妊婦さんたちもいました。
NIPTの全染色体検査は「陰性は殆ど100%に近い(99.98~99.99%)陰性」という全部の染色体の本数に関して幅広い安心が得られる、という点が、そういう妊婦さんたちに人気です。
NIPTを10週で受けることは、妊婦さんにより大きな安心を与えると研究報告もされています。
関連記事:NIPTのメリット12|10週目のNIPTは妊娠初期の女性を安心させる
NIPTで全染色体検査をすることのデメリット
全染色体検査をするといいことばかりのように聞こえますが、デメリットもあります。この項目で詳しく解説しますのでご覧ください。
エビデンスに乏しく陽性的中率などのデータがありません
NIPTで全染色体検査をして実際に陽性となっても、どれくらい当たっているのかデータがありません。ミネルバクリニックでは臨床遺伝専門医として全国一多い症例数を陽性後のフォローアップもしておりますので、そうした経験則からご説明しておりますが、そういうこともしていないクリニックで陽性になった場合、妊婦さんたちはお困りになるのではないでしょうか?
関連記事:珍しいトリソミー|別の無認可施設でNIPTを受けて陽性、実は偽陽性
こちらには、他施設で実際にまったく説明もない状態で検査を受けてお困りになった方のお話を記載しておりますので、ぜひ関連記事をご覧ください。
この患者さんがミネルバクリニックに来なければ、お子さんがお生まれになっていないことを考えると、NIPTが血液検査だけで簡便であるがゆえにいかに危険な検査かということがお分かりいただけると思います。
13・18・21番染色体以外のトリソミーの出生可能性
常染色体のトリソミーは染色体に含まれる遺伝子が多ければ多いほど、また重要な遺伝子が含まれる数が多いほど重症になる傾向にあります。
染色体の番号は基本的には染色体のサイズが大きい方から順番に番号が付けられていますが、21番と22番だけは大きさと番号が逆転しています。
しかし実は、染色体のサイズと遺伝子の量・重要性は正確に連動していません。常染色体で1番遺伝子の数が少ないのは、1番小さい21番染色体の337個ですが、2番目に少ないのは18番の400個、3番目が13番の496個となっているのです。これに対して、21番と染色体のサイズの近い22番は遺伝子数701個、また、20番は710個となっています。
このように、遺伝子数が少ない13,18,21の3種類の染色体は、完全なトリソミーでも生存への悪影響が比較的小さく、出生時まで生存できる可能性がある程度あります。しかしこれ以外の出生例が稀なのは、生存への悪影響が大きすぎるからと考えられています。
1から6という大きい染色体では、部分トリソミーを除いてモザイクも含めて致死で、1トリソミーに至っては着床できません。
出生可能な常染色体トリソミーも、流産・死産で出生前に淘汰されることも多く、1番軽い21トリソミーでも7~8割は出生前に淘汰されるとされています。
| トリソミー | 結果 |
|---|---|
| 1トリソミー | 致死(出生報告なし) |
| 2トリソミー | 致死(出生報告なし) |
| 3トリソミー | 致死(出生報告なし) |
| 4トリソミー | 致死(出生報告なし) |
| 5トリソミー | 致死(出生報告なし) |
| 6トリソミー | 致死(出生報告なし) |
| 7トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 8トリソミー | ごく稀に出生例あり |
| 9トリソミー | ごく稀に出生例あり |
| 10トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 11トリソミー | 致死(出生報告なし) |
| 12トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 13トリソミー | パトウ症候群 |
| 14トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 15トリソミー | 致死(出生報告なし) |
| 16トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 17トリソミー | 致死(出生報告なし |
| 18トリソミー | エドワーズ症候群 |
| 19トリソミー | 致死(出生報告なし |
| 20トリソミー | モザイクでのみごく稀に出生例あり(完全型は致死) |
| 21トリソミー | ダウン症候群 |
| 22トリソミー | ごく稀に出生例あり |
従って、NIPTで全染色体をする必要性に乏しいのではないかということで世界のガイドラインでは「やらない」ということになっています。
しかし、「稀である」ということと、「必要ない」ということは違うのではないかと、特に上述の第9番染色体トリソミーで生まれたお子さんを生後2日目でなくした患者さんの話を聞いてからは思うようになりました。
2020年7月より、全染色体の数的な異常だけではなく、内部の構造を700万塩基対の大きさでその増減をスキャンできるカリオセブンも追加しました。
また、代表的な微細欠失症候群の検査も可能になっていて、根本的な治療法のないお子さんの染色体異常を幅広く出生前に検査できるようになっています。
やはり皆さんが考えるのは、人生に賭けは少ないほうがいい、わかるものならリスクはなるだけ減らしたいということではないでしょうか。
必要性というのは個々のご夫婦が決めることだとわたしは考えています。
全染色体検査を受けられる医療機関
現在、日本国内で全染色体検査が受けられるのは主に無認可施設と呼ばれる日本産婦人科学会、日本医師会が認定してないクリニックになります。無認可だと聞くと法律違反だと勘違いされますが、もちろん合法のクリニックです。
認可施設の新型出生前診断(NIPT)は21トリソミー、18トリソミー、13トリソミーのみだったり、35歳未満は受けられなかったりといった条件があります。一方で無認可施設はそういった制限がなく35歳未満の妊婦さんでも検査が受けられるのが強みです。
ただし、一部の無認可施設においては検査前の遺伝カウンセリングを実施しておらず、血液を採取するだけで終わってしまうところもあります。もし、全染色体検査をご希望される場合は検査の前に遺伝カウンセリングをしているか確認した上で選ぶことをおすすめします。遺伝子や染色体に関する専門的な知識がないクリニックで全染色体検査を受けるのは得策とはいえません。
| クリニック名 | 所在地 | 全染色体検査の費用 |
|---|---|---|
| ミネルバクリニック | 東京都港区北青山 | 19万8千円~26万4千円 |
| 平石クリニック | 東京都港区六本木など | 21万円 |
| ヒロクリニック | 東京都八重洲など | 18万円 |
| ラジュボークリニック | 東京都中央区銀座など | 17万円 |
| NIPT japan | 東京都千代田区など | 16~18万円 |
表にまとめた費用と所在地は大まかになります(ミネルバクリニック除く)。選ぶプランによって費用は上下する可能性がありますので詳細については各クリニックにお問い合わせください。
まとめ

染色体の破損や数の異常に伴う染色体の先天性の疾患は、根本的な治療はできないものばかりです。心臓への疾患といった合併症も伴うため、早めに遺伝子検査をしたいと思うのも当然だと思います。
現在は日本国内でも全染色体検査をできる医療機関やクリニックがあるので検討してみるのもいいかもしれません。ただし、採血だけで遺伝カウンセリングを行わないクリニックで受検するのは混乱を招くだけです。
しっかりと事前に遺伝子や染色体、DNAについて専門知識がある医師からカウンセリングを受けてから検査をするのがいいでしょう。













