精子形成(spermatogenesis)とは?
男の赤ちゃんは出生時に精子の元となる精祖細胞(原始生殖細胞)を持っています。精祖細胞はすでに複製されたDNAを持っています。思春期以降になり、精祖細胞が第一次精母細胞、第二次精母細胞、精細胞、精子と変化していく過程を精子形成と呼びます。
精子の成熟は思春期に開始
出生時において精祖細胞は精巣の生殖索に、セルトリ細胞(精祖細胞に栄養を与える支持細胞のこと。支持細胞とは特定の細胞の働きを助け、栄養を送る細胞のこと。精巣内で精祖細胞が精子に分化するのを助ける支持細胞をセルトリ細胞と呼ぶ)に囲まれた淡く染まる大きな細胞として存在しています。
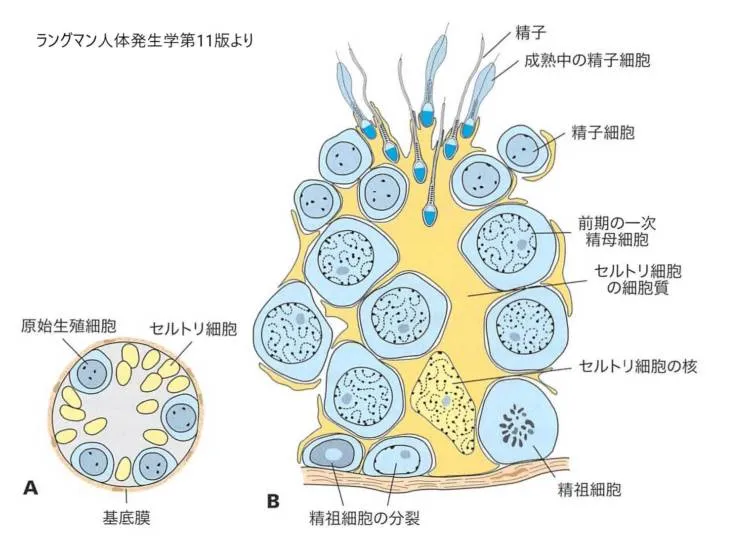
A 新生男児の原始生殖索の横断像。原始生殖細胞および支持細胞(セルトリ細胞)
B 思春期での精細管横断面。精子形成の過程である精祖細胞が分裂した細胞、第一次精母細胞、精子細胞、精子が、それらの形成を助けるセルトリ細胞の細胞質突起内に埋まっています。
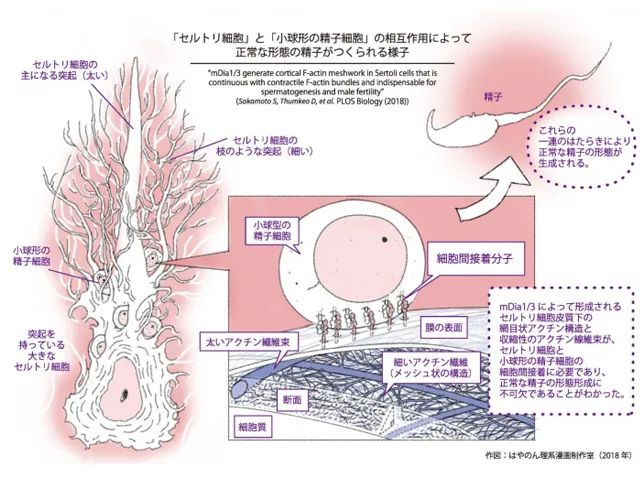
www.optronics-media.com/news/20181017/53446/
こちらから、セルトリ細胞と精母細胞のわかりやすい模式図を引用します。
周囲の細胞は、卵胞細胞と同じく生殖巣表層上皮からできる支持細胞(セルトリ細胞)となります。
思春期の少し前に、生殖索に腔ができて、精細管となります。
それと同時期に原始生殖細胞から精祖幹細胞が生じます。
一定の間隔で、この幹細胞集団から細胞が分かれてA型精祖細胞が形成されると、いよいよ精子形成が始まろうとしています。
A型細胞は一定の回数の有糸分裂(体数分裂)を経て、細胞のクローンを形成します。最後の細胞分裂でB型精祖細胞が作られ、これが分裂して一次精母細胞になります。一次精母細胞は染色体を半分に分ける減数分裂をし、二次精母細胞となります。二次精母細胞はすぐに第二減数分裂に入り、精子細胞を形成します。精子細胞が精母細胞・頭部・中片部・尾部の各部を形成し、それが精子となります。
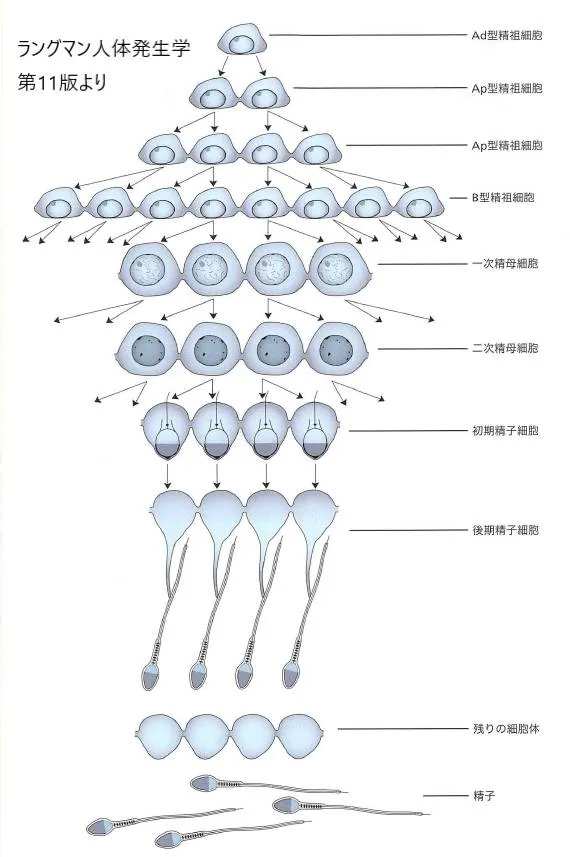
男性生殖細胞のクローン起源を現した模式図です。精祖幹細胞集団から発生したA型精祖細胞が精子形成過程の第1の細胞として示されています。細胞のクローンが確立されて個々の精子が残りの細胞体から切り離されるまでは、連続する分裂において各細胞は細胞質橋で連結されています。
さらに、精祖細胞と精子細胞はその全発生期間中、セル卜リ細胞の深い突起に埋没したままとなります。こうしてセルトリ細胞は生殖細胞を支え、保護し、栄養し、成熟した精子の遊離を助けます。
精子形成とホルモン
精子形成は性ホルモンによって促されます。性ホルモンは脳の視床下部と下垂体から発生します。視床下部から生じるゴナドトロピン放出ホルモン(性腺刺激ホルモン放出ホルモン:GnGH)が下垂体を刺激すると、下垂体から黄体ホルモンと卵胞刺激ホルモンが分泌されます。黄体ホルモンはライディッヒ細胞表面の受容体に結合し、精巣内にテストステロンが分泌されます。そこにセルトリ細胞が結合し、精子形成を促進します。
卵胞刺激ホルモン(follicle-stimulating hormone:FSH)もセルトリ細胞と結合して、精巣液の産生と細胞内のアンドロゲン受容体タンパク合成を促進する働きをします。
精子完成
精祖細胞第一次精母細胞→第二次精母細胞→精子細胞へと変化し、卵子と受精できる状態の精子となることを精子完成(spermiogenesis)といいます。
精子細胞に精母細胞・頭部・中片部・尾部の各部が形成された状態です。
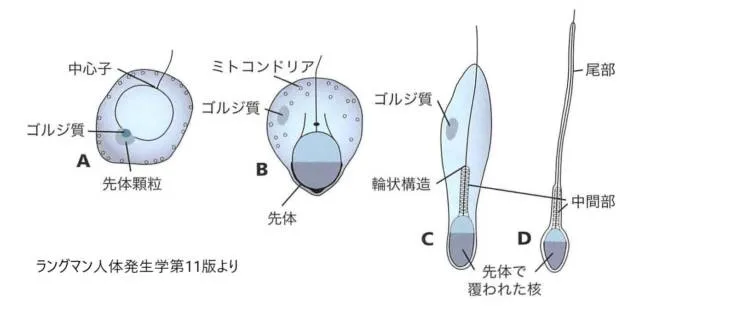
1.先体(acrosome)の形成:先体は核の表面の半分を覆い、受精の際に卵子およびその周囲の層を貫通するのを助ける酵素を含んでいます。
2.核の濃縮
3.頸部・中間部・尾部の形成:この時点でミトコンドリアは皆無に近くなります。ミトコンドリアは細胞内エネルギーを作る役割がありますが、人間の子供には母親のミトコンドリアが伝達されるようになっています。稀に男性側のミトコンドリアが伝達されることがありますが1-2個レベルです。
4.細胞質の大部分が脱落:細胞質の脱落は細胞質の残渣がセルトリ制胞に食されることにより起こります。
精子形成に要する時間
ヒトでは、精祖細胞が成熟精子に発育するのに約74日を要し、1日あたり約3億個の精子が作られています。
十分成熟すると精子は精細管の腔内に入り、ここから精細管壁の平滑筋の働きで精巣上体へと送られます。
最初はわずかしか運動できなかった精子も、精巣上体の中では活発に動けるようになります。
異常精子
異常卵子とは対照的に、異常精子は高頻度に認められます。
明らかな欠陥があるものは全精子の10%に達しています。
異常は尾部ならびに頭部に現れ、大きさの異常、ときに癒合もみられます。形態的異常のある精子は正常な運動能を欠き、卵細胞に受精できません。