目次
ターナー症候群の女性が幸いにも自然妊娠したケースはありますが、99%以上の確率で不妊症に悩まされることになります。妊娠を実現させるためには体外受精が必要となるでしょう。
妊娠を夢見るターナー症候群の女性にとっては大きな試練となりますが、妊娠、そして出産をした例はたくさんあります。
今回はターナー症候群の女性の妊娠について解説していきます。
ターナー症候群は予防できない
ターナー症候群は女性にのみ発生する性染色体異常であり、X染色体の状態が大きく関係しています。女性はXX染色体を各細胞に持っていますが、細胞分裂を繰り返している最中に突然変異が起こり、XX染色体の1本のX染色体を失ってしまうことがあります。
ターナー症候群は基本的に2本あるうちの1本のX染色体を失ってしまうことで発生する疾患です。妊娠した時点で決まっている先天的なものとなるため、発生の予防や根本的な治療をすることはできません。
ターナー症候群の女性は卵巣機能が弱いことから、女性ホルモンを効率よくつくることができないため、思春期になっても初経がこない、乳房が成長しないなどの症状が現れます。女性ホルモンの投与によって乳房の成長などを促すことが可能ですが、大人になるとほとんどのターナー症候群の女性が不妊に悩まされることになります。
ターナー症候群の主な症状
ターナー症候群は生まれた頃から低身長である子どもが多く、成人になった頃には一般女性と20cmくらいの身長差がついていることもあります。身体的特徴は他にもあり、首から肩にかけて広い面積の皮膚を持つ、肘から手のひらにかけて外側に曲がる奇形などがみられます。
また、心臓や腎臓の異常、稀に知能障害などの症状がみられますが、平均寿命は一般の人と同じとされています。
ターナー症候群が妊娠で発生する確率
生まれた時から持っている疾患のひとつであるターナー症候群は、アメリカの調査によると出生児の2,500人に1人に発生すると報告されています。とても稀な発生頻度の疾患に見えますが、実はターナー症候群を持った胎児の99%は流産に至るというデータもあり、胎児レベルで考えた場合はさらに高い発生頻度であるといえます。
ターナー症候群を持った女性の妊娠

冒頭でもお伝えしましたが、ターナー症候群の女性はそのほとんどが不妊に悩まされることになります。妊娠に至った例もあるといいますが、どのようなケースがあるのか解説していきます。
通常の不妊治療を受けることはできない
ターナー女性は通常の不妊治療を受けることができません。初経がきたとしても月経が10代で終わってしまう可能性があり、手遅れになると自身の卵子を採取できなくなってしまうからです。
自身の卵子を将来の妊娠に使用するためには、思春期の頃に卵子を摘出し、凍結させて保存しておく必要があります。
しかし、思春期に当事者の理解を得ることが難しく、さらに確実に妊娠が成功するとは限らないためとてもハードルが高くなっています。
卵子提供を受けて体外受精を目指すケースも
自身の卵子を採取できなくなってしまった場合に、第三者からの卵子提供を受けて体外受精で妊娠を目指す方もいます。
日本では、法の関係で卵子提供による体外受精の実現が難しいという問題がありますが、実際に妊娠を成功させたという実例も何件かあります。
これは海外で卵子提供による体外受精を実現させた方もいるということです。しかし、それには多額の費用を要することを覚悟しなければなりません。
日本の法律では、第三者の卵子を用いたとしても母親は出産した本人となります。不妊治療にはたくさんの壁が立ちはだかりますが、母親になることが不可能ではないことを覚えておきましょう。
ターナー女性の出産に伴うリスク
不妊治療を行う前に理解しておかなければならないのが、出産に伴うリスクです。
ターナー症候群の方は、約20%の確率で生まれた頃から心臓に疾患を持っています。心臓の状態によっては出産に母体が耐えられなくなり、最悪の場合は死に至ることもあります。
そのため、妊娠・出産を計画している場合は、産婦人科の医師に事前に相談をして的確なアドバイスを受けることが必要となります。体外受精をする場合はパートナーの精子の提供も必須となるため、出産に伴ってどのようなリスクが生じるかを必ず共有した上で妊活を行いましょう。
【まとめ】妊活をする前から必ず医師に相談を
ターナー症候群は全ての妊娠において発生する可能性があり、その発生頻度は2,500人に1人とされています。ターナー症候群を患った女性は、低身長や内臓奇形などの特徴的な症状を持ちながらも、一般的な平均寿命を生きることができます。
しかし、ターナー女性は99%以上の確率で不妊症に悩まされることになり、妊娠を実現させるためには体外受精が必要とされています。稀なケースで自然妊娠をしたという幸せな報告もありますが、現在は国内外の卵子提供による体外受精を目指しているターナー女性が増えています。
心臓に疾患を持ったターナー女性の出産には大きなリスクが伴います。妊活をする前から必ず医師に相談し、パートナーの理解を得ることも大事になります。東京の「ミネルバクリニック」では、染色体異常によって引き起こされるダウン症候群などの疾患を高精度で検査できるNIPTを実施しております。
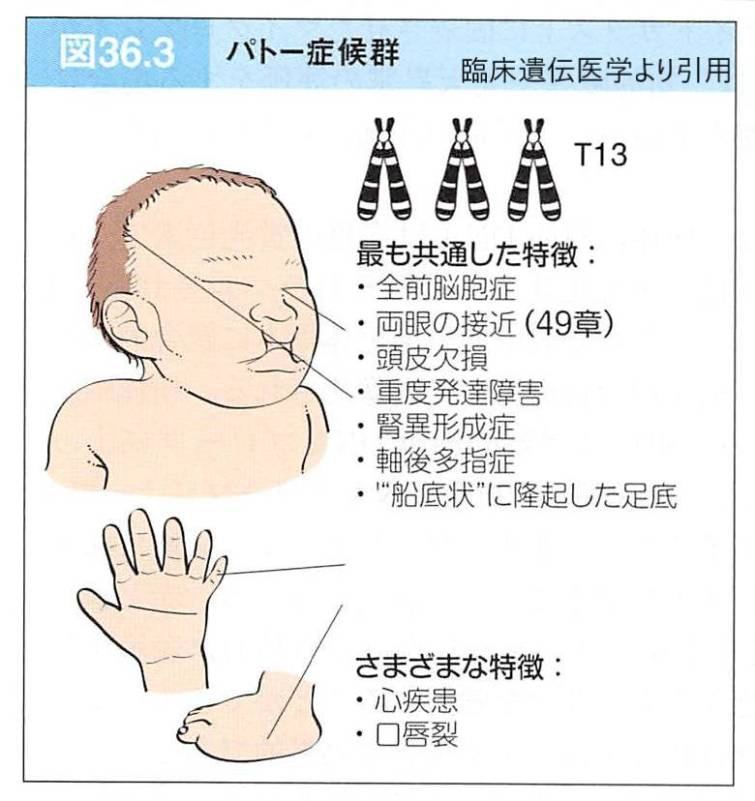
NIPTはダウン症候群・18トリソミー・13トリソミーの有無を同時に調べることができます。また、母体と胎児を傷つけることがない安心安全の検査であり、ターナー症候群を検査できる羊水検査の前に受検することが推奨されています。NIPTを優れた医療環境の下で受検されたい方は、この機会に是非「ミネルバクリニック」までご相談ください。

ミネルバクリニックでは、以下のNIPT検査を提供しています。少子化の時代、より健康なお子さんを持ちたいという思いが高まるのは当然のことと考えています。そのため、当院では世界の先進的特許技術に支えられた高精度な検査を提供してくれる検査会社を遺伝専門医の目で選りすぐりご提供しています。