目次
甲状腺ホルモンと妊娠
妊娠と甲状腺疾患の関係をご存知でしょうか。流産の経験のある女性や不妊症の女性は産婦人科で甲状腺ホルモンを測定したことがあると思います。甲状腺ホルモンは妊娠にも重要なホルモンとなります。
今回は妊娠中の甲状腺ホルモンの役割、妊娠中の甲状腺機能亢進症、妊娠中の甲状腺機能低下症、甲状腺の病気と妊娠中の食事について解説します。
甲状腺疾患とは
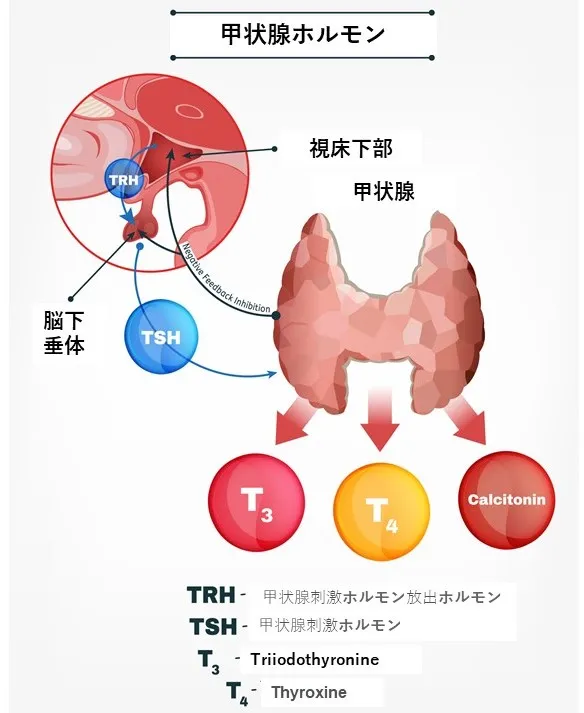
甲状腺疾患とは、甲状腺に影響を与える疾患群のことです。甲状腺は首の前部にある小さな蝶の形をした腺で、甲状腺ホルモンを作っています。甲状腺ホルモンは、体のエネルギーの使い方をコントロールしているため、体のほぼすべての器官の働きに影響を与え、心臓の鼓動にも影響を与えています。
甲状腺とは
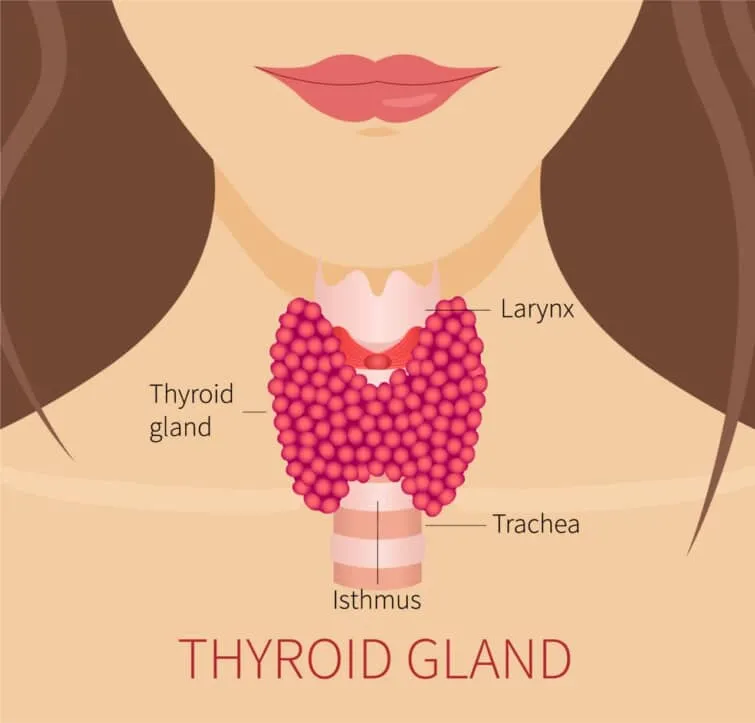
甲状腺は首にある小さな腺で、甲状腺ホルモンを作っています。上のイメージ画像の濃いピンク色の部分です。甲状腺はこのホルモンを作りすぎたり、少なすぎたりすることがあります。甲状腺ホルモンが多すぎると、甲状腺機能亢進症と呼ばれ、体の代謝が亢進した状態になります。逆に甲状腺ホルモンが少なすぎると甲状腺機能低下症と呼ばれ、体の多くの機能が低下する原因となります。
甲状腺に問題がある場合でも、定期的に甲状腺機能検査を受け、医師から処方された薬を服用することで、健康的に妊娠をして赤ちゃんの健康を守ることができます。
妊娠中の母体の甲状腺機能:妊娠していない時との違いは?
正常な妊娠では、すべての動物で甲状腺機能に実質的な変化が生じます。これらの現象はヒトで最も広範囲に研究されています。妊娠中の甲状腺システムの主な変化には、以下のようなものがあります。
T4結合グロブリンの血中濃度の上昇
:TBG(サイロキシン結合グロブリン, thyroxine binding globulin )は、血液中の甲状腺ホルモンを輸送するいくつかのタンパク質の一つで、グループの中でT4(チロキシン)に対する親和性が最も高くなっています。エストロゲンは肝臓でのTBGの発現を刺激し、妊娠中にエストロゲンが正常に上昇すると、血清TBG濃度が約2倍になります。
TBG濃度の上昇は遊離T4濃度の低下につながり、その結果、下垂体によるTSH分泌が上昇し、甲状腺ホルモンの産生と分泌が促進されます。TBG合成の増加の効果は、遊離甲状腺ホルモンと結合甲状腺ホルモンの間の新しい平衡ができることことであり、その結果として、総T4とT3の血中濃度が大幅に増加します。甲状腺ホルモンの需要の増加は、妊娠の約20週間で到達し、出産まで持続します。
ヨウ素の需要の増加
腎臓でのヨウ化物糸球体濾過が妊娠中は増加し、ヨウ化物クリアランス(腎臓を介して出ていくこと)が妊娠で増加すること、また母体のヨウ化物の胎児への移行にが原因となり、妊娠中はヨウ素の需要が増加します。世界保健機関(WHO)は、妊娠中のヨウ素摂取量を標準的な100~150 ug/日から少なくとも200 ug/日に増やすことを推奨しています。
絨毛性ゴナドトロピンによる甲状腺刺激
ヒトの胎盤からは、黄体形成ホルモンと密接な関係にある絨毛性ゴナドトロピン(ヒトの場合はヒト絨毛性ゴナドトロピンまたはといいます)と呼ばれるホルモンが大量に分泌されています。TSH と hCG は、hCG が甲状腺上皮細胞上の TSH 受容体と結合し、TSH 受容体からのシグナル伝達を行うことができるほど構造が類似しています。hCGのレベルが最も高いヒトの妊娠初期が終わるまでは甲状腺刺激活性のかなりの部分がhCGによるものです。この間、TSHの血中濃度はしばしば抑制されます。hCGの甲状腺刺激活性により、実際に一過性の甲状腺機能亢進症を発症する女性もいます。
妊娠の影響は甲状腺への需要の増加です。正常な人では、甲状腺への負担はそれほど大きくないようですが、不顕性甲状腺機能低下症(潜在性甲状腺機能低下症)の女性では、妊娠による余分な要求が臨床的な病気を引き起こす可能性があります。
妊娠中の甲状腺ホルモンの役割とは?
甲状腺ホルモンは、胎児の神経細胞同士のシナプス形成、樹状突起や軸索の成長、ミエリン化、神経細胞の移動など、脳の分化の最終段階に最も深い影響を及ぼします。
甲状腺ホルモン受容体は胎児の脳に広く分布しており、胎児が甲状腺ホルモンを合成できるようになる前から存在しています。甲状腺ホルモンが脳の正常な発達に必要であるという分子メカニズムについては、まだまだ詳細は不明です。
甲状腺ホルモンは、赤ちゃんの脳や神経系の正常な発達に欠かせません。妊娠の最初の3ヶ月間は、赤ちゃんに必要な甲状腺ホルモンは胎盤からの供給に依存しています。妊娠12週頃になると、赤ちゃんの甲状腺は自分で働き始めますが、妊娠18~20週までは十分な甲状腺ホルモンを作ることができませんので、やはり母体からの甲状腺ホルモンの供給が必要となります。
妊娠に関連した2つのホルモン、ヒト絨毛性ゴナドトロピン(hCG)とエストロゲンは、血液中の甲状腺ホルモン濃度を高くします。甲状腺は、妊娠中の健康な女性ではわずかに腫大しますが、通常は検診の際に医師が異常と感じるほどではありません。
甲状腺の問題は、妊娠中に甲状腺ホルモンの血中濃度が高くなることや、妊娠中にも甲状腺の障害がある場合もあるため、診断が難しい場合があります。甲状腺機能亢進症や甲状腺機能低下症の症状の中には、発見しやすいものもあり、医師からこれらの甲状腺疾患の検査を受けるよう促されることもあります。
妊娠中の甲状腺機能亢進症
妊娠中の甲状腺機能亢進症の症状とは?
甲状腺機能亢進症のいくつかの徴候や症状は、心拍数が速くなる、暑さに対処できない、疲れやすいなど、通常の妊娠でもしばしば起こります。
心拍数が速くて不規則、手が震える、原因不明の体重減少や妊娠体重増加が正常に行えない、などの症状は甲状腺機能亢進症を示唆することがあります。
妊娠中の甲状腺機能亢進症の原因とは?
妊娠中の甲状腺機能亢進症は通常、バセドウ病によって引き起こされ、1,000人の妊娠のうち1~4人に1人が発症すると報告されています。バセドウ病は自己免疫疾患です。バセドウ病では、免疫系が甲状腺刺激ホルモンの受容体に対する自己抗体を作り、その自己抗体をTSH甲状腺刺激ホルモンと勘違いして甲状腺が甲状腺ホルモンを作りすぎてしまいます。この抗体は甲状腺刺激抗体(TSI)と呼ばれています。
バセドウ病は妊娠中に発症することがあります。もともとバセドウ病に罹患している場合は、妊娠中期や後期に症状が改善する可能性があります。妊娠後期になると、免疫系の一部の活動が低下するため、免疫系がTSIを作る量が少なくなり、症状が改善すると考えられています。バセドウ病の症状は、赤ちゃんが生まれてから数ヶ月後に再び悪化することが多く、TSI値が再び上昇します。バセドウ病の場合は、妊娠中は毎月甲状腺機能検査が行われ、甲状腺機能亢進症の治療が必要になることがあります。
稀に、妊娠中の甲状腺機能亢進症は、妊娠初期の高レベルのhCGが原因の重度の吐き気と嘔吐が関係している場合があります。hCGの血中濃度が高いと、甲状腺ホルモンを作りすぎてしまうことがあるためで、このタイプの甲状腺機能亢進症は、通常、hCGの血中濃度が低下する妊娠後期には治まります。
まれに、甲状腺に結節やしこりができて、甲状腺ホルモンが過剰に分泌されることもあります。(分泌型腫瘍)
甲状腺機能亢進症は赤ちゃんにどのような影響を与えますか?
妊娠中に未治療の甲状腺機能亢進症があると、次のような症状が出ることがあります。
- ● 流産
- ● 早産
- ● 低出生体重児
- ● 子癇前症
- ● 甲状腺ホルモンストーム
- ● うっ血性心不全
まれに、バセドウ病は赤ちゃんの甲状腺にも影響を与え、甲状腺ホルモンを作りすぎてしまうことがあります。放射性ヨウ素治療で甲状腺細胞を破壊したり、手術で甲状腺を切除したりして甲状腺機能亢進症が治ったとしても、体はTSI抗体を作っています。この抗体の濃度が高いと、TSIが赤ちゃんの血液に移行してしまうことがあります。TSIが自分の甲状腺で甲状腺ホルモンを作りすぎるのと同じ機序で赤ちゃんの甲状腺でも甲状腺ホルモンを作りすぎてしまうことがあります。
バセドウ病で手術や放射性ヨウ素治療を受けたことがある場合は、その旨を医師に伝えて、TSI値を調べてもらいましょう。もしTSI値が非常に高い場合は、妊娠中に甲状腺に関連した問題がないかどうか、赤ちゃんをモニターすることになるでしょう。こういうことがあるため、バセドウ病で手術や放射性ヨード治療を受けたことがある場合は、医師にきちんと伝えましょう。
新生児の甲状腺機能亢進では、以下のような症状がみられることがあります。
- ● 心不全につながる心拍数の早さ
- ● 大泉門、小泉門といった赤ちゃんの頭蓋の閉じていない部分が早期に閉じてしまう
- ● 痩せている
- ● 癇癪をおこす
また、甲状腺が肥大していると、赤ちゃんの気管が圧迫されて、赤ちゃんの呼吸が困難になることがあります。バセドウ病の場合は、母体と新生児を注意深く観察する必要があります。
妊娠中の甲状腺機能亢進症をどのように診断しますか?
医師は症状を確認し、血液検査を行って甲状腺ホルモンの血中濃度を測定します。また、バセドウ病が甲状腺機能亢進症の原因となっているかどうかを調べるために、血液中の自己抗体を調べることもあります。
妊娠中の甲状腺機能亢進症はどのように治療しますか?
妊娠中の軽度の甲状腺機能亢進症であれば、おそらく治療の必要はないでしょう。甲状腺機能亢進症が妊娠性妊娠中毒症と関連している場合は、嘔吐と脱水の治療だけで済みます。
甲状腺機能亢進症がもっとひどい場合は、医師が抗甲状腺薬を処方することがあります。この治療法は、甲状腺ホルモンが赤ちゃんの血液中に入りすぎるのを防ぎます。
ほとんどの場合、妊娠の最初の3ヶ月間は抗甲状腺薬プロピルチオウラシル(PTU)で妊婦のバセドウ病を治療します。もう一つのタイプの抗甲状腺薬であるメチマゾール(メルカゾール)は、服用が簡単で副作用も少ないのですが、PTUよりも重篤な先天性異常を引き起こす可能性(催奇形性)がわずかに高いためです。どちらのタイプの薬でも先天性異常をひきおこすことはまれです。妊娠第1三半分期をすぎればメチマゾールに切り替えることもあります。妊娠第3三半期(後期)になると、抗甲状腺薬を必要としなくなる女性も多くなります。
少量の抗甲状腺薬が赤ちゃんの血液中に移動し、赤ちゃんが作る甲状腺ホルモンの量を低下させます。抗甲状腺薬を服用している場合、医師は、赤ちゃんの甲状腺機能低下症を避けるために可能な限り低用量を処方しますが、赤ちゃんにも影響を与える可能性のある高い甲状腺ホルモンレベルを治療するのに十分な量を処方します。
抗甲状腺薬は、人によっては以下のような副作用を引き起こす可能性があります。
- ● 発疹やかゆみなどのアレルギー反応
- ● 白血球減少症
- ● 稀に肝不全
抗甲状腺薬を服用中に以下のような症状が出た場合は、すぐに抗甲状腺薬を中止して医師に連絡してください。
- ● 黄疸と呼ばれる皮膚や白目が黄色くなる症状
- ● 腹痛
- ● 喉の痛み
- ● 発熱:抗甲状腺薬は白血球のなかでも顆粒球と呼ばれる細菌と戦う細胞を減らす副作用があります。発熱した場合には速やかに医療機関を受診しましょう。
また、抗甲状腺薬を服用中に以下の症状が初めて現れた場合は、医師に連絡してください。
- ● 疲労感や脱力感の増加
- ● 食欲不振
- ● はれたりかゆい
- ● すぐあざになる
抗甲状腺薬にアレルギーがある場合や、抗甲状腺薬の副作用がひどい場合は、医師は甲状腺の一部または大部分を摘出する手術を検討することがあります。妊娠中の甲状腺の手術に最適な時期は、第2期です。
放射性ヨウ素の治療は、赤ちゃんの甲状腺に傷害を与える可能性があるため、妊娠中の女性には使いません。
妊娠中の甲状腺機能低下症
妊娠中の甲状腺機能低下症の症状は?
甲状腺機能低下症の症状は、妊婦さんでも他の甲状腺機能低下症の人と同じであることが多いです。症状には以下のようなものがあります。
- ● 疲労
- ● 冷え性
- ● 筋痙攣
- ● 酷い便秘
- ● 記憶障害
冷えの対処が難しいなどの甲状腺機能低下症の症状があるかもしれません。
妊娠中の甲状腺機能低下症は軽度の場合がほとんどで、症状がない場合もあります。
妊娠中の甲状腺機能低下症の原因は?
妊娠中の甲状腺機能低下症は、橋本病が原因で起こることが多く、妊娠100人中2~3人に1人の割合で発症しています。橋本病は自己免疫疾患です。橋本病では、免疫系が抗体を作って甲状腺を攻撃し、炎症や損傷を起こして甲状腺ホルモンが作れなくなります。
甲状腺機能低下症は、妊婦や赤ちゃんにどのような影響を与えますか?
妊娠中に甲状腺機能低下症を治療していないと、次のような症状を引き起こす可能性があります。
- ● 子癇前症
- ● 貧血
- ● 流産
- ● 低出生体重児
- ● 死産
- ● うっ血性心不全
甲状腺ホルモンは赤ちゃんの脳や神経系の発達にとって非常に重要であるため、未治療の甲状腺機能低下症(特に妊娠初期)は、IQの低下や正常な発育に問題が生じる可能性があります。
妊娠中の甲状腺機能低下症の診断方法とは?
妊婦の症状を確認し、甲状腺ホルモンのレベルを測定するために血液検査を行います。また、橋本病が甲状腺機能低下症の原因となっているかどうかを調べるために、血液中の特定の抗体を調べることもあります。
妊娠中の甲状腺機能低下症の治療方法とは?
甲状腺機能低下症の治療には、自分の甲状腺が作れなくなったホルモンを甲状腺ホルモン剤で補充する補充療法とよばれるものです。ほとんどの場合、レボチロキシン、T4、といった甲状腺が通常作るホルモンの一つと同じ甲状腺ホルモン薬を処方するでしょう。レボチロキシンは、赤ちゃんにも安全であり、赤ちゃんが自身で甲状腺ホルモンを作ることができるようになるまで、特に重要です。
甲状腺は第2のタイプのホルモン、T3を作ります。妊娠初期には、T3はT4のようにあなたの赤ちゃんの脳に入っていくことができません。その代わり、赤ちゃんの脳が必要とするT3はT4から作られます。専門家は、妊娠中はレボチロキシン(T4)のみを使用することを推奨しています。
不顕性甲状腺機能低下症(症状がはっきりしない軽度の病気)の女性の中には、治療を必要としない人もいます。
甲状腺機能低下症の治療のためにレボチロキシンを処方することがあります。
妊娠前に甲状腺機能低下症があり、レボチロキシンを服用している場合は、服用量を増やす必要があるでしょう。ほとんどの甲状腺専門家は、週に2回、甲状腺薬を取ることをすぐに始めるよう勧めています。妊娠したらすぐすぐにあなたの担当医に連絡してください。
妊娠の前半は4〜6週間ごとに妊婦の甲状腺ホルモンの血中濃度を検査し、30週を超えてから1回は検査するでしょう。
甲状腺の病気と妊娠中の食事
甲状腺と赤ちゃんの甲状腺の働きをよくするために、妊娠中は何を食べればいいのでしょうか?
甲状腺は甲状腺ホルモンを作るためにヨウ素を使うので、妊娠中はヨウ素は重要なミネラルです。妊娠中、赤ちゃんは食事からヨウ素を摂取します。ヨウ素の良い摂取源は、乳製品、魚介類、卵、肉、鶏肉、ヨウ素化塩(ヨウ素を添加した塩)です。専門家は、ヨウ素添加塩を使用していない場合は特に、十分な量のヨウ素を摂取していることを確認するために、150マイクログラムのヨウ素を含む出生前ビタミンを摂取することを推奨しています。しかし、海藻などのサプリメントからのヨウ素の摂り過ぎは、甲状腺の問題を引き起こす可能性があります。自分に合った食事プランや、どのようなサプリメントを摂るべきか、医師に相談してみましょう。
甲状腺ホルモンが妊娠と胎児の発育に与える影響とは?
甲状腺ホルモンは、胎児と新生児の脳の発達に大きく影響するのですが、そもそもの妊娠と胎児の成長の他の多くの点でも大変重要です。母体または胎児のいずれかで甲状腺機能低下症があると、頻繁に胎児の病気が発生し、ヒトでは精神発達遅滞が高く発生することが知られています。
まとめ
甲状腺ホルモンが妊娠出産と密接にかかわっていることがお分かりいただけたのではないでしょうか。
不妊に悩む女性が、ほんの少し甲状腺ホルモンの値が低いからといわれて甲状腺ホルモンを内服したら妊娠できた、という話もよく聞きます。妊娠と甲状腺ホルモンの関係がもっと知られるようになればいいのになと考えます。
述べてきたように赤ちゃんの脳の発達にとても大事なホルモンですので。
東京の「ミネルバクリニック」は臨床遺伝専門医が在籍するNIPT実施施設であり、たくさんの妊婦さんの悩みや不安と真摯に向き合い、笑顔になれる出産に導いてきました。
妊娠初期からの出生前診断を受ける医療機関にお悩みの方は、知識・経験・実績とも「第三者から認証されている」臨床遺伝専門医が診療している「ミネルバクリニック」まで是非、ご相談ください。