目次
妊娠中のママは、おなかの赤ちゃんが順調に育っているか気になるものです。現在では、妊婦健診で定期的に行われる超音波検査で胎児の推定体重がわかるようになり、今どのくらいの大きさなのかを知れるようになりました。
非常に小さい赤ちゃんや非常に大きい赤ちゃんは、正常な大きさの乳児に比べて死亡率や罹患率が高くなります。成長異常の早期発見は、胎児の死亡を防ぎ、妊娠後期から新生児期までの周産期における合併症をより適切に管理するのに役立ちます。このため、おなかの赤ちゃんの成長が平均に比べてどうなのかと言うモニタリングは、産前ケアにおいて非常に重要となっています。
今回の記事では、胎児成長曲線と胎児の大きさが問題になるケースについてご紹介します。
胎児成長曲線とは
胎児成長曲線とは、週数ごとに胎児の推定体重の標準範囲がわかるグラフです。このグラフは、日本国内において健康な状態で生まれた赤ちゃんのデータだけでつくられており、妊娠37週から妊娠41週の正期産で生まれた赤ちゃんが、お腹にいるときの推定体重の平均がもとになってつくられています。
ここでは、胎児成長曲線についてさらに詳しくご紹介します。
胎児成長曲線の見方
胎児成長曲線をみる前に、まずは病院で測定する胎児推定体重を知る必要があります。
胎児の体重は、外に出して体重計で測るわけではないため、正確に知るのは非常に難しいことです。一般的に胎児の大きさは、妊婦健診の超音波検査で調べます。
以下は超音波検査で測定する数値です。
- BPD(胎児頭部のもっとも大きい部分の横幅)
- APTD(胎児腹部の前後幅)
- TTD(胎児腹部の横幅)
- AC(胎児腹部周りの長さ)
- FL(胎児の太ももの骨の太さ)
上記の数値を測定し、胎児の推定体重を計算します。
超音波写真を病院でもらったら、まずは妊娠週数(GAまたはAGEと表記)と推定体重(EFW)を見てみましょう。そして、母子健康手帳の胎児成長曲線に記入していきます。横軸は妊娠週数を、縦軸は胎児推定体重を表しています。
超音波写真を見ながら横軸で妊娠週数を、縦軸で胎児の推定体重をとり、曲線の中につけていきましょう。
ただし、基本的に胎児推定体重は実際の数値よりも10%前後する場合もあるため、妊婦健診で赤ちゃんの体重が少なくても神経質になりすぎる必要はありません。
胎児成長曲線の使い方
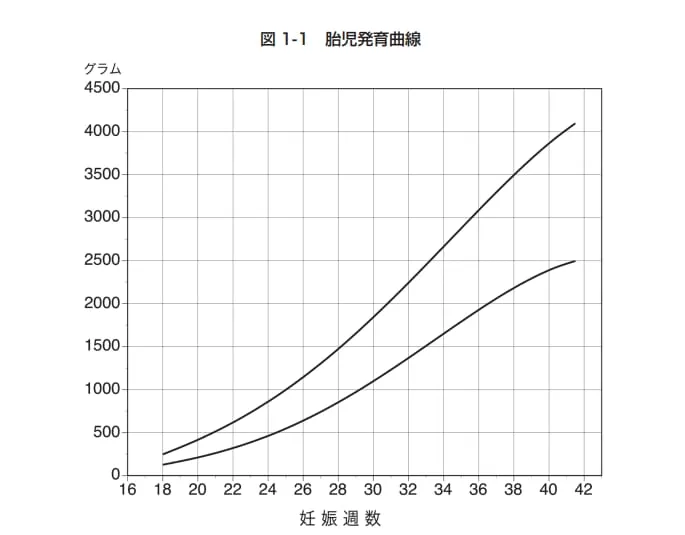
(日本産婦人科学会「推定胎児体重と胎児発育曲線」保健指導マニュアルより引用)
超音波エコーの写真をもらったら胎児成長曲線を使ってみてください。妊娠週数(GAもしくはAGE)と推定体重(EFW)をチェックしてみてください。横軸で妊娠週数、縦軸で胎児の推定体重を取り、曲線の中につけていきます。
お腹の赤ちゃんの推定体重には誤差がある
超音波による推定胎児体重は、超音波で測った一部分の長さから計算したものです。そのため誤差が生じてしまいます。例えば約2000gと推定された場合でも、1800g〜2200gの範囲があるほどです。
そのため医師は1回の計測のみでおなかの赤ちゃんの発育を判断しません。それぞれの部位の成長や経過も含めて総合的に評価します。特に指導がなければあまり心配しなくても構いません。もし不安があるなら相談をして話を聞いてみましょう。
下の表は胎児成長曲線の妊娠週数と上の線、下の線を数字にしたものです。数字内に収まっているのかチェックしてみてください。
| 妊娠週数 | 下の線 | 上の線 |
|---|---|---|
| 18週0日 | 126g | 247g |
| 19週0日 | 166g | 328g |
| 20週0日 | 210g | 416g |
| 21週0日 | 262g | 512g |
| 22週0日 | 320g | 618g |
| 23週0日 | 387g | 733g |
| 24週0日 | 461g | 859g |
| 25週0日 | 546g | 996g |
| 26週0日 | 639g | 1,145g |
| 27週0日 | 742g | 1,304g |
| 28週0日 | 853g | 1,473g |
| 29週0日 | 972g | 1,654g |
| 30週0日 | 1,098g | 1,842g |
| 31週0日 | 1,231g | 2,039g |
| 32週0日 | 1,368g | 2,242g |
| 33週0日 | 1,509g | 2,451g |
| 34週0日 | 1,649g | 2,663g |
| 35週0日 | 1,790g | 2,876g |
| 36週0日 | 1,927g | 3,087g |
| 37週0日 | 2,058g | 3,294g |
| 38週0日 | 2,181g | 3,495g |
| 39週0日 | 2,293g | 3,685g |
| 40週0日 | 2,388g | 3,862g |
| 41週0日 | 2,465g | 4,023g |
上記の表の通りかなり幅があるので一喜一憂しないでください。もし心配ならば主治医に相談をしてみましょう。
胎児の大きさが問題になるケースについて
まずは赤ちゃんが大きめであること、小さめであることが問題になってくるのかをご紹介します。
大きい場合
胎児成長曲線の上の線よりも胎児が大きい場合、ママが妊娠糖尿病を発症している可能性があります。
妊娠糖尿病とは、血糖値を下げる役割のインスリンの量が減少したり、働きが低下して血糖値が上昇してしまう病気で、難産や生まれた後に赤ちゃんが低血糖などを引き起こす可能性があります。
ママに妊娠糖尿病の疑いがある場合は、尿糖や血糖値を検査し妊娠糖尿病であればまずは食事療法を行って経過を観察しましょう。
反対に、妊娠糖尿病ではなかった場合には胎児の個性ですので心配いりませんが、出産時に難産になる確率が上がってしまいます。
小さい場合
胎児成長曲線よりも大幅に小さい場合、胎児発育不全の可能性があります。胎児の発育を妨げる主な原因は、以下の通りです。
- ・胎児の染色体異常
- ・先天性の心疾患
- ・妊娠高血圧症候群
- ・風疹、サイトロメガロウイルスなどの感染症
- ・喫煙習慣
- ・飲酒
- ・薬の服用
- ・母体の低酸素状態
- ・母体の血圧上昇
- ・合併症
- ・栄養不足
このほかにも、胎盤やへその緒の異常も胎児が発育しにくくなる原因になる場合があります。赤ちゃんの状況によっては、帝王切開手術で予定よりも早くお腹から出して外で育ててあげたほうがよい場合もあります。
ただし、胎児発育不全と医師に指摘され検査を受けた方のうち、実際に問題があるのは全体の3割程度です。7割の胎児にはとくに異常がみられないので、不安になりすぎないようにしましょう。
胎児成長曲線についての疑問
胎児成長曲線の見方と付け方は分かったけれど、まだよくわからないというママのために、胎児成長曲線についての疑問にお答えします。
Q1:胎児成長曲線で使われているパーセンタイル値とは一体なんですか?
A:パーセンタイル値とは、全体を100としたときに小さい方から数えて何番目になるのかを示す数値で、50パーセンタイルが中央値となっています。
すなわち20パーセンタイルとは、100人のうち小さい方から数えて20番目のことです。
Q2:前回の検診時より推定体重が減ることはありますか?
A:胎児の体重は、増加が緩やかになったり停滞することはあっても、減ることはほとんどありません。そのため、この場合は測定時の誤差であると考えられます。
上記でもご紹介した通り、胎児推定体重は10%程度前後するケースも多くあるため、胎児成長曲線をつけていったときに曲線がなだらかでなくデコボコすることもありますが、全体の流れが上向きであれば大丈夫だと判断します。
Q3:双子の場合はどのように記録をつければよいですか?
A:双子や三つ子のような多胎の場合でも、同じように曲線を記入していきましょう。ただ、子宮内で胎児一人ひとりの区別が困難になるケースもあるため、確実に正しく記録できなくなることもあると知っておく必要があります。
胎児成長曲線をつけるうえで大切なのは、経過を知ることです。そのため、基本的には単胎の場合と同じようにひとりずつ経過観察し、体重差が大きく変わらないかみていくようにしましょう。
胎児成長曲線の考え方
胎児成長曲線は、胎児の推定体重ではなく胎児が平均よりも大き過ぎたり小さ過ぎたりしないかをみるためのものです。健康な状態で生まれた赤ちゃんの95.4%が、胎児のときにこの曲線の間に入っていたという風に解釈しましょう。
自分の子どもが成長曲線の帯から外れていると、発育に問題があるのかと心配になってしまいますが、グラフから外れているからといって発育に問題があると示しているわけではありません。
そのため、成長曲線の帯の中に入っていることが重要なのではなく、帯の中または外のどのくらいの位置にいるかを確認し、曲線のカーブに沿って発育していると確認することの方が大切なのです。
また、胎児成長曲線はあくまでも目安であるため、帯の中にいることにこだわりすぎると母体にストレスを与えてしまう可能性もあります。しかし、定期的にグラフをつけることで胎児に何か病気があったときに早期発見できるかもしれないので、グラフをつけ続けるのは非常に重要です。
グラフをつけていて何か心配なことが出てきた場合には、それを持ってかかりつけの病院へ相談に行き、医師に状況を説明しましょう。
胎児推定体重の求め方と胎児の成長をチェックするための指標とは
ママの子宮の中の赤ちゃんは、体を屈曲させていますので、赤ちゃんの身長は生まれてこないと測れません。
そこで、超音波検査では、妊娠週数により赤ちゃんの身体の一部分の計測値を使って赤ちゃんが順調に大きくなっているかどうかを見ていきますが、妊娠週数により指標とする値が違っています。妊娠4~8週では胎嚢(GS)というママの子宮壁のなかの赤ちゃんの小さな袋で成長具合を見ていきます。
妊娠5週で1センチの胎嚢は一日1ミリずつ大きくなっていくのが正常です。妊娠6週になると心臓が動いている拍動が見えますが、この時のGSの大きさが2センチです。これより胎嚢の成長が悪い場合には、流産などを疑う事になります。
妊娠9~11週では赤ちゃんの頭殿長(CRL)を指標に赤ちゃんの成長が順調なのかどうかを判断します。頭殿長CRL は8週で1cm、そのあとは妊娠11週ごろまで1週間に1cmの割合で大きくなります。妊娠8週から11週まではどの赤ちゃんもこの値に大きく違いはないため、頭殿長CRLを測定してによる妊娠週数をして、妊娠40週の出産予定日を決めるのが一番正確性が高いと言われています。
妊娠12週以降の妊娠中期になると、児頭大横径(BPD)を計測して、赤ちゃんの発育が正常に行われているのかという評価をします。
妊娠後期になると胎児推定体重は以下の計算式で求めることができます。
胎児推定体重=1.07×BPD3+3.42×APTD×TTD×FL
APTDは腹部前後径、TTDは腹部横径、FLは大腿骨長のことです。
健やかな胎児の発育のためにできること
胎児の発育は個人差が大きく、成長のスピードは早い子もいれば遅い子もいます。そのため、もっとも気にすべきなのは成長の速度が低下したり止まったりすることです。基本的に胎児は、母体が元気でないと発育しにくくなってしまいます。
胎児の発育には子宮の環境、すなわちママの体が健康であるかが重要なのです。そのため、ママはお腹の赤ちゃんが健康に育つよう、自らが健康的な生活を送るようにしましょう。
まとめ

胎児成長曲線と胎児の大きさが問題になるケースについてご紹介しましたが参考になりましたでしょうか。
胎児推定体重は誤差が大きいためあくまでも目安ではありますが、胎児成長曲線の帯の間に入っていれば、生まれたときに胎児の体重が正常であると期待できます。
ただ、もしも胎児発育不全や妊娠糖尿病の可能性を指摘された場合は、医師の指示に従い詳しい検査を行いましょう。
そしてもし何か原因が発見された場合には、しっかりと治療を受けて赤ちゃんをよい状態で産んであげられるよう、対策を行うことが大切です。
胎児の発育には、ママの健康が第一です。ママは日常の中でストレスや睡眠不足に十分気をつけ、バランスの取れた食事をして子宮の環境が悪化しないように気をつけましょう。
東京の「ミネルバクリニック」は臨床遺伝専門医が在籍するNIPT実施施設であり、たくさんの妊婦さんの悩みや不安と真摯に向き合い、笑顔になれる出産に導いてきました。妊娠初期からの出生前診断を受ける医療機関にお悩みの方は、知識・経験・実績とも「第三者から認証されている」臨床遺伝専門医が診療している「ミネルバクリニック」まで是非、ご相談ください。