目次
妊娠中に「お腹の赤ちゃんに障害があったらどうしよう…」と不安になるのは当たり前の反応です。
1日でも早く赤ちゃんに関する情報を知りたいと考えて、出生前検査を検討している方もいるのではないでしょうか。
そこでこの記事では、以下の内容について解説します。
- ・障害を持った赤ちゃんが生まれる確率
- ・障害に対する不安の解消法
- ・出生前検査の種類や受ける前に考えておくべきこと
- ・出生前検査の事例
妊娠中に発覚する障害や出生前検査については、正しい理解が必要です。特に障害がないことを前提に出生前検査を受けると、陽性判定(障害が判明)だった場合に後悔や葛藤することになります。
あなたが後悔しない最善の選択ができるように、この記事を参考にしていただけると幸いです。
自分の赤ちゃんが障害を持つかも?事前にできることと不安の解消法
妊娠する以上、障害を持った赤ちゃんが生まれてくる確率はゼロではありません。妊娠期間中の10ヶ月間も赤ちゃんに障害がないか不安を抱えながら過ごすと心身ともに疲労します。
そこでこの章では、以下の内容について解説します。
- ・障害を持った赤ちゃんが生まれる確率は?
- ・障害を持った赤ちゃんを生まないために事前にできること
- ・赤ちゃんが障害を持つことに不安を感じる場合の対処法
不安の解消をしつつ、前向きに妊娠生活を過ごせるためにご活用ください。
障害を持った赤ちゃんが生まれる確率は?
厚生労働省のデータから出生前検査で陽性判定(障害を持っている可能性が高い)ができる確率は「1.79%」ということがわかります。
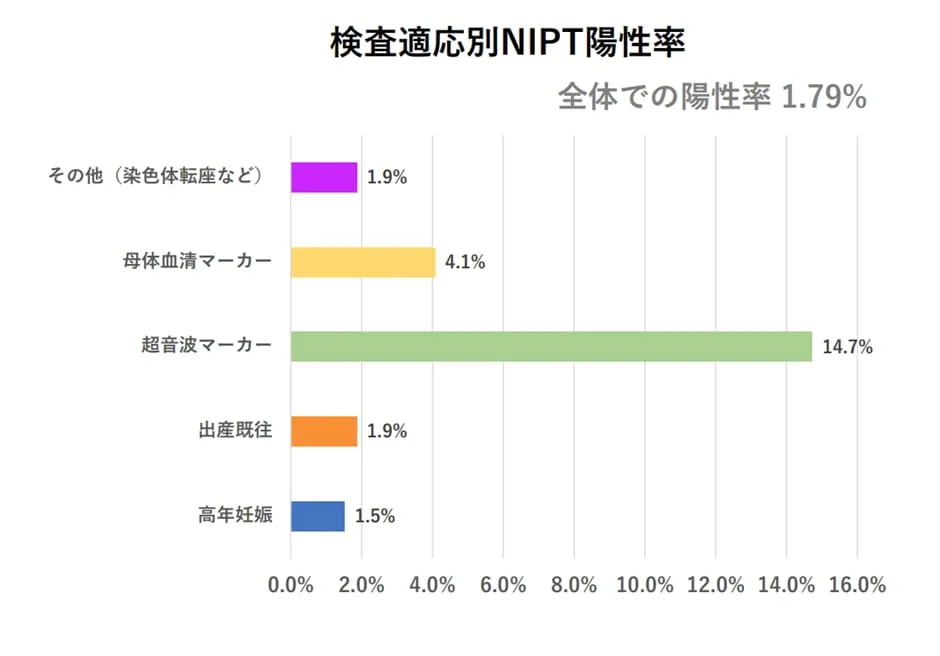
(厚生労働省/NIPTの受検理由と検査陽性率 P4より画像引用)
出生前診断でわかる障害は、染色体異常症(異数性)、遺伝子異常性(微小欠失症)の2種類です。そして出生前検査でわかる障害の確率に、身体・知的など他の障害を加えた上で、障害を持った赤ちゃんが生まれてくる確率は、およそ3%と言われています。
※参考資料:厚生労働省/NIPTの受検理由と検査陽性率 P4
障害を持った赤ちゃんを生まないために事前にできること
障害を持った赤ちゃんが絶対に生まれない予防法はありません。
ただし、障害の可能性を下げるために事前にできることはあります。具体的には、以下の生活習慣を改善することです。
- ・早い時期から妊活をする
- ・禁酒・禁煙
- ・規則正しい生活
- ・バランスの良い食事
- ・葉酸の摂取
- ・ストレスをため込まない
高齢出産になるごとに障害を持った赤ちゃんが生まれる可能性は高くなります。例えば、ダウン症や何らかの染色体異常と年齢の関係は、以下の通りです。
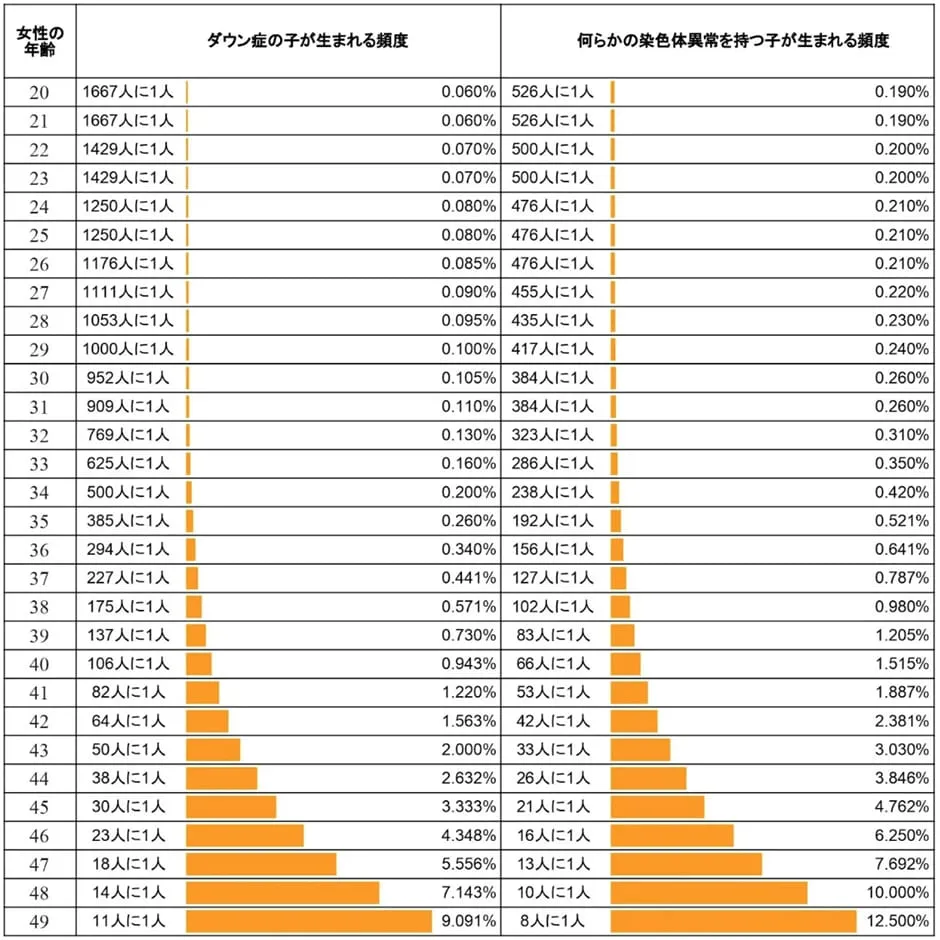
(NIPT Japan/新型出生前診断より画像引用)
特に35歳以上の高齢妊娠・出産は障害を持って生まれてくる確率が高いことがわかります。
また飲酒や喫煙、不規則な生活やストレスは、胎児アルコール症候群や胎児発育不全を誘発して、障害が発生する原因になります。
このことから、妊娠する年齢や日頃の生活習慣を見直すだけでも障害が発生するリスクを減らせるでしょう。
※参考資料:NIPT Japan/新型出生前診断
赤ちゃんが障害を持つことに不安を感じる場合の対処法
どんな妊婦もお腹の赤ちゃんが五体満足で障害のない状態で生まれてくることを願っています。一方で障害があるかどうかは、生まれてくるまで確実な答えはわかりません。
そのため、妊娠中のお母さんは障害がないか心配しながら約10ヶ月の妊婦生活を過ごすことになります。
そこでパートナーや家族、知人などに相談や話を聞いてもらうなどして不安な気持ちを解消することが大切です。妊娠中の不安は1人では解決できないことがほとんどです。
また、出生前検査で障害の有無を調べるという選択肢もあります。医療技術の進歩により精度も非常に高くなっている一方で、確実な結果は生まれてくるまでわかりません。また、陽性反応(障害がある可能性が高い)を指摘された際、その後の対応方法も考える必要があります。
出生前検査とは?
出生前検査とは妊娠中に胎児の状態を把握するために行われる検査のことです。障害や発育不全などの評価ができる一方で、保険適応外であるため高額な費用が必要なデメリットもあります。
そこでこの章では、以下の内容について詳しく解説します。
- ・出生前検査とは?
- ・出生前検査からわかる病気
出生前検査について正しく理解した上で希望するかどうかを決めましょう。
出生前検査とは?
出生前診断とは妊娠中に胎児に障害や発育異常がないかを調べる出生前スクリーニング検査のことです。
形態異常(エコー検査など見た目で判断できるもの)と、染色体異常(採血や細胞診など見た目からは判断できないもの)が調べられ、医療技術の進歩とともに非常に精度も高くなっています。
妊婦健診で受けられるエコー検査から、一定の妊娠週数を満たしていないと受けられない検査まで様々です。
例えば、NIPT(新型出生前診断)は妊娠10〜15週に、染色体異常の遺伝学的検査である羊水検査は妊娠15週以降(一般的には22週未満)で受けられます。保険適応外であり高額な費用が必要になるため、経済的な負担が大きいことも知っておきましょう。
また、出生前診断の目的は「胎児の異常を見つけること」ではなく「胎児に関する情報を早い時期から得ること」です。妊娠中から胎児と向き合い、出産後の育児に備えて準備するための情報を得るイメージをしておくと良いでしょう。
※参考資料:NIPT Japan/出生前診断とは
出生前検査からわかる病気
出生前診断でわかる病気には、以下の2種類があります。
- ・染色体異常症(異数性)
- ・遺伝子異常性(微小欠失症)
染色体異常症(異数性)とは通常染色体数が46本(23対)であるのに対して、1から数本多い状態になるものです。受精卵から成長していく過程の減数分裂で不分離(上手く分裂できないこと)が原因と考えられます。
具体的な病気は、以下の通りです。
- ・ダウン症候群(21トリソミー)
- ・エドワーズ症候群(18トリソミー)
- ・パトー症候群(13トリソミー)
- ・ターナー症候群(モノソミーX)
- ・トリプルX症候群(トリソミーX)
- ・クラインフェルター症候群(XXY)
- ・ヤコブ症候群(XYY)
遺伝子異常性(微小欠失症)とは、染色体の特定部位が欠損することで起こるものです。染色体異常症(異数性)が通常よりも多いのに対して、遺伝子異常性(微小欠失症)は少ないことが問題となります。
具体的な病気は、以下の通りです。
- ・ディジョージ症候群(22q11.2)
- ・1p36欠失症候群
- ・ウルフ・ヒルシュホーン症候群(4p16.3)
- ・ねこ啼き症候群(5p)
- ・プラダー・ウィリー症候群、アンジェルマン症候群(15q11.2-q13)
症状の種類や程度は軽度から重度まで様々であり、生まれてみないとわからないのが現状です。先天性疾患として多いダウン症について詳しく知りたい人は「ダウン症は出生前にわかる?妊娠率や妊娠中に受けられる検査を解説」の記事をご覧ください。
※参考資料:NIPT Japan/NIPT Japanの特徴とは?
2種類の出生前検査
出生前検査は以下の2種類に分類されます。
- 1.非確定的検査
- 2.確定的検査
非確定的検査は採血やエコー検査など手軽に受けられますが、確定診断にはなりません。一方で確定的検査は赤ちゃんの状態に対して確定診断をつけられる一方で、高額な検査費用がかかります。
どちらの検査も一長一短であるため、ご自身の状況や求める結果の程度などにより必要な検査を受けられるようにしましょう。
1. 非確定的検査
非確定的検査の種類は、以下の通りです。
- ・NIPT
- ・コンバインド検査
- ・母体血清マーカー検査
非確定的検査の特徴は、採血やエコー検査など母親に侵襲が少ない方法で実施できることです。早産や流産を誘発するリスクがない安全な検査になります。
また、妊娠10週から受けられる検査もあるため、早い時期から胎児の先天性疾患の有無について知ることができます。
一方で先天性疾患の判定が陽性でも確定的検査を受けるまでは確定診断になりません。そのため、陽性判定が出たら確定診断のために追加検査を行う必要があります。
早期から胎児に関する情報を知るための手段として有効でしょう。
※参考資料:NIPT Japan/出生前診断とは
2. 確定的検査
確定的検査の種類は、以下の通りです。
- ・絨毛検査
- ・羊水検査
確定的検査とは、非確定的検査で先天性異常の可能性を指摘された胎児について、より詳しい情報を探るための検査です。検査を受ける方の中には、非確定的検査を受けていないケースもあります。
胎児に関する確実な情報を得ることができる一方で、羊水や絨毛を採取するためお母さんのお腹を穿刺する必要があります。検査の合併症として疼痛や胎児への侵襲、最悪の場合、流産や死産のリスクも伴う検査であることを考慮して受けましょう。
注意点は確定診断として信頼性の高い情報である一方で、極稀に診断と実際が異なることがあります。
例えば、約1%の確率で胎盤限局性モザイク(胎盤は染色体異常の細胞があるが、胎児は正常)であることもあります。この場合、確定的検査で陽性判定が出ていたとしても異常のない健康な赤ちゃんが生まれてくることになります。
※参考資料
NIPT Japan/出生前診断とは
eurofine/出生前診断の種類(医療者向け情報サイト)
【体験談】出生前検査を受ける前に考えておくべき3つのこと
出生前検査を受ける前に考えておくことは、以下の3つです。
- 1.陽性だった際の対応方法
- 2.高額な検査費用
- 3.人工妊娠中絶を選択した場合のリスク
希望すれば簡単に受けられる出生前検査ですが、何も考えず安易な気持ちで受けると後悔することになります。
この章で解説する3つのことを踏まえて、カップルで納得するまで話し合ってから受けるようにしましょう。
1. 陽性だった際の対応方法
多くのカップルは安心を得るために出生前検査を検討して、「陰性判定」つまり異常がないことを前提に受けます。
しかし出生前検査を受ける以上、先天性異常を指摘される可能性はゼロではありません。
出生前検査で陽性判定だった場合、妊娠継続か人工妊娠中絶(妊娠を中断すること)を選択することになります。人工妊娠中絶なら手術による胎児摘出や術後の痛み、命を無駄にしてしまった自責の念など様々な苦難に直面するでしょう。
また羊水・絨毛検査のような確定的検査は、検査による疼痛や流産、死産など母子ともに命の危険に晒されるリスクも考えられます。
胎児の情報が早いうちから分かるという出生前検査のメリットばかりに目を向けず、デメリットもしっかりと理解した上で臨むことが求められます。
2. 高額な検査費用
出生前検査の費用は、以下の通りです。
| 検査項目 | 検査できる妊娠週数 | 料金(一般的) | |
|---|---|---|---|
| 非確定的検査 | NIPT | 10〜15週 | 20万円前後 |
| コンバインド検査 | 11〜13週 | 5万円 | |
| 母体血清マーカー検査 | 15〜18週 | 3万円 | |
| 確定的検査 | 絨毛検査 | 10〜12週 | 10〜20万円 |
| 羊水検査 | 15〜週 | 17〜20万円 | |
※検査を受ける施設により多少の変動があります。
検査料金は保険適応外であり高額であるため、経済的な負担が大きいでしょう。
また、羊水検査は検査結果が出るまでに2〜3週間はかかります。そのため、人工妊娠中絶などその後について考える猶予がなく、非常に難しい判断を差し迫られます。
出生前検査を受けることで何を知りたいか、結果によって今後どのような選択をしていくかまでイメージしていくことが重要なのです。
3. 人工妊娠中絶を選択した場合のリスク
人工妊娠中絶とは妊娠継続が困難と判断した場合、手術操作により強制的に妊娠を中断させる行為のことです。そのため手術の方法や流れ、術後合併症などのリスクを十分理解した上で望まなければ、後悔することになります。
人工妊娠中絶のリスクは、以下の通りです。
- ・手術による心身の苦痛
- ・出血や子宮頸管の損傷
- ・感染症のリスク
- ・ホルモンバランスが乱れて生理不順になる
最もイメージしやすいリスクは、中絶による心身の苦痛でしょう。侵襲を伴う手術であるため、手術でできた傷の痛みや中絶したという自責の念に苛まれることが考えられます。心身ともに疲弊したり、今後の人生で後悔し続けたりする可能性もあるでしょう。
また、手術による出血や子宮頸管の損傷、感染症のリスクもあります。特にクラミジアに感染している人は、中絶の際に骨盤腹膜炎という重篤な感染症になるリスクが高いと言われています。
一方で、クラミジア感染症の女性の80%が無症状であるため、人工妊娠中絶を行うまで感染していることに気づきにくいのが特徴です。
このように人工妊娠中絶を行うなら様々なリスクが伴うことがわかりました。手術内容や合併症を十分理解して、後悔のない選択ができるようになりましょう。
※参考資料
厚生労働省/令和2年度の人工妊娠中絶数の状況について
公益社団法人 日本産科婦人科学会/人工妊娠中絶の定義
出生前検査に関する情報を発信する3つの支援団体

出生前検査を受ける前に情報収集をするなら、以下の3つの支援団体を参考にすると良いでしょう。
- ・厚生労働省「女性健康支援センター」
- ・公益財団法人 日本ダウン症協会
- ・千葉市のNPO法人「親子の未来を支える会」
出生前検査の情報はまだまだ少ないのが現状です。間違った情報に惑わされることなく、以下の支援団体のように信頼性の高い機関の情報をもとに出生前検査に臨みましょう。
団体①:厚生労働省「女性健康支援センター」
厚生労働省は出生前検査に係る情報提供体制について、妊娠から受検後までの過程について、以下のように述べています。
各過程において、都道府県等が設置している女性健康支援センターが相談支援等を行い、障害福祉関係機関や患者支援団体等とも連携し、受検者が適切な意志決定を行えるよう、医療から福祉まで一体的な支援体制を構築する必要がある。
出生前検査は赤ちゃんの情報を早めに知り、妊娠中・出産後の生活のイメージを持てることがメリットです。しかし情報提供をしている機関や場所が少なく、情報不足のまま受検する方もいます。
そこで各都道府県に必ず設置されている女性健康支援センターに相談すると良いでしょう。厚生労働省のページから各都道府県の女性健康支援センターの連絡先を確認できるので、ご覧ください。
※引用資料:厚生労働省/出生前検査に係る情報提供体制(案)
※参考資料:厚生労働省/全国の女性健康支援センター一覧
団体②:公益財団法人 日本ダウン症協会
出生前検査でわかる代表的な病気の一つにダウン症があります。近年、ダウン症の平均寿命は延び、社会的理解も徐々に改善されていることから、出産に前向きになる両親も多くなってきました。
一方で障害児を育てるのに不安や抵抗を持つ親が多いのも現実です。
まずはダウン症に関する正しい情報を知り、妊娠継続か中絶をするかを選ぶ必要があります。公益財団法人 日本ダウン症協会では、ダウン症に関する正しい知識を発信するとともに、ダウン症の子どもを育てる両親の支援を行う支援団体です。
日本ダウン症協会が行う具体的な事業は、以下の通りです。
- ・相談支援事業
- ・情報提供事業
- ・普及啓発事業
- ・調査研究事事
- ・その他の事業(出生前検査について)
出生前検査からダウン症の子どもを出産した後まで継続的な支援・支援が受けられます。出生前検査でダウン症の疑いを指摘されたら、相談先として考えておくと良いでしょう。
※参考資料:公益財団法人 日本ダウン症協会
団体③:千葉市のNPO法人「親子の未来を支える会」
千葉市のNPO法人「親子の未来を支える会」は、お腹の赤ちゃんの病気や障害に対して「−1才の赤ちゃん」と考えて、医療や支援・啓発事業を行う団体です。
具体的な事業内容は、以下の通りです。
- ・胎児ホットライン
- ・ライフサポート
- ・胎児医療
専門の相談員による相談窓口の解説・情報提供、障害児を育てる家族と繋がれるオンラインピアサポート「ゆりかご」の運営にて、総合的な支援を目指して活動しています。
胎児の障害に対する正しい知識を過不足なく知り、出生前検査について十分理解した上で最善の選択ができるためにもご覧ください。
※参考資料:千葉市のNPO法人「親子の未来を支える会」
【事例】出生前検査を受けたことで生じる家族の葛藤
出生前検査を受けたことで生じる家族の葛藤については、日本看護協会が発信している事例がわかりやすいので紹介します。
出生前検査を受けるリスクについても理解しておく重要性が事例からもわかったのではないでしょうか。
そして胎児に障害が指摘された場合、妊娠継続 or 人工妊娠中絶について夫婦・家族内でも意見がわかれることも稀ではありません。最終的な判断は両親に委ねられるため、しっかりと話し合いを重ねた上で最善の選択ができるようにしましょう。
重ねて「出生前検査は早いうちから胎児の情報を知るための検査」です。障害や先天性異常が指摘された場合、その後どのように対応するかを今一度夫婦で話し合ってから検査に臨むようにしましょう。
またその他事例についても多数紹介されているので、ぜひご覧ください。
※参考資料:日本看護協会/出生前診断の結果をめぐる家族の葛藤
まとめ: 赤ちゃんに障害があったらどうするかも考えておくこと

以上、赤ちゃん「障害があったらどうしよう…」という両親の不安を解消するために、出生前検査の有効性やリスク、受ける前に考えておくべきことなど事例を通して解説しました。
妊娠中は赤ちゃんを直接見られないため、不安でいっぱいです。様々な不安を抱えたまま10ヶ月も妊娠を継続するのは、非常に心身ともに疲労を感じるでしょう。
そこで出生前検査で早期から胎児の障害について知ることができましたね。ただし出生前検査は「早いうちから胎児の情報を知るための検査」です。障害や先天性異常が指摘された場合、その後どのように対応するかを今一度夫婦で話し合ってから検査に臨むようにしましょう。
また出生前検査に関する正しい情報を知ることも重要です。以下の3つの支援団体の発信する情報が参考になるので、ぜひご覧ください。
- ・厚生労働省「女性健康支援センター」
- ・公益財団法人 日本ダウン症協会
- ・千葉市のNPO法人「親子の未来を支える会」
障害に対する不安の解消や出生前検査の正しい情報を知るために、この記事を参考にしていただければ幸いです。